קרדיומיופתיה
תיאור של קרדיומיופתיה
קרדיומיופתיה מתייחסת למחלה של שרירי הלב, שבו לב פגום אינו שואב דם ביעילות. המחלה בדרך כלל מתקדמת ל, כאשר חולים לפתח אי ספיקת לב מסכנת חיים. חוץ מזה, אנשים עם קרדיומיופתיה נוטים יותר לחוות פעימות לב לא סדירות או הפרעות קצב.
ישנם שני סוגים עיקריים של קרדיומיופתיה: קרדיומיופתיה איסכמית ולא איסכמית.
קרדיומיופתיה איסכמית מצאתי, כאשר שריר הלב נפגע מ התקף לב עקב מחלת עורקים כליליים.
קרדיומיופתיה לא איסכמית כולל סוגים של קרדיומיופתיה, שאינם קשורים למחלת עורקים כליליים.
ישנם שלושה סוגים עיקריים של קרדיומיופתיה לא איסכמית:
- קרדיומיופתיה מורחבת – פגיעה בשריר הלב מובילה לירידה בתפקוד של קרדיומיוציטים יחד עם הגדלה של החדרים וגמישות מוגברת של הלב;
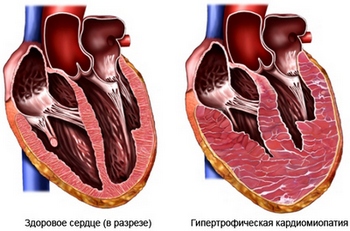
- קרדיומיופתיה Gipertroficheskaya – צמיחה פתולוגית של סיבי שריר הלב. דופן הלב מתעבה, צמצום החלל בחדרי הלב. מאז הלב כמעט ולא נרגע בין פעימות, מעט מאוד דם נשאב;
- קרדיומיופתיה מגבילה – אזורים מסוימים בדופן הלב הופכים קשים ומאבדים מגמישות. נוקשות מתרחשת לעתים קרובות עקב רקמה לא תקינה, פולשים לשריר הלב.
גורמים לקרדיומיופתיה
במקרים רבים הסיבה המדויקת אינה ידועה. סיבות אפשריות:
קרדיומיופתיה מורחבת
הגורמים לנזק הראשוני אינם מזוהים לעתים קרובות, אך עשוי לכלול:
- מחלת לב כלילית עם ירידה בזרימת הדם ללב;
- זיהום, בדרך כלל, ויראלי;
- חשיפה כרונית לרעלים, כולל אלכוהול וכמה תרופות כימותרפיות;
- סיבוך נדיר של הריון ולידה (אולי, קשור למערכת החיסון);
- לעתים רחוקות – מחלות אחרות, לְהָבִיא דלקת מפרקים שגרונית, סוכרת או מחלת בלוטת התריס.
קרדיומיופתיה Gipertroficheskaya
סיבות יכולות להיות:
- תורשה (לפעמים נוכח בלידה, אך לעתים קרובות מתפתח אצל בני נוער);
- הזדקנות, קשור ליתר לחץ דם.
קרדיומיופתיה מגבילה
הסיבה קשורה בדרך כלל לנוכחות של מחלות אחרות, כמו:
- Amiloidoz – הצטברות של סיבי חלבון בשריר הלב;
- Sarkoidoz – הופעת מסה דלקתית קטנה (גרנולומות) באיברים רבים;
- Gemoxromatoz – הצטברות כמויות גדולות של ברזל בגוף.
גורמי סיכון לקרדיומיופתיה
גורמים, אשר מגבירים את הסבירות לקרדיומיופתיה:
- יש בני משפחה עם קרדיומיופתיה;
- אלכוהוליזם;
- השמנת יתר;
- סוכרת;
- יתר לחץ דם;
- מחלת לב כלילית;
- נטילת תרופות מסוימות.
סימפטום קרדיומיופתיה
התסמינים משתנים, תלוי בסוג הקרדיומיופתיה ובחומרתה.
לחולים עם קרדיומיופתיה היפרטרופית לרוב אין תסמינים. מוות לבבי פתאומי עשוי להיות הסימן הראשון למחלה.
עם קרדיומיופתיה מורחבת, הסימפטומים יכולים להימשך שנים להתפתח. הצטברות חריגה של דם בלב עלולה לגרום להיווצרות קרישי דם.. אם הקריש עובר לחלק אחר בגוף (תַסחִיף), סימפטומים, הקשורים לגוף הזה (למשל, מוח) עשוי להיות הסימן הראשון למחלת לב.
קרדיומיופתיה מובילה בסופו של דבר לאי ספיקת לב ולתסמינים הבאים:
- עייפות;
- חולשה;
- קוצר נשימה, לעתים קרובות מחמיר בשכיבה או בפעילות גופנית מוגברת;
- שיעול;
- נפיחות ברגליים או ברגליים;
- כאבים בחזה;
- הפרעות בקצב לב.
אבחון של קרדיומיופתיה
הרופא ישאל על הסימפטומים שלך וההיסטוריה הרפואית. בדוק פיזי. רופא מקשיב ללב עם סטטוסקופ. קרדיומיופתיה מייצרת לעתים קרובות רשרוש וצלילים חריגים אחרים בלב.
בדיקות עשויות לכלול:
- רנטגן חזה – מבחן, המשתמש בקרן רנטגן, לצלם מבנים בתוך החזה. משמש כדי לחפש הגדלת לב.
- א.ק.ג. – מבחן, אשר מזהה פעילות לב על ידי מדידה של זרם חשמלי דרך שריר הלב;
- אקו – מבחן, המשתמש בגלי קול בתדר גבוה (אולטרסאונד), כדי לבחון את הגודל, לעצב ותנועה של הלב;
- בדיקות דם, כדי לבדוק אם יש נזק ללב ולאיברים אחרים, ו, אולי, לִגרוֹם (של) קרדיומיופתיה
- צנתור לב – כלי מיוחד מוכנס לתוך הלב דרך וריד או עורק (בדרך כלל ביד או ברגל), כדי לזהות בעיות עם הלב ואספקת הדם שלה;
- ביופסיית לב – הסרת דגימה של רקמת לב לבדיקה.
טיפול בקרדיומיופתיה
לאי ספיקת לב עקב חסימות בעורקים הכליליים, טיפול, מכוונים להסרתם על ידי אנגיופלסטיקה, סטנטינג או עורק מעקפי השתלה עלול להוביל לשיפור בתפקוד הלב ולהפחתת הסימפטומים של המחלה. אם קרדיומיופתיה נגרמת מסיבות גנטיות, טיפולים אחרים עשויים לשפר את תפקוד הלב. עבור מטופלים רבים, עם זאת, הטיפול נועד להקל על התסמינים ולמנוע נזק נוסף.
שינויים באורח חיים
השינויים מכוונים לחסל הכל, שתורם להופעת מחלה או להחמרת תסמינים:
- הימנע מאלכוהול;
- אם אתה סובל מעודף משקל, מנסה לרדת במשקל;
- עברו לתזונה דלת שומן, כדי למזער את הסיכון לפתח מחלת לב כלילית;
- אתה צריך להגביל את צריכת המלח שלך כדי להפחית את אגירת הנוזלים;
- פעל לפי עצת הרופא שלך. אולי, תצטרך להגביל את הפעילות הגופנית.
תרופות
תרופות עשויות לכלול:
- תרופות משתנות, כדי להסיר את נוזלים עודפים;
- מעכבי ACE, כדי לעזור להרפיית כלי דם, להוריד לחץ דם ולהפחית את הלחץ על הלב;
- הידראלזין ואיזוסורביד דיניטרט, אשר ניתן להשתמש בו בנוסף למעכבי ACE;
- חוסמי הקולטן לאנגיוטנסין – בדומה למעכבי ACE;
- הכנות דיגיטליס, להאט ולווסת את קצב הלב שלך, ולהגביר מעט את עוצמת הצירים;
- חוסמי ביתא, להאט את התקדמות המחלה;
- Spironolactone – משפר את מצבם של חולים עם קרדיומיופתיה מורחבת ותסמינים ראשוניים.
ניתוח לקרדיומיופתיה
אפשרויות כירורגיות כוללות:
- Kardiostimuljator – ניתן להשתיל, לייצב את קצב הלב שלך;
- עבור אנשים עם צורה היפרטרופית של המחלה – הרופא עשוי להסיר חלק מהקיר המעובה, חדר חלוקת הלב. ייתכן שיהיה צורך בניתוח עבור החלפת מסתם לב. אפשרות נוספת נקראת אבלציה מחיצת אלכוהול. הליך זה יכול להפחית את הסימפטומים ולשפר את תפקוד הלב.;
- לאותם מטופלים שקצב הלב הלא סדיר שלהם מסכן חיים, אולי, צריך להשתיל דפיברילטור-קרדיווברטר;
- השתלת לב עשויה להיות אפשרות אפשרית עבור חולים בריאים, אם שיטות אחרות אינן יעילות. לעתים קרובות מועמדים צריכים לחכות זמן רב לתורם לב חדש. ניתן להגדיר זמנית את תקופת ההמתנה וחדר לב מלאכותי – משאבה מכנית, שמשתלטת על חלק או רוב מתפקודי השאיבה של הלב.
מניעת קרדיומיופתיה
טיפול אגרסיבי של יתר לחץ דם, מחלת עורקים כליליים וגורמי הסיכון שלה היא הדרך הטובה ביותר למנוע את רוב המקרים של קרדיומיופתיה.
אחר, סיבות פחות שכיחות, לעתים קרובות בלתי אפשרי לרפא. אנשים עם היסטוריה משפחתית של המחלה צריכים לפנות לרופא שלהם לבדיקות סקר, במיוחד לפני תחילת פעילות גופנית אינטנסיבית.
