Định nghĩa về đặc điểm định lượng và định tính của tinh trùng
Xác định khả năng vận động của tinh trùng
Xác định khả năng vận động của tinh trùng là một tham số quan trọng, về chất lượng của xuất tinh. Tinh dịch, có khả năng thụ tinh, có tính di động - Thực hiện chuyển động thẳng về phía trước với tốc độ 50 Cô. Có thể được tìm thấy trong các lần xuất tinh tinh trùng có tính di động bị suy giảm - diskinospermiey trong các hình thức rung động, Sân tập bò và các phong trào khác, mà thường vắng mặt.
Tinh trùng được đánh giá khả năng vận động để chuẩn bị bản địa xuất tinh với một lĩnh vực hạn chế về tầm nhìn (sử dụng cửa sổ Digitaria exilis), Sử dụng ống kính thị kính 7X và 40X, khi ngưng trùm đầu. Đếm 100 tế bào, lưu ý số lượng của chúng di chuyển, tinh trùng ít vận động và cố định. Thông thường, active-hoạt lực tinh trùng 80-90 %, ít vận động - 10-12, cố định - 6 10 %. Đi vào tài khoản chỉ có những hoạt động lưu chuyển và di chuyển chậm tinh trùng, có tiến bộ ổn định.
Bạn cũng có thể sử dụng một năm điểm thang đánh giá chi tiết hơn:
- "4" - tính di động tuyệt vời (tất cả đều có khả năng di chuyển của tinh trùng tịnh tiến thẳng với một tốc độ đáng kể);
- "3" - di động tốt (một vài giọt);
- "2" - di động tầm thường (Vẫn còn rất nhiều tinh trùng, nhưng với rung đuôi);
- "1" - di động nghèo (việc thiếu vận động về phía trước, Chỉ có các đuôi của nhu động tinh trùng);
- "0" - sự di chuyển của tinh trùng mất tích.
Khả năng sinh sản xuất tinh Nó phụ thuộc vào thời gian vận động của tinh trùng, do đó nó là cần thiết để xác định khả năng vận động của tinh trùng ở động lực (Năng động kinezisgramma).
Một giọt tinh dịch được áp dụng cho kính bọc ngoài, biến nó lộn ngược và đặt trên một bản thủy tinh với một lưỡi liềm cho thả treo như vậy, mà thả là ở trung tâm của giải lao. Các cạnh của lamen bôi trơn bằng parafin lỏng và kính hiển vi xác định tỷ lệ tích cực motile-, ít vận động và tinh trùng cố định thông qua 1, 3, 6, 12 và 24 giờ sau khi xuất tinh. Nghiên cứu được tiến hành ở nhiệt độ phòng. Thông thường, số lượng tinh trùng hoạt động-di chuyển được giảm 2-3 h 20 % ,
- Chú Ý. Soi kính hiển vi của tinh dịch phải được thực hiện trong phòng thí nghiệm của một người, có đủ kinh nghiệm trong lĩnh vực chẩn đoán phòng thí nghiệm, là kết quả của việc xác định khả năng vận động của tinh trùng trong các nhà nghiên cứu khác nhau lên tới ± 40 % và phụ thuộc phần lớn vào kinh nghiệm với các lần xuất tinh.
Các thử nghiệm trên "hồi sinh" của tinh trùng
Các thử nghiệm trên "hồi sinh" của tinh trùng dựa trên việc khôi phục khả năng di chuyển bình thường của người bất động, nhưng tinh trùng sống dùng dung dịch kích thích:
1) của nghiệm Becker (đường - 3 g, Trên2HPO4 - 0,6 g, NaCl — 0,2 g, KH2SAU ĐÓ4 -0,01 g, nước cất cho đến khi 100 ml; độ pH — 7,8);
2) 0,1 % dung dịch caffeine (chỉ là không có trong ống!) - 10 % về lượng xuất tinh;
3) 0,1 M dung dịch arginine.
Phương pháp. Pipet đo có dung tích 1 ml hút 0,1 ml xuất tinh (trộn đều) và với cùng một pipet họ thu thập 0,9 ml dung dịch kích thích. Nội dung của pipet được thổi vào mặt kính đồng hồ., trộn đều bằng cách hút và thổi liên tục chất lỏng lên mặt kính đồng hồ, và sau đó là sản phẩm hoàn treo thả. Qua 5 10 min cố định, nhưng tinh trùng sống bắt đầu chuyển động.
Tỷ lệ hoạt lực tinh trùng xác định ngay lập tức khi khôi phục lại tính di động và sau 3, 6, 12 và 24 không. Để có kết quả đáng tin cậy hơn, được thực hiện song song với mẫu với hai giải pháp đầy thách thức. Chỉ khi không thể “hồi sinh” tinh trùng bất động thì mới nói đến hoại tử tinh trùng.
Xác định tinh trùng sống trong số tinh trùng bất động
Nguyên lý của phương pháp dựa trên, enzym trong tinh trùng sống có tác dụng tẩy eosin. Thuốc thử được sử dụng là 5 % dung dịch nước eosin kali và 10 % dung dịch nước nigrosin.
Phương pháp. Trên trượt gây ra và nhỏ một giọt tinh dịch, đặt gần hai lần thả 5 % giải pháp eosin và một giọt kali 10 % Giải pháp Nigrosine, cũng là giọt hai lần lớn eosin kali. Đầu tiên, xuất tinh được trộn với kali eosin, chờ đợi một vài giây, và sau đó trộn với một giọt Nigrosine, một lần nữa chờ đợi một vài giây và làm phiến đồ mỏng đánh bóng trượt kính.
Sử dụng một kính hiển vi hệ thống nhúng, trong smears được tính ít nhất 200 tinh dịch, làm nổi bật cuộc sống (Không màu) và người chết (nhuộm màu đỏ với eosin). Số lượng tinh trùng sống và chết được biểu thị bằng phần trăm. Trong trường hợp không có nigrosin, một giọt tinh dịch được trộn với một giọt 5 % dung dịch eosin kali và chuẩn bị lam kính mỏng cho kính hiển vi. Nigrosin chỉ có màu nền của chế phẩm, tinh trùng nào nổi bật hơn, tương phản hơn. Bình thường tinh trùng sống là 80-90 % trong tổng số của chúng.
Số lượng tinh trùng trong 1 ml và trong toàn bộ lượng xuất tinh
Số lượng tinh trùng trong 1 ml và toàn bộ lần xuất tinh được tính vào buồng đếm của Goryaev.
Số lượng tinh trùng trong toàn bộ lần xuất tinh được xác định bằng cách nhân số lượng tinh trùng trong 1 ml mỗi lượng xuất tinh (tính bằng mililít).
- Chú Ý. Buồng đếm còn có thể xác định số lượng tinh trùng di động, Tại sao xuất tinh nên được pha loãng với nước ấm đẳng trương natri hloridz và đếm số lượng tinh trùng cố định, và sau đó trừ nó từ tổng.
Thông thường, trong 1 ml tinh dịch chứa 60-120 triệu. tinh dịch, với chứng tăng tinh trùng - thêm 120 triệu, với oligospermia - từ 30 đến 60 triệu, cái gì, thông thường, làm cho việc thụ tinh không thể thực hiện được. Tuy nhiên, các trường hợp đã được mô tả, khi quá trình thụ tinh xảy ra và khi được giữ trong 1 ml xuất tinh 5 đến 30 triệu. tinh dịch.
Dẫu sao thì khi phát hiện thiểu tinh Cần kiểm soát 2-3 lần số lượng tinh trùng trong khoảng thời gian 3-4 tuần để thiết lập số lượng tối đa của chúng. Ở cùng một người đàn ông, số lượng tinh trùng có sự dao động sinh lý đáng kể.
Thông thường, toàn bộ tinh dịch chứa nhiều hơn 150 triệu. tinh dịch.
Đếm tinh trùng
Tinh trùng đồ là tỷ lệ phần trăm các dạng hình thái khác nhau của tinh trùng và tế bào sinh tinh.
Trong một vết bẩn, nhuộm bằng hematoxylineosin hoặc Pappenheim, tính ít nhất 200 tinh dịch, trong khi số lượng các dạng bình thường và bệnh lý, cũng như các tế bào sinh tinh được biểu thị bằng phần trăm. Việc đếm được thực hiện bằng hệ thống kính hiển vi nhúng và máy đếm bạch cầu có tên được thay đổi trước đó bằng phím.
Khi xuất tinh bình thường, hình dạng tinh trùng bình thường là 80-85 %, đôi khi 100 %, chúng bao gồm các biến thể sinh lý, được đặc trưng bởi hoặc bị thu hẹp bất thường, hoặc giảm, hoặc đầu to.
Trẻ, hoặc chưa trưởng thành, Các dạng tinh trùng có tế bào chất còn sót lại quanh đầu và cổ ("cổ áo"), được quan sát thấy khi quan hệ tình dục thường xuyên và không có khả năng thụ tinh.
Các dạng tinh trùng cũ (tăng sắc tố, mất sắc tố, không bào của đầu) xuất hiện khi xuất tinh sau khi kiêng quan hệ tình dục kéo dài và không thích hợp để thụ tinh.
Các dạng bệnh lý bao gồm tinh trùng có đầu biến dạng: megalospermatozoid (tinh trùng khổng lồ), vĩ mô-, vi tinh trùng, giảm dần, tinh trùng hai đầu có một cổ và một đuôi, không có cổ có một hoặc nhiều đuôi, không có đuôi, có đuôi không có đầu, v.v..
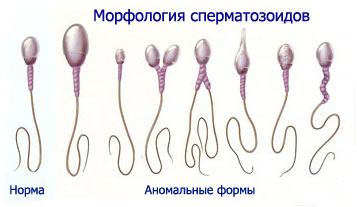
Ở nam giới khỏe mạnh, các dạng tinh trùng bệnh lý thường không được tìm thấy trong xuất tinh bình thường., nhưng đôi khi số lượng của chúng có khả năng thụ tinh bình thường khi xuất tinh có thể đạt tới 20 %, trong đó khoảng 15 % là một bệnh lý của đầu, 3-5 % — cơ thể, 2-5 % - đuôi.
Với sự sinh tinh bệnh lý, Phát hiện dạng bài tiết vô sinh, tinh trùng có bệnh lý vùng đầu cổ. bệnh lý đuôi thường có nguồn gốc bài tiết, xảy ra khi tinh trùng đi qua ống dẫn tinh.
Trong các chế phẩm nhuộm màu, các tế bào mầm nằm riêng biệt ở các giai đoạn biệt hóa và trưởng thành khác nhau cũng có thể nhìn thấy rõ ràng., điều quan trọng để phân biệt aspermia và azoospermia.
bệnh sinh tinh có một hình tròn, đôi khi hình bầu dục, đường kính của chúng là 5-12 micron. Nhân chiếm khoảng 1/3 thể tích tế bào, tối- hoặc màu sáng, với 1—2—3 hạt nhân- lạc đà không bướu, thường nằm gần karyolemma (Màng nhân), cấu trúc chất nhiễm sắc hạt mịn. Các tế bào chất là hẹp, basophilic, Đồng tính. Tinh trùng phân chia theo nguyên phân nhiều lần. Có những tế bào có các giai đoạn nguyên phân được xác định rõ ràng.
Một phần tế bào, được hình thành do kết quả của quá trình nguyên phân, biệt hóa thành tế bào sinh tinh I, và sau đó tôi đặt hàng. Tế bào sinh tinh bậc một - tế bào tròn hoặc đa giác có đường kính 17-19 micron với nhân tròn lớn và tế bào chất hạt mịn, nhẹ. Vùng hạt nhân rõ ràng có thể nhìn thấy được trong các chế phẩm nhuộm màu.
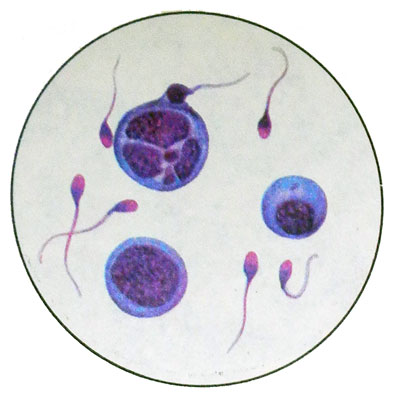
Tế bào sinh tinh bậc hai được hình thành do kết quả của quá trình giảm phân. Chúng nhỏ hơn, hơn tế bào sinh tinh bậc một (đường kính 15 m), nhưng về mặt hình thái gần như giống hệt nhau. Phổ biến hơn trong xuất tinh, hơn tế bào sinh tinh bậc một, nhưng ít thường xuyên hơn, hơn tinh trùng.
Spermatydы - bé nhỏ, tế bào tròn hoặc thon dài có đường kính 12-15 micron với nhân tròn tăng sắc tố, nằm ở trung tâm hoặc lệch tâm. Có thể có sự hiện diện của tinh trùng đa nhân. Tế bào chất Pale, có tính basaphilic, thường vacuolated.
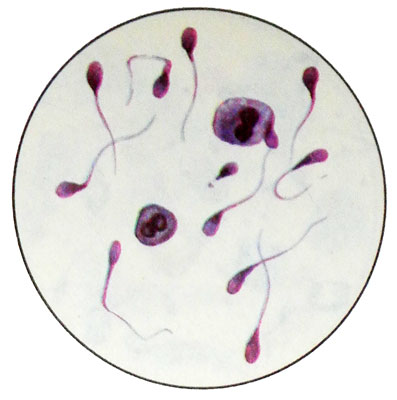
Tinh trùng biến thành tinh trùng.
Số tế bào sinh tinh trong ảnh chụp tinh trùng bình thường không nhiều hơn 2 %. Một số lượng lớn trong số chúng được quan sát thấy trong trường hợp vô sinh bài tiết.
Đối với kính hiển vi tương phản pha xuất tinh được pha loãng bằng dung dịch natri clorua đẳng trương có thêm một lượng nhỏ 1 % dung dịch nước rivanol hoặc axit carbolic để làm giảm khả năng vận động của tinh trùng.
Bằng kính hiển vi huỳnh quang nhỏ một giọt tinh dịch và một giọt cam acridine pha loãng vào một phiến kính 1:20000. Những giọt được trộn và phủ bằng một tấm kính.. Đối với kính hiển vi, người ta sử dụng thị kính 7X và vật kính 40X.. Tinh trùng sống chuyển sang màu xanh, chết - màu cam. Dạng tinh trùng bình thường và bệnh lý rất dễ phân biệt do đặc điểm hình thái của chúng.
Các quy tắc làm việc với kính hiển vi tương phản pha và huỳnh quang được mô tả trong hướng dẫn dành cho các thiết bị này.. Khi sử dụng kính hiển vi tương phản pha và huỳnh quang, tinh đồ được tính toán theo quy tắc chung.
Dựa trên việc kiểm tra tinh dịch bằng kính hiển vi, có thể xác định được nhiều tình trạng bệnh lý khác nhau.
- Aspermia - Không có tinh trùng và tế bào sinh tinh trong tinh dịch.
- Vô tinh - Sự vắng mặt của tinh trùng khi có sự hiện diện của các tế bào sinh tinh.
- Suy nhược tinh trùng - giảm số lượng tế bào di động và tăng số lượng các dạng bệnh lý với tổng số lượng tinh trùng bình thường.
- thiểu tinh trùng - giảm số lượng tinh trùng và các dạng di động của chúng và tăng số lượng các dạng bệnh lý.
- hoại tử – sự bất động của tất cả tinh trùng trong quá trình chuẩn bị ngay cả sau khi “hồi sinh”.
- mất tinh trùng - tình trạng, trong đó, không giống như hoại tử tinh trùng, tinh trùng bất động trước đây bắt đầu di chuyển tích cực sau khi “hồi sinh”..
