Pyelonefritída – stav a rozbor moču
Пиелонефрит представляет собой воспаление паренхимы почек с преимущественным поражением интерстициальной ткани и вовлечением в процесс почечных чашек и лоханок. Он является одним из наиболее распространенных заболеваний почек, часто переходит в хроническую форму, которая сопровождается гипертензией и заканчивается уремией.
Частота заболеваемости пиелонефритом, особенно острым, в последние годы значительно увеличилась, что обусловлено резко возросшей вирулентностью микроорганизмов и изменением их качественного состава (Escherichia coli, Proteus, stafylokok, клебсиелла, стрептококк и др.). У многих больных в моче обнаруживают смешанную флору.
Большое значение в возникновении и развитии пиелонефрита имеет общее состояние организма и состояние его иммунной системы.
Инфекция распространяется в основном гематогенным путем.
Урогенный, T. to je. vzostupne, путь распространения инфекции возможен при попадании ее из мочеточников при нарушенном пассаже мочи. Лимфогенный путь распространения инфекции в настоящее время подвергается сомнению.
Независимо от пути проникновения инфекции клиническая картина и морфология осадка мочи при остром пиелонефрите одинаковы.
Проникновение инфекции в почечную лоханку не всегда вызывает пиелонефрит. Возникновение его зависит от вирулентности и массивности инфекции, реактивности организма и наличия затруднения оттока мочи. Чащее всего инфекционный процесс поражает правую почку. Zrejme, связано это с тем, что правая почка расположена ниже левой, в результате чего в ней задерживается моча. Пиелонефрит встречается у женщин чаще, ako muži.
To je považované za, что пиелонефрит взрослых является продолжением неизлеченного заболевания у детей.
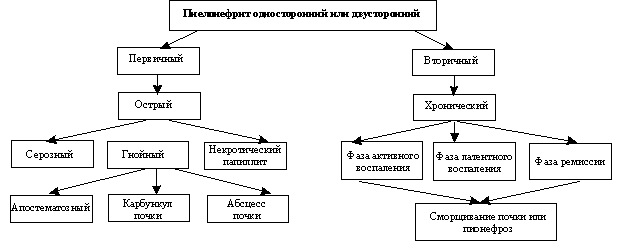
Различают первичный, nekomplikované, или гематогенный, пиелонефрит и вторичный, komplikované, или обструктивный. Первичный пиелонефрит развивается в здоровой почке, вторичный — на фоне органических или функциональных нарушений в почках и мочевых путях.
Первичный и вторичный пиелонефрит отличаются друг от друга не только по патогенезу, но и по клинической картине заболевания, терапии и исходу.
Существует несколько классификаций пиелонефрита. Согласно классификации А. Ja. Пытеля, различают одно- и двусторонний пиелонефрит. По характеру течения он может быть острым (sérový, hnisavý), хроническим и рецидивирующим, а по пути распространения инфекции — гематогенным (нисходящим) и урогенным (восходящим). В зависимости от особенностей течения, обусловленных возрастом больного, изменениями его физиологического состояния, наличием патологического процесса, выделяют пиелонефрит детского возраста (в том числе у новорожденных), Seniori, беременных, больных сахарным диабетом, больных с поражением спинного мозга.
В клинической практике наиболее часто используют классификацию пиелонефрита по Н. A. Лопаткину и В. E. Родоману.
Akútna pyelonefritída
Заболевание может наблюдаться в любом возрасте, но чаще всего болеют двух- трехлетние дети, что объясняется пониженной сопротивляемостью детского организма к инфекции и анатомо-физиологическими особенностями почечных лоханок и мочеточников у детей. Пиелонефрит в большинстве случаев возникает у девочек, особенно в возрасте старше двух лет, из-за наличия у них более широкого и короткого мочеиспускательного канала.
Нередко острый пиелонефрит возникает во время беременности, čo, samozrejme, связано с застоем мочи в почечной лоханке, возникающим при сдавлении мочеточника увеличенной маткой.
При остром пиелонефрите почка обычно несколько увеличена, почечная лоханка растянута, ее слизистая оболочка гиперемирована, отечна, разрыхлена, местами изъязвлена и покрыта гнойным отделяемым, кое-где видны кровоизлияния. Гистологически обнаруживаются очаговый некроз и инфильтрация стенки почечной лоханки лейкоцитами. Канальцы нефронов содержат гной; в паренхиме почек образуются множественные абсцессы. Очень тяжелой формой пиелонефрита является некроз почечных сосочков.
Острый пиелонефрит может быть одно- a bilaterálne. При типичном течении он проявляется симптомами бурно развивающегося инфекционного заболевания (острое начало с высокой температурой тела, zimnica, проливной пот, боль в области поясницы), и обычно диагностируется в клинике как острый пиелит. Возможно вялое течение пиелонефрита без выраженных клинических проявлений (часто у детей и беременных), когда он выявляется лишь при повторных исследованиях мочи.
Азотемия и уремия наблюдаются редко. Они могут возникать при пиелонефрите с некрозом сосочков (папиллярном пиелонефрите) чаще всего у больных сахарным диабетом. Это тяжелая форма заболевания, при которой некротические массы и кровяные сгустки иногда закупоривают мочеточники, что вызывает приступообразную боль (колику), как при калькулезном пиелонефрите.
Количество мочи увеличивается (polyúria), особенно при двустороннем процессе, что объясняется нарушением реабсорбции в дистальных отделах канальцев нефронов. Воспалительный отек и клеточная инфильтрация между канальцами при пиелонефрите приводят к сдавлению эпителия, выстилающего канальцы, в первую очередь в их дистальных отделах, и повреждению кровеносных сосудов. В связи с этим при пиелонефрите прежде всего снижается реабсорбция воды, что обусловливает уменьшение относительной плотности мочи (гипостенурию).
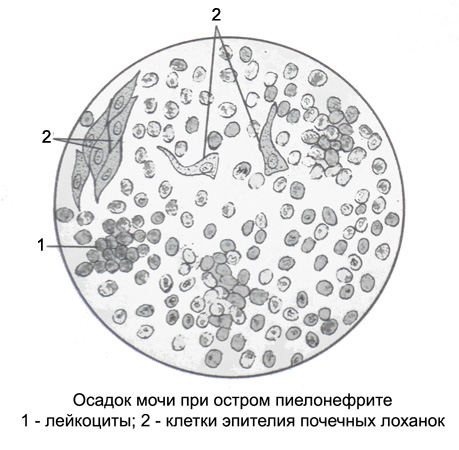
Моча при пиелонефрите бледно-окрашенная, с низкой относительной плотностью и кислой реакцией, обусловленной кишечной палочкой. Макрогематурия для этого заболевания не характерна. Если в моче много гноя, то она мутная, а осадок гнойный. Содержание белка обычно не превышает 1 g / l.
При микроскопическом исследовании препарата лейкоциты покрывают все поле зрения и располагаются раздельно или, sa vyskytuje častejšie, тесными группами (гнойными комочками) разных размеров.
При одностороннем поражении на высоте подъема температуры тела гной в моче можно и не обнаружить, а после снижения температуры появляется пиурия. To hovorí, что при поражении почечных лоханок в процесс вовлекается и прилоханочная часть мочеточника. При затухании воспалительного процесса отек спадает и в моче появляется гной (больному лучше, а показатели мочи хуже).
При двустороннем поражении почек может наблюдаться временная анурия. Почти всегда отмечается микрогематурия. В осадке выявляются в основном выщелоченные эритроциты.
В начале заболевания в моче много клеток эпителия почечных лоханок, а в разгар заболевания, когда лоханки покрыты гноем, эпителиоциты единичные, иногда в стадии жировой дистрофии и округлены. Для пиелонефрита характерно также появление в моче эпителиоцитов почек, гиалиновых и зернистых цилиндров, небольшого количества солей мочевой кислоты. При затянувшемся тяжелом процессе может развиться недостаточность почек с олигурией и даже азотемией.
Chronická pyelonefritída
Возбудители заболевания и пути проникновения инфекции такие же, как и при остром пиелонефрите.
Морфологические изменения при хроническом пиелонефрите зависят от длительности процесса, степени воспаления и склероза почечной ткани. Для хронического пиелонефрита характерно распространение патологического процесса с почечной лоханки и мозгового вещества на корковое вещество, что наблюдается при любом пути внедрения инфекции в почку. Наряду с сохранившимися или малоизмененными участками паренхимы почек отмечаются зоны воспалительных инфильтратов и нагноения. При длительно протекающем пиелонефрите участки гнойного воспаления в почках чередуются с участками склероза, а между ними могут находиться островки совершенно неизмененной паренхимы. Поэтому даже при далеко зашедшем пиелонефрите выделение индигокармина при хромоцистоскопии нормальное как по времени, так и по интенсивности.
При двустороннем пиелонефрите распространение процесса в почках по интерстициальной ткани происходит неравномерно и поражаются в первую очередь канальцы нефронов. Затем возникают продуктивный эндартериит, гиперплазия средней оболочки сосудов и склероз артериол, являющийся одной из причин дальнейшей атрофии почки. Лишь в конечной стадии поражаются почечные клубочки вплоть до развития гиалиноза. Медленное нарастание морфологических изменений объясняет своеобразное течение заболевания — длительно сохраняющийся диурез с изо-, а затем гипостенурией (дистальный канальцевый синдром) — и сравнительно более благоприятный прогноз в отношении продолжительности жизни. Чем больше прогрессирует процесс, тем в большей степени выражены фиброзные изменения и склероз сосудов, приводящие к сморщиванию почечной лоханки и уменьшению почки (пиелонефротическая сморщенная почка).
Заболевание выявляется обычно спустя несколько лет после какого-либо острого воспалительного процесса в мочевых путях — цистита или пиелита. В основном пиелонефрит обнаруживается случайно при исследовании мочи или артериального давления либо при появлении признаков недостаточности почек.
В период обострения хронического пиелонефрита количество выделяемой мочи увеличивается. Ее относительная плотность 1,005—1,012, цвет бледный, реакция кислая. Количество белка и мутность могут быть различными в зависимости от количества лейкоцитов. Обычно в период рецидива заболевания содержание белка возрастает, и моча становится мутной. Осадок часто объемный, hnisavý.
При микроскопическом исследовании препаратов определяются лейкоциты, расположенные разрозненно и в виде гнойных комочков, pokrývajúci celé zorné pole mikroskopu. Количество бледных лейкоцитов и лейкоцитов с движением гранул может достигать 80—100 %. Нередко выявляются эозинофильные гранулоциты. Может наблюдаться микрогематурия, при этом обнаруживаются единичные выщелоченные эритроциты. Встречаются клетки переходного эпителия почечных лоханок, клочки окрашенного фибрина, baktérie.
В латентном периоде заболевания осадок мочи скудный, количество лейкоцитов нормальное или несколько повышенное. Встречаются эозинофильные гранулоциты, единичные выщелоченные эритроциты, эпителиоциты почек, единичные цилиндры. Изредка наблюдаются клетки переходного эпителия почечных лоханок, часто в состоянии жировой дистрофии и вакуолизации. В этом периоде заболевания диагностика очень трудна, поэтому целесообразно определение количества лейкоцитов, эритроцитов и цилиндров в моче методами Каковского—Аддиса (в суточной моче), Амбюрже (в порции мочи, выделившейся за 3 ч с пересчетом на минутный объем мочи), Нечипоренко (v 1 ml moču).
Применяется также экспресс метод определения скрытой лейкоцитурии (метод Гедхольта). В основу его положено изменение окраски лейкоцитов при пероксидазной реакции. При исследовании по этому методу 10 мл свежей мочи пропускают через фильтровальную бумагу, после чего на нее наносят три капли красителя. Если в 1 мкл мочи содержится более 10 leukocyty, то в месте нанесения красителя появляется темно-синее пятно. Проба считается отрицательной при появлении пятна красного цвета, и сомнительной, когда пятно голубое. Этот метод прост и достаточно надежен. Ответ можно получить через несколько минут. Особенно ценным является экспресс-метод при применении его во время профилактических осмотров детей в различных детских учреждениях (яслях, детских садах, школах).
При одностороннем пиелонефрите мочу получают из почечной лоханки и мочевого пузыря, подсчитывают количество лейкоцитов и сравнивают результаты. При дифференциальной диагностике с хроническим гломерулонефритам следует помнить, что большое количество лейкоцитов и преобладание их над эритроцитами характерно для хронического пиелонефрита, хроническом гломерулонефрите и артериосклерозе почек количественное соотношение лейкоцитов и эритроцитов меняется в противоположном направлении.
Важным диагностическим признаком хронического пиелонефрита служит бактериурия в сочетании с повышенной лейкоцитурией. Наличие бактерий в количестве, presahujúca 100000 v 1 ml moču, требует определения их специфичности и чувствительности к антибиотикам и другим химиотерапевтическим средствам.
Для определения степени бактериурии кроме бактериологических методов используются колориметрические, среди которых наибольшее распространение получил тест с использованием ТТХ (трифенилтетразолийхлорида). Этот количественный тест положителен при бактериурии в 85 % Prípady. Он позволяет выявить латентный пиелонефрит и оценить эффективность лечения.
Не менее информативным является нитрит-тест Грисса, основанный на определении нитритов в моче путем добавления сульфаниловой кислоты и анафтиламина. При наличии нитритов спустя несколько секунд после добавления реактивов моча окрашивается в красный цвет. В нормальной моче нитриты не содержатся. Положительный нитрит-тест наблюдается в 80 % случаев выраженной бактериурии и свидетельствует о наличии в 1 мл мочи не менее 100000 микробных тел.
Оба теста целесообразно применять в амбулаторных условиях, где не всегда возможны подсчет бактерий в культуре и определение их резистентности.
Для определения степени бактериурии в последнее время применяется ряд ускоренных методов, среди которых заслуживает особого внимания метод погружения в мочу пластин, покрытых специальной питательной средой. С одной стороны пластины покрыты агаром, на котором растут все виды бактерий, с другой — видоизмененным агаром, на котором растут только грамотрицательные бактерии и энтерококки. Пластиночные методы требуют 12—16-часовой инкубации. Они просты технически и у больных с истинной бактериурией дают положительные результаты в 95 % Prípady.
Большое значение в диагностике хронического пиелонефрита имеет установление степени функциональной способности почек. Определение коэффициента очищения каждой почки в отдельности, например эндогенного креатинина, позволяет установить, одно- или двустороннее это заболевание, и выявить резервные возможности каждой почки. При хроническом пиелонефрите нарушение почечного кровотока и уменьшение клубочковой фильтрации наступают значительно позже, чем расстройство функции канальцев нефронов, в частности их дистальных отделов.
Вследствие нарушений функции канальцев у больных хроническим пиелонефритом возникают потеря натрия и калия, гиперфосфатемия и гипокальциемия.
Для диагностики хронического пиелонефрита используются радионуклидные и рентгенологические методы исследования, а также биопсия почки.
