Nádory lymfatických uzlín
Lymfatické uzliny sa môže vyvinúť primárne a sekundárne (metastatický) nádor.
Najpočetnejšia medzi primárny nádor lymfatického tkaniva je skupina regionálnych nádorov, pochádzajúce z malígny lymfoidné a, zrejme, hystyotsytarnoho rostkov. To malígny lymfóm. Medzi ne patrí:
- Limfogranulematoz;
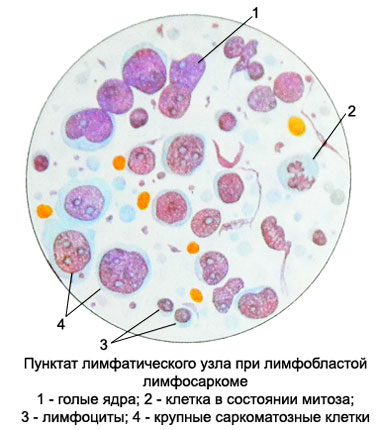
- Lymfosarkom;
- Retikulosarkoma;
- Mnohopočetný myelóm (myelóm).
Klinicky sa jedná manifest zvýšenie nádor lymfatických uzlín alebo skupina uzlov niektorý, najmenej dve oblasti tela. Lymfatické uzliny sú bezbolestné, rôznu hustotu, pohyblivý, nie spájkované alebo zvarené. Zmeny v krvi nie je pozorovaný. Neskôr s rozvojom choroby sa postupne postihuje lymfatické uzliny na iné oblasti tela, slezina, pečeň, kostná dreň, atď..
Nodulárna lymfosarkom
Nodulárna lymfosarkom (folikulárnej lymfosarkom, gigantofollikulyarnaya lymfóm, makrofolliku- lyarnaya lymfóm, germinoblastoma, tsentrotsytoma, tsentroblastoma, Brill choroba, a ďalšie simmers.).
Vzorky tkaniva nájdených výrazne zväčšené lymfatické folikulov, skladajúci sa z prolymphocytes alebo limfoblastvv, obklopené malými lymfoidných buniek. Ochorenie je charakterizované pomalou progresiu. S rozvojom patologického procesu hranica medzi veľkých buniek (folikuly) a ich okolie malé lymfocyty stávajú menej jasná.
V cytologických prípravkoch punctata lymfatických uzlín sa nachádzajú prolymphocytes alebo zmes prolymphocytes s lymfoblastov, zriedkavo pozorovaná Lymphoblastic a imunoblastický formulárov. Zistené bunky v mitóze. V prípadoch,, keď bodkovaný získané nie je z oblasti nádoru, lymfocyty prevládajú v prostriedkoch.
Lymfosarkom s rastom tvárnej je potrebné odlíšiť od reaktívnej folikulárnej hyperplázia lymfatických uzlín, ktorý je charakterizovaný prítomnosťou početných mitotických čísel a označené makrofágov reakcie. Keď môžu byť prítomné vo formulácii zložiek chronického zápalu reaktívne hyperplázia. To zohráva úlohu a vek pacienta. Reaktívne hyperplázia lymfatických uzlín u detí a mladých ľudí. Nodulárna lymfosarkom sa vyskytuje u detí je veľmi vzácny, a dospievania nebol nájdený.
Rozptýlené lymfosarkom
Existuje šesť morfologické varianty difúzna lymfosarkóm.
Limfocitarnaâ lymfosarkom (dobre diferencovaný lymfocytárnej lymfosarkom, zlokachestvennaya lymfóm, lymfocytom)
Mikroskopické vyšetrenie odhalilo bodkovaná buniek lymfatických uzlín, morfologicky podobné zrelé lymfocyty; niekedy označené jadrový polymorfizmus. Žiadne mitotickej čísla.
Cytologické a histologické dokonca odlíšenie nádor s chronickou lymfatickou leukémiou na základe cytologických a histologického vyšetrenia aj bez klinických dát, obrázky krvi a kostnej drene, nie je možný. Keď leukemization procesu, T. to je. lymfosarkom progresie s infiltráciou kostnej drene a periférnej krvi, Celkový obraz z krvi a kostnej drene, podobné tým, chronickej lymfocytárnej leukémie.
Limfoplazmocitarnaâ lymfosarkom (limfoplazmotsitoidnaya zlokachestvennaya lymfóm, limfoplazmotsitoidnaya immunotsitoma)
V punctate nádorové bunky lymfatických uzlín sa nachádzajú, prolymphocytes a plazmatické bunky v rôznych kombináciách. Medzi nádorových buniek môže byť detekovaná typické plazmatické bunky a plazmatizirovannye, T. to je. bunkové typy zrelých lymfocytov alebo prolymphocytes, ale so širším bazofilné cytoplazmy.
Niekedy sa počet plazmatických buniek plazmoblastami prezentované s príznakmi atypiu a dokonca immunoblast. Medzi lymfoidných buniek s výnimkou lymfocytov a prolymphocytes niekedy sú lymfoblasty. Takáto kombinácia bunkových elementov sa môže objaviť v chronickej lymfocytárnej leukémie, Waldenströmova makroglobulinémia, a ťažkého ochorenia reťazca.
Pri maľovaní na glykosaminoglykánov (mukopolisaxaridы) cytoplazmatická (alebo jadrá) nádorové bunky detekovanej PAS-pozitívne guľové inklúzie, odolný diastáza. Očakávaný, to imunoglobulín M, реже G или, ktoré sú produkované bunkami lymfoplasmacytická lymfosarkóm. V krvnej plazme môžu vidieť obsah zodpovedajúce imunoglobulíny, čo, zrejme, vzhľadom k porušeniu mechanizmu sekrécie.
Lymfoplasmacytická lymfosarkom môžu byť transformované do imunoblastický lymfosarkom.
Prolimfocitarnaâ lymfosarkom
Punctate nádor typ buniek nájdených prolymphocytes, medzi ktoré patrí izolované lymfoblasty.
Substrát prolymfocytární lymfosarkom môžu byť tiež bunky zárodočných centier folikulov, malý alebo stredný s jadrami, s charakteristickým vybrania, jemný chromatín a skromné cytoplazmy blednookrashennuyu. Takéto jadra sa nazývajú rozdelenej.
Prolymfocytární lymfosarkom odštiepi (germinocitoma, tsentrotsytoma, malígne lymfóm bunky zárodočných centier folikuloch) vyznačuje prevažne nodulárna rast.
Verzia je tiež prolymfocytární lymfosarkom sklerózující lymfosarkom, , Pri ktorej je rast vláknité spojivového tkaniva vo forme prameňov. Bunková kompozícia môže byť štíhla bodkovaný. Tento typ lymfosarkóm často lokalizované v rozkroku a parietálnej (parietálnej) lymfatické uzliny, zatiaľ čo v nodulárna formy Hodgkinovej choroby, čo je niekedy nutné rozlišovať chorobu, To sa týka hlavne krčnej a mediastinálne lymfatické uzliny.
Lymphoblastic lymfosarkom (zle diferencované lymfosarkom, zlokachestvennaya typ lymfómu limfoblastnogo, tsentroblasticheskaya zlokachestvennaya lymfóm)
Substrát môže byť typu nádorové bunka mikro- a makrolimfoblastov. V prvom prípade, že sú malé, chudobné chromatín jadra, Majú jednu jadierko, a úzky lem bazofilné cytoplazmy. S progresie procese rozvoja akútnou lymfoblastickou leukémiou.
Makrolimfoblasty (bunky v 3- 4 krát viac malých lymfocytov) Majú veľký kruhový alebo oválny jadro, niekedy nepravidelne tvarované a zubaté hrany s 1- 3 jadierka, siahať často v blízkosti vnútornej jadrovej membrány. Cytoplazme buniek je rozmazaný obrysy, bazofilné, mierne alebo blednookrashennaya.
Často sú bunky v mitóze.
V niektorých prípadoch nádory substrátu sú lymfoblasty, majúci jedinečnú štruktúru chromatínu jadier, pripomínať convolutes. Tento typ nádoru sa vyskytuje v dospievaní. Väčšina postihnutých mediastinálnych uzlín. Pokrok, proces pokračuje do akútnej leukémie.
Vyskytuje sklerózující variant lymfoblastickou sarkóm, vyznačujúci sa tým, že nádorové bunky, ktoré sa oddelia bunky spojivového tkaniva, týkajúce. V cytologických prípravkov našiel lymfoblastov a prolimfoity. Ochorenie sa vyskytuje priaznivo.
Imunoblastický lymfosarkom (immunoblastnaya zlokachestvennaya lymfóm, imunoblastický sarkóm)
Opuch sa často vyskytuje na pozadí imunodeficienciou alebo imunosupresívnej liečby, ale môžu tiež vyvinúť u pacientov bez poškodenia imunitného systému.
V bodkovité nádory zistené immunoblast - Veľké bunky s veľkým kruhový alebo oválny vezikulárnych jadrami, obsahujúci jeden, zriedka dve veľké jadierko, sa nachádza v centre mesta. Jadra sú umiestnené v centre alebo excentricky. Cytoplazma hojný, bazofilné, sfarbený intenzívnejšie.
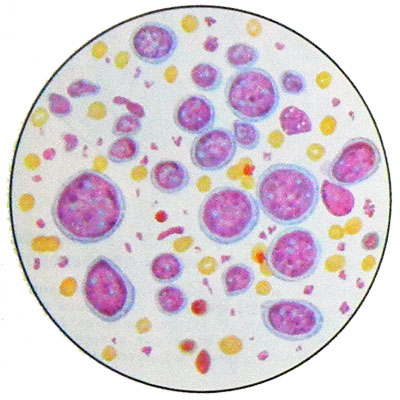
Mnoho bunky v mitóze. Suspenzia nádorových buniek dávajú pozitívnu reakciu Koons (na imunoglobulín), Teda, oni sú B-immunoblast. T-bunkový lymfóm buniek povaha existencie imunoblastický sa nepreukáže.
Substrát imunoblastický lymfóm môže byť plasmocytic diferenciácie bunka. Tento nádor polymorfonukleárne bunky. Tiež immunoblast to nastať s atypickou plazmoblasty excentricky umiestneného jadra, a intenzívne bazofilné cytoplazme. Tam sú obrovské multijadrové bunky a histiocyty.
Prítomnosť obrovských viacjadrových buniek môže vyžadovať diferencované lymfosarkom s Hodgkinovým imunoblastický (Hodgkinovho sarkóm). V takých prípadoch, opakované punkcie biopsia a.
Lymfóm Berkitta (limfosarkoma Berkitta)
To nastane ako endemické ochorenie v Afrike a Novej Guinei. Ojedinelé prípady opísané v iných krajinách. Tam je vek 30 leta. Lymfatické uzliny sú zriedka podieľajú. Obľúbené lokalizácia nádoru - vaječníky, ileum a slepé črevo, štítnej žľazy a slinné žľazy, kostí tváre a rúrkové, tkanivo mozgu alebo miechy, retroperitoneálny tukového tkaniva.
V bodkovité nádory zistené monomorfní malý typ buniek nediferencovaných výbuchy alebo mikrolimfoblastov. Jadrá guľatý tvar, niekedy s malými priehlbinami, dostupné z 2 na 5 jadierka. Cytoplazma je úzka, bazofilné, niekedy vakuolizované. Mnoho mitotickej čísla. Často sú makrofágy s inklúzií z úlomkov buniek a celých buniek, ich prítomnosť vytvára obraz o takzvané "hviezdnym nebom", ktorá nie je špecifická pre Burkittova lymfómu, tak, ako je pozorované u iných nádorov. Leukemization proces v tomto nádoru dochádza.
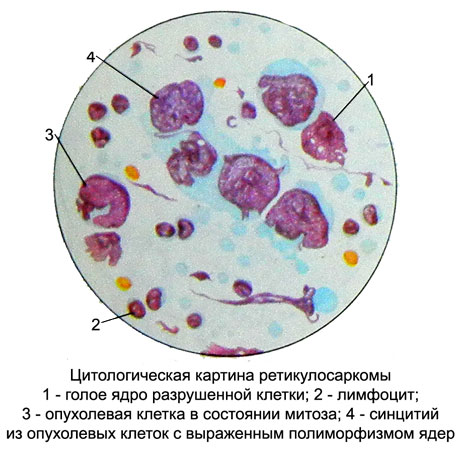
Retikulosarkoma
Retikulosarkoma (retikulokletochnaya sarkóm, gistiotsitarnaya lymfóm a ďalšie.) - Malígny tumor, vyvíja z buniek strómy retikulárne.
Substrát môže byť nádor retikulocyty a histiocyty, patriaci k systému mononukleárnych fagocytov. V cytologických prípravkov sa nachádzajú veľké bunky (Priemer up 35 m) s veľkými vezikulárnych jadrami rôznych tvarov (zaoblený, oválny, s nerovným obrysov alebo vybraním) a jeden alebo dva jadierka.
Cytoplazma stredne široký, nie vždy jasne definované, bazofilné, maľoval s rôznou intenzitou. Tam sú bunky so zachovanými cytoplasmatickými pripojením.
Tam môže byť fenomén fagocytózy. Dôležitým aspektom v diagnostickej, je stanovenie aktivity nešpecifickej esterázami; histiocyty v ňom je vysoká a nie je inhibovaná fluoridu sodného.
Myeloma (extramedulárnou plazmocytóm, plazmotsitarnaya zlokachestvennaya lymfóm)
Punctata nádor zistený veľký počet zrelých plazmatických buniek. Nádor po dlhú dobu, môže byť lokálna, v jeho zovšeobecnenie kostnej dreni, zvyčajne, no napadnutia.
Limfogranulematoz – Hodgkinova choroba – Chronická malígny lymfomatosa
Limfogranulematoz - Nádorovým ochorením na leukémiu Group. Rozvíjať v každom veku (Muži trpia 2,5-3 krát častejšie). Hlavným príznakom je len opuchy lymfatických uzlín, často v jednej oblasti.
Na začiatku ochorenia sú určené jediný, pohyblivý, Nie je pripájané k okolitým tkanivám lymfatických uzlín, v budúcnosti stanú sa hustý, spájkované dohromady a často tvoria konglomeráty. Porážka mediastinálnych lymfatických uzlín sú často určované rádiografických metód prieskumu, použitý Mediastinoskopia s biopsiou alebo diagnostickým torakotomie. Pre detekciu lymfatických uzlín, umiestnený pod membránou, Môže byť použitá diagnostická laparotomie.
Pri laparotómii vykonaná biopsia uzlov dostupných lymfatických, hrana splenektómie a pečeňové biopsie. Histologické vyšetrenie tkanivovej biopsie pre stanovenie stupňa poškodenia testu a objasniť klinického štádia choroby, to je nesmierne dôležité pre voľbu liečby.
Vzhľadom k tomu, progresie procesu s chlamýdií, okrem lymfatických uzlín, sleziny a pečene, môže byť ovplyvnená prakticky všetkých orgánov a tkanív: Nervózny, kosť, pľúca, obličky, črevo, žľazy s vnútornou sekréciou, atď.
Od Hodgkinovho extranodálneho miestach je najčastejšie ochorenie pľúc. Podľa rôznych výskumníkov, jeho frekvencia je od 20 do 45-54 % Prípady. Často je potrebné poznamenať, a špecifické pleurálna. V pleurálna tekutina odhalil lymfoidné, retikulárne bunky a Berezovskij-Sternberg.
V súlade s klinickou klasifikácii Hodgkinovej choroby, v závislosti na rozsahu ochorenia je rozdelená do štyroch krokov.
Prvá etapa Hodgkinova choroba
Lymfatických uzlín jednu oblasť (Ja) alebo zlyhanie akéhokoľvek orgánu alebo tkaniva (IE).
Druhá fáza Hodgkinova choroba
Lymfatické uzliny z dvoch alebo viacerých oblastí na jednej strane membrány (II) alebo rovnaké a lokalizované lézie akéhokoľvek orgánu alebo tkaniva (IIE) na rovnakej strane membrány.
Tretia etapa Hodgkinova choroba
Lymfatických uzlín všetky oblasti na oboch stranách bránice (III), alebo spoločne s lokalizované lézie akéhokoľvek orgánu alebo tkaniva (IIIE), alebo lézie sleziny (IIIS), alebo porážka oboch (IIIEs).
Štvrtá etapa Hodgkinova choroba
Difúzne strate jedného alebo viacerých orgánov s lézií alebo bez účasti lymfatických uzlín.
Lokalizácia lézií v stupni IV, histologicky dokázaný, označovaný symbolom: L - LIGHT, H - pečeň, M -kostny mozog, O - kosť, P - плевра, D - кожа, podkožia.
Bežné príznaky ochorenia (B):
- Nočné potenie.
- Telesná teplota nad 38 ° C.
- 3. Chudnutie na 10 % a viac pre 6 mesiaca.
V závislosti od prítomnosti alebo neprítomnosti jedného alebo viacerých bežných príznakov, T. to je. príznaky intoxikácie, Každý stupeň je rozdelený na dva:
- - V prípade neprítomnosti príznakov;
- D - ak je prítomný.
Konkrétne zmeny v krvnom obraze s chlamýdií nie je označený. Počet leukocytov môže byť odlišné. Polovica pacientov v ranej fáze ochorenia pozorovaný leukocytózy. Často, najmä so zapojením vnútorných orgánov, rozvíjať leukopénii s relatívnou neutrofília a posun doľava. Možné a normálny počet bielych krviniek.
Neutrofília je pozorovaná bez ohľadu na počet leukocytov a fáze ochorenia v 50 % Prípady. Spočiatku môže byť stab posun v leukogram, a potom sa objaví v periférnej krvi a myelocytov toksogennaya zrnitosť v neutrofilných granulocytov, čo zvýšilo obsah lipidov, alkalickej fosfatázy, a krok IV procesu - a peroxidázy.
Významné eozinofília (na 50 % a viac) zriedkavo pozorovaná (na 3 % Prípady). V polovici pozorované zníženie počtu eozinofilných granulocytov, kým aneozinofiliya. V fázach II a III, ochorenie môže dôjsť monocytární, ktorá je v poslednej fáze sa nahrádza monocytopenie.
S progresiou procesu v dôsledku potlačenia toxicity a kostnej drene pod vplyvom cytostatiká anémia normy- hyperchromický alebo znak, trombocytopénia a leykopeniya.
Hodgkinova choroba je charakteristickým rysom zvýšená sedimentácia erytrocytov (30-40 mm / h, a III a IV, zvlášť štádiu - 70-80 mm / h).
V štúdii s kostnej drene na začiatku ochorenia je výrazné hyperplázia zrnitého klíčkov krvotvorby. Počet eozinofilných granulocytov zvýšil, niekoľko číslo megakaryocytární bunka bezo zmeny, a počet červených počtu buniek s rastom intoxikácie a supresia kostnej drene znížená. V prípade, že má vplyv na kostnej drene bodkovité nádor v jeho lymfatických buniek môže byť detekovaná- granulómy.
V súčasnosti existujú rôzne klasifikácie Hodgkinovej choroby, sa snaží prepojiť klinický obraz choroby sa morfologických zmien v lymfatických uzlín a ďalších orgánov. Pozoruhodné morfologická klasifikácia Lux, Butler a Hyksósmi (1966), podľa ktorého sú štyri histologické typy Hodgkinovej choroby.
Lymfocytárnej verzia Hodgkinova choroba
Lymfocytárnej variant sa vyznačuje prevahou lymfocytov v lymfatických uzlín a histiocyty. Pri prezeraní veľa liekov môže byť detekovaná izolované malé dva-bladed Berezovskij-Sternberg bunky so širokým svetlým bazofilné cytoplazmy, ako aj jeden eozinofilná granulocyty a plazmatické bunky.
Nodulárna skleróza
Keď nodulárna, i tvárnej, skleróza lymfatických uzlín proliferácia objaví ako kapely väzivového tkaniva. Nájdené Berezovskij-Sternberg bunky, ich predstadii (Bunky Hodgkinovho) a retikulocyty. Berezovskij-Sternberg bunky sú veľké veľkosti, Majú veľa malých jadier alebo jeden Několikakotoučové jadro s veľkými jadierkami. Cytoplazmatický široký, spenený, svetlo.
Zmiešaných buniek variant Hodgkinovej choroby
Zmiešaných buniek variant sa vyznačuje tým, rozmanitosťou bunkového zloženia lymfatických uzlín. Tiež lymfocyty, nájdený v príprave eosinophilic a neutrofilných granulocytov, plasmacytes, retikulocyty, Hodgkinovho bunky a typické Sternberg bunková Berezovskogo-.
Lymphogranulomatosis s lymfoidné vyčerpania
Pre voľbu lymfatické vyčerpania charakteristického hrubých vlákien alebo masívne expanziu spojivového tkaniva (Fibrotické voľba), prítomnosť oblastí nekrózy a malý počet buniek Hodgkin, atypické bunky Berezovskogo- Sternberg, prevaha retikulárnych buniek a Berezovského-Sternberga s miernym sklerózou (retikulárne voľba).
Mnohí veria, morfológia histologické varianty postupných etapách vývoja lymfatickej prevaha Hodgkinovej choroby na začiatku procesu až do konca lymfoidné vyčerpania choroby, keď je počet lymfocytov výrazne znížila.
Jednou z metód diagnostiky Hodgkinovej choroby je histologické a cytologické štúdie liekov. Diagnózu možno považovať za platné len vtedy, ak zistí, bunkové prípravky Berezovskogo- Sternberg. Tieto bunky sú multi-špecifické prvky Lymphogranuloma. Sú zaoblené tvar, veľkosť od 40 na 80 m, kolo, fazuľa v tvare jadra alebo dlaň, je ústredný alebo výstredný. V jadrách najviditeľnejšie 1-2 veľmi veľké jadierka, menej jemné 5-8. Klasické Berezovskij-Sternberg bunky dual, kde jadro rovnakého tvaru a veľkosti,, Sú ako zrkadlovými obrazmi seba.
Vo viac zrelých buniek Berezovskij-Sternberg zvyčajne majú viac jadier. Bazofilné cytoplazmy, maľoval v bledo modrasté alebo tmavo modrom tóne.
Predstadii, alebo mladé Berezovskij-Sternberg bunky, mononukleárnych, Menšie. Jadrá kola, centrálne umiestnený a majú dve alebo tri veľké jadierko svetlo modrá, cytoplazma je sfarbený intenzívnejšie, bazofilné.
Keď Cytochemické štúdie Berezovskij-Sternberg bunky sú nájdené glykogénu, Nešpecifická naftilatsetatesteraza, Kislaya fosfatáza, RNA a DNA-ase-ASE, sukcinatdegidrogeiaza, Znovu a znovu-diaphorase, glukóza-6-fosfatdegidrogenaza, cytochromoxidáza.
Prítomnosť v bodkovaná lymfatických uzlín eosinophilic a neutrofilných granulocytov, plazmové a retikulárne bunky, lymfocyty, Berezovskij-Sternberg bunky, pomer, ktorý sa môže meniť, Vytvára zmiešaný obraz, a umožňuje bezpečne dať cytologické diagnózu Hodgkinova choroba. Absencia patognomonické pre Hodgkinova choroba bunky Berezovského-Sternberg vylúčiť diagnózu ochorenia, pretože podobný vzor môže byť sledovaný v zápalových a iných patologických procesoch.
Nadviazanie morfologický variant Hodgkinovej choroby pre stanovenie približnej prognózu. Tak, keď lymfocytárnej verzia (začiatok patologického procesu) Môžeme predpokladať, stály prísun ochorenie. V tvárnej sklerózy možnosť dlhé trvanie procesu v lymfatických uzlinách a orgánoch, umiestnený nad membránou, metastázy do kosti. Intoxikácie príznaky rozvíjať neskôr. Zmiešaných buniek variant - najčastejšia (v 60 % Pacienti), s priemernou dĺžkou života 3-5 roky, To sa vyznačuje tým, závažnejšie ako v predchádzajúcich verziách. Keď lymfatické vyčerpania Ochorenie môže byť rýchla a malígne.
Kritériá malignity zahrňujú rast týchto ukazovateľov, ako ESR, je množstvo fibrinogénu v krvi, a2-globulín, haptoglobin a ceruloplazmín. Aktívny v priebehu procesu je uvedené v prípadoch,, Ak sú všetky tieto laboratórne nálezy, alebo aspoň niektoré z nich prekročiť určité kritické hodnoty (ESR vyššie 30 mm / h, Fibrinogén ≥ 5 g / l, a2-hlobulynы ≥ 10 g / l, gaptoglobin ≥ 1,5 g / l, tseruloplazmyn ≥ 0,4 Sila. ekstiaktsii).
V závislosti od dostupnosti (B) alebo nedostatok (A) spoločné symptómy a prítomnosť (na) alebo nedostatok (a) indikátory biologickej aktivity existujú tri skupiny pacientov:
- Aa - s miestnymi príznakmi (spoločné symptómy sú chýbajúce, laboratórne parametre sú normálne);
- Bb - zovšeobecnenie procesu (spoločné príznaky sú);
- Ab - so zvýšením laboratórnych hodnôt, predchádza objavenie príznakov intoxikácie.
Po ošetrení u pacientov s Ab indikátorov biologickej aktivity normalizačne, v neprítomnosti liečby, títo pacienti prejsť do skupiny Bb, v ktorom plnej normalizácii laboratórnych skúšok po liečbe sa nevyskytuje.