Pētīšana skābes veidojošo funkciju kuņģa – Chemical pētījums kuņģa saturu
Kuņģa skābi veidojošās funkcijas izpēte nozīmē kopējā skābuma noteikšanu, brīvā un saistītā sālsskābe, skābes atlikums, sālsskābes plūsmas ātrums uz 1 nē, skābs un sārmains sekrēcijas komponenti, Patiess sālsskābes plūsmas ātrums, proteolītiskā aktivitāte un pienskābes saturs.
Kopējais skābums jānosaka svaigi kuņģa saturā, Kopš stāvēšanas tā īpašības mainās. Kuņģa saturs ir titrēts 0,1 n. nātrija hidroksīda šķīdums indikatoru klātbūtnē. Lai noteiktu kopējo skābumu, kā indikatoru izmanto fenolftaleīnu, kas skābā vidē paliek bezkrāsains, un sārmainā (pie pH 8,2-10) kļūst sarkans.
Brīvo sālsskābi nosaka indikatora dimetilamidoazobenzola klātbūtnē: sarkans, parādās ar kuņģa saturu ar kaustisko, Pārejot uz ķieģeļu dzeltenu (dzeltenīgi rozā vai laša krāsa) pie pH 2,4-4,0.
Nosakot saistīto sālsskābi, indikators ir alizarīna sulfāta nātrijs, kas pie pH 4,3-6,2 maina krāsu no dzeltenas uz purpursarkanu. Šajā gadījumā notiek visu skābju valenču neitralizācija, izņemot saistīto sālsskābi.
Kuņģa satura skābuma noteikšana
Reaģenti: 1 % fenolftaleīna spirta šķīdums, 0,5 % dimetilamidoazobenzola spirta šķīdums (metildzeltens, dimetildzeltens), 1 % nātrija alizarīna sulfonskābes ūdens šķīdums (alizarīna sarkanais S), 0,1 n. kaustiskās sodas šķīdums. Visi šie šķīdumi ir nemainīgi istabas temperatūrā.
Tepfera metode. Ielejiet divās kolbās 5 ml filtrētā kuņģa satura. Pirmajam pievieno 1-2 pilienus 1 % Dimetilaidiazobenzola spirts un 1-2 pilieni fenolftaleīna. Otrajā - 1-2 pilienus nātrija alizarinsulfonovokislogo. Tytruyut 0,1 n. nātrija hidroksīds nepārtraukti maisot. Titrēšanas laikā kuņģa saturs maina krāsu.
Pirmā daļa no kuņģa satura atzīmēt daudzumu sārmu, nepieciešamas sākotnējās titrēšanas nodot sarkanas līdz dzeltenīgi rozā, kas atbilst numuru brīvas sālsskābes un atklāja dimetilamidoazobenzolom, un kopējā summa sārmu, Izmanto titrēšanai pirms dzeltenīgi rozā krāsas pārejas uz pastāvīgu sarkanu krāsu, kas atbilst vispārējam skābumam un tiek noteikts ar fenolftaleīnu.
Otrajā kuņģa satura daļā atzīmēt daudzumu sārmu, izmanto titrēšanai no brīža, kad sākotnējā dzeltenā krāsa mainās uz violetu (atbilst visu ar skābi reaģējošo vielu summai, izņemot saistīto sālsskābi, un to nosaka ar alizarīna sulfonskābes nātriju).
Kopējo skābumu nosaka daudzums mililitri 0,1 n. kaustiskās sodas šķīdums, iztērēti titrēšanai 100 ml kuņģa satura (parastā titrēšanas vienība). Tā kā titrēšanai viņi ņem 5 ml kuņģa satura, un aprēķins ir balstīts uz 100 ml, tad izmantoto sārmu daudzumu reizina ar 20. Viena nosacīta titrēšanas vienība atbilst sālsskābes koncentrācijai 1 mmol / l.
Mihaelija metode. Izmantojot šo metodi, kopējais skābums ir titriski noteikts, brīva un sasieta sālsskābe; Pēdējā definīcija ir nosacīta.
Ja kuņģa saturā nav brīvas sālsskābes, saistītā sālsskābe var būt normas robežās vai palielināta.. Par neesamību ne tikai bezmaksas, bet arī par saistīto sālsskābi norāda purpursarkanas krāsas parādīšanās, ja kuņģa saturam tiek pievienots indikators nātrija alizarīna sulfonskābe.
Sakarā ar to, ka fenolftaleīns maina savu krāsu nevis neitrālā stāvoklī, Un sārmainā vidē (PH 8,2–10,0), Kopējie skābuma rādītāji ir nedaudz pārvērtēti. Tāpēc kā indikatoru ieteicams izmantot fenorotu. (fenola sarkans), kuru krāsa mainās līdz ar pH 7,9.
Titrēšana, izmantojot indikatorus, nav precīza, Tā kā to krāsas izmaiņas notiek diezgan plašās pH robežās un tiek novērtētas subjektīvi. Indikatora metodi var kontrolēt ar pH metriku.
Skābuma noteikšana ar titromometrisko metodi ar kontroles pētījumu pH kuņģa saturs. Ar pH metrikas palīdzību ir uzstādīts beigu gals. Atzīmēt tilpumu 0,1 n. kaustiskā soda, iztērēti titrēšanai 5 ml kuņģa satura līdz pH līmenim 3,0 dimetilamiloazobenzola klātbūtnē, lai aprēķinātu brīvās sālsskābes daudzumu un līdz pH 8,2 fenolftaleīna klātbūtnē vai līdz pH līmenim 7.9 fenolrota klātbūtnē, lai noteiktu kopējo skābumu.
Nosakot saistīto sālsskābi ar alizarīna sulfāta nātrija indikatoru, titrēšanas beigas ar purpura izskatu atbilst pH 6,2 (Svārstību diapazons pH no 4,3 līdz 6,2).
Tādā veidā, kontroles pH-metrija novērš subjektīvu titrētā kuņģa satura krāsas izmaiņu novērtēšanu indikatoru klātbūtnē un tādējādi palielina pētījuma precizitāti. Brīvās un saistītās sālsskābes daudzuma un kopējā skābuma aprēķinu veic, izmantojot iepriekš minēto metodi, ņemot vērā nātrija hidroksīda daudzumu, iztērēti titrēšanai.
Ja ir izņemts neliels kuņģa satura daudzums vai tā krāsa ir neparasta asins piemaisījumu dēļ, žults, Pārtikas skābumu var mēģināt noteikt mikroķīmiski. Pētījums tiek veikts ar atšķaidītu kuņģa saturu. Viņi ieliek glāzi 1 ml kuņģa sulas un 5 ml destilēta ūdens. Nosakiet skābumu indikatoru klātbūtnē, titrēšana no mikrobiretes vai pipetes 0,1 n. kaustiskā sārma šķīdums. Brīvās sālsskābes saturs ir vienāds ar sārmu daudzumu, izmanto uz kuņģa satura titrēšanu līdz ķieģeļu dzeltenai krāsai, reizināts ar 100. Kopējo skābumu nosaka sārmu daudzums, iztērēts kuņģa satura titrēšanai, līdz parādās sarkanā krāsa (Fenolftaleīna klātbūtnē), samazināts 0,05 (Indikatora grozījumu skaits) Un reizināts ar 100 (krasi samazināta skābuma gadījumā ieteicama indikatora maiņa 0,03).
Skābums jānosaka katrā 15 minūšu bazālās un stimulētās sekrēcijas daļā, kas ļauj iestatīt skābes līknes veidu, svarīgi kuņģa slimību diagnostikā.
Veseliem cilvēkiem un cilvēkiem ar normālu gastrītu histamīna stimulētās sekrēcijas fāzē brīvās sālsskābes līmenis palielinās 30. minūtē un samazinās līdz pētījuma pirmās stundas beigām.. Ar gastrītu ar sekrēcijas mazspēju tiek novērota aizkavēta skāba līkne, Kad brīvās sālsskābes līmenis paaugstinās tikai 60. minūtē. Šādos gadījumos ir nepieciešams turpināt zondēšanu, jo maksimālo skābes veidošanos var novērot 90. vai 115. minūtē (brīvās sālsskābes līmenis var būt normas robežās) un samazinās līdz otrās stundas beigām.
Ar sekrēcijas kļūmi ir iespējama arī zema skābes līkne vai viltus ahlorhidrija, kurā uz bezskābā stāvokļa fona brīvā sālsskābe parādās tikai otrās pētījuma stundas beigās un nesasniedz normālo līmeni. Par sekrēcijas neveiksmi, Iekaisuma procesa dēļ, Norāda arī astēniskais sekrēcijas veids, t. tas ir. lēna brīvās sālsskābes līmeņa paaugstināšanās līdz 45. minūtei un pazemināšanās zem normas pirmās stundas beigās.
Kuņģa čūlas gadījumā slimības saasināšanās periodā tiek novērota iegarena skābes līkne ar lēnu pieaugumu līdz augstam brīvās sālsskābes līmenim otrās pētījuma stundas beigās..
Duodenuma vai Zolingera -Elisona sindroma divpadsmitpirkstu zarnas čūlas klātbūtni norāda ar augstu vai pakāpienu skābu līkni, palielinoties sālsskābes līmenim, salīdzinot ar normālu. Kur, Kad gremošanas orgānos ir tikai funkcionāli traucējumi, Skābes līknei raksturīga nelikumīga svārstība.
Sālsskābes plūsmas ātruma noteikšana
Lai objektīvāk novērtētu kuņģa skābi veidojošo funkciju, tika ieviests sālsskābes plūsmas jēdziens, kas raksturo tā daudzumu, izlaistas laika vienībā (1 nē) un izteikts milimolos. Lai noteiktu sālsskābes plūsmas stundu, tiek piedāvāta šāda formula:
Dч=V1*IS1*0,001+V2*IS2*0,001+V3*IS3*0,001+V4*IS4*0,001
kur Dch ir sālsskābes plūsmas ātrums, mmol; V ir kuņģa satura daļas tilpums, ml; E ir vienas un tās pašas daļas sālsskābes koncentrācija, titrēšanas vienības; 0,001 - sālsskābes daudzums 1 kuņģa satura ml ar tā koncentrāciju, no vienāda 1 mmol / l.
Tā kā kontu vērtība ir atkarīga no stundas sekrēcijas sprieguma, tad jācenšas panākt visizdevīgāko kuņģa satura ekstrakciju.
Atkarībā no, Kāds kuņģa satura skābuma indikators tiek izmantots, aprēķinot, atšķirt Brīva un sasieta sālsskābes plūsmas ātrums, kā arī kopējais skābums (skābes produkti), ko nosaka, pamatojoties uz kopējā skābuma vērtību. Parasti ir noteikt brīvās sālsskābes plūsmas ātrumu. Bazālās sekrēcijas sālsskābes debetstūra apzīmē BAO (Bazālo skābes izvade - bazālās skābes produkti), un ar maksimālu histamīna stimulāciju - mao (Maksimālā skābes izvade - maksimāli skābi produkti). Debates par porcijām, iegūts tukšā dūšā, apzīmē kā sālsskābes badošanās plūsmas ātrumu. Sālsskābes debetstunda ar submaksimālu histamīna stimulāciju tiek apzīmēta ar SAO (submaksimālā skābes izvade - submaksimālā skābes ražošana).
Laboratorijas praksē, lai atvieglotu sālsskābes plūsmas stundas noteikšanu, izmanto nomogrammu B. IN. Kaļiņičenko un citi.. Tajā pašā laikā skaitļi, apzīmējot šīs kuņģa satura daļas tilpumu un skābumu, Atrodas līknes pretējās zaros, Sazinieties ar valdnieku. Lineāla krustpunktā ar centrālo vertikālo asi tiek atrasta plūsmas ātruma vērtība.
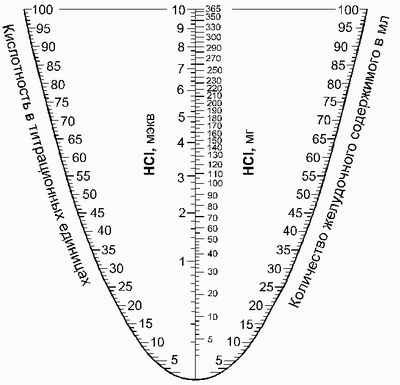
Normālie kuņģa sekrēcijas rādītāji ir parādīti tabulā.
Normāli kuņģa sekrēcijas funkcijas rādītāji | ||||
| Rādītāji | Badošanās(maksimālās vērtības) | Bazālā sekrēcija | Pastāvīga reakcija uz histamīnu | |
| submaksimāls | maksimums | |||
| Tilpums, ml | 50 | 50— 100 | 110— 140 | 150— 200 |
| Kopējais skābums, mmol / l | 40 | 40-60
| 90— 100 | 100— 200 |
| Bezmaksas HCl, mmol / l | 20 | 20-40 | 65—85 | 90— 100 |
| Saistīts HCl, mmol / l | 10 | 10—15 | 12—15 | 14—16
|
| Kopējā skābuma plūsmas stunda, mmol / h | 2 | 1,5—5,4 | 8-14 | 18—26 |
| Brīvā HCl plūsmas stunda, mmol / h | 1 | 1—4 | 6,5—12 | 16—24 |
| Saistītā HCl plūsmas stunda, mmol / h | 0,5 | 0,5— 1,5 | 0,6— 1,5 | 0,7— 1,6 |
| Skābās sekrēcijas sastāvdaļas tilpums, ml
| 21 | 21—51 | 68-90 | 90,5— 112 |
| Patiesā plūsmas stundu HCl, mmol / h
| 2,3
| 3,3—8,2 | 10,5—14,5 | 18,5—26,5 |
| Sārma komponenta tilpums, ml
| 29 | 29–49 | 30-50 | 50-60 |
| Gidrokarbonāta plūsmas stundas, mmol / h | 1,3 | 1,3—2,2 | 1,3-4.0 | 1,8—2,0 |
Piezīme. Debeta stundas sekrēcija tukšā dūšā tiek aprēķināta attiecībā pret attiecīgās kuņģa sulas daļas tilpumu.
Sālsskābes deficīta noteikšana
Bez sālsskābes kuņģa satura neesamība norāda uz skābes veidošanās kavēšanu, ko aprēķina pēc sālsskābes deficīta. Sālsskābes deficītu nosaka, titrējot kuņģa saturu 0,1 n. sālsskābes šķīdums indikatora klātbūtnē (1 % dimetilamidoazobenzola spirta šķīdums) līdz parādās brīva sālsskābe.
Sālsskābes trūkums norāda sārmainu komponentu saturam, nesaistīts ar skābi. Tiek uzskatīts,, ka maksimālais sālsskābes deficīts, vienāds 40 titrēt, norāda hidraulskābes sekrēcijas pārtraukšanu (Absolūtā achlorgidriya). Ar mazāku deficīta daudzumu sālsskābi izdala parietālās šūnas, bet sārmainu komponentu saistīšanās dēļ brīvā formā tas netiek atklāts (Radiniece ahlorgidriya).
Relatīvo ahlorhidriju var novērot arī tad, ja nav kā brīva, un sasieta sālsskābe. Šī opcija ir iespējama gadījumos, Kad visu sālsskābi neitralizē ar nātrija bikarbonātu.
Par klātbūtni Absolūta Ahlorgidriy var vērtēt tikai pēc maksimālās histamīna stimulācijas. Šāds ahlorhidrija galvenokārt tiek novērota ar b12-deficīta anēmija. Ar absolūto ahlorhidriju intraijewice pH histamīna ietekmē nesamazinās. Tā kā maksimālo histamīna stimulāciju var izmantot tikai ārkārtas gadījumos, Diagnozei ieteicams izmantot intragastrālo pH-metriju.
Būtisks sālsskābes trūkums norāda uz audu sadalīšanās produktu klātbūtni kuņģa saturā (strutas, asinis).
Bazālās sekrēcijas novērtēšana
Brīvās sālsskābes bazālās sekrēcijas vērtība cilvēkiem ar anacīdu un hipoanakīdu gastrītu, kuņģa vēzis ir 0-1 mmol/h, veseliem cilvēkiem un tiem, kas slimo ar normālu gastrītu - 1-4 mmol/h, kuņģa vai divpadsmitpirkstu zarnas čūla - 4-5 mmol/h (vairāk 5 mm/h parasti ir raksturīga divpadsmitpirkstu zarnas čūlai), Zolingers - Elisona sindroms - 10- 20 mmol / h.
Maksimālās sekrēcijas novērtējums
Maksimālā sekrēcija, vienāds ar nulli - patiesu ahlorhidriju novēro ar atrofisku gastrītu, kuņģa vēzis (Šajos gadījumos ir jāizslēdz refluksa divpadsmitpirkstu zarnas saturs). Mao vērtība no 1 līdz 18 Mmol/h norāda nepietiekamus skābes produktus gastrītam vai kuņģa vēzim; 18 – 20 mmol/h - normāliem produktiem (veseliem cilvēkiem vai cilvēkiem ar normālu gastrītu); 20—26 — palielinātai skābes ražošanai pacientiem ar divpadsmitpirkstu zarnas čūlu, Solingera-Elisona sindroms.
Skābju produktu novērtējums, pamatojoties uz HLW un MAO attiecību
Veseliem cilvēkiem VAO attiecība:MAO ir vienāds ar 1:6.
Ar funkcionālu inhibīciju un parietālo šūnu reaktivitātes samazināšanos tiek novērota bazālās sekrēcijas samazināšanās, maksimālā skābes veidošanās normāla, Plašsaziņas līdzekļi:MAO - 1:10 vai 1:12.
Ar atrofiju vai bojājumiem parietālajām šūnām, samazināta kā bazāla, Tātad maksimāli skābes produkti. VAO attiecība:Mao var būt tikpat palielināts (Ja dominē funkcionālā bremzēšana), un samazināts (Ar smagu parietālo šūnu atrofiju).
Palielinot parietālo šūnu neirogumorālo stimulāciju (hiperreaktīvs stāvoklis) ir VAO pieaugums ar normālu vai nedaudz paaugstinātu MAO; Plašsaziņas līdzekļi:MAO= 1:2 vai 1:3.
Ar kuņģa dziedzeru hiperplāziju, palielinoties parietālo šūnu daudzumam, tas palielinās kā maksimāli, Tātad bazālā sekrēcija.
Kuņģa sekrēcijas skābo un sārmu komponentu noteikšana
Pētot sālsskābes plūsmas ātrumu, daļa sālsskābes netiek noteikta, neitralizē kuņģī ar bikarbonātu. Lai ņemtu vērā neitralizēto sālsskābes daļu, nosaka skābo un sārmainu komponentu tilpumu un patieso sālsskābes plūsmas ātrumu.
Skābā sastāvdaļa Aprēķina ar Thomson formulu -
P = v*(0,219+4,88*N+),
kur p ir skābā komponenta tilpums, ml; V ir kuņģa sulas tilpums apakšējā pētījumā, ml; N+ - Kopējais skābums šajā porcijā, mmol / l; 0,219 un 4,88 - pāra vērtības.
Sārmainas sastāvdaļa Nosaka formula:
Np = v - p,
kur NP ir sārma komponenta tilpums, ml; V ir daļas kuņģa sulas tilpums, ml; P ir skābā komponenta tilpums šajā daļā, ml.
Zinot skābā komponenta apjomu, Jūs varat aprēķināt sālsskābes patieso plūsmas ātrumu atbilstoši šādai formulai:
Dnederīgs= C*160*0,001
kur dnederīgs -True sālsskābes plūsmas ātrums, mmol; P ir skābā komponenta tilpums, ml; 160 - Sālsskābes pastāvīgās koncentrācijas vērtība, vēders; 0,001- sālsskābes vadība 1 kuņģa satura ml ar tā koncentrāciju, no vienāda 1 mmol / l.
Praksē skābā komponenta tilpumu un sālsskābes patieso plūsmas ātrumu nosaka ar šādu nomogrammu.
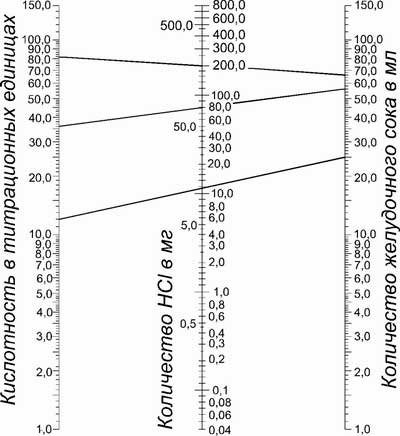
Patiesas sālsskābes ražošanas rādītāji ietver visus skābes produktus, ieskaitot sālsskābes daudzumu, ko neitralizē kuņģa sulas bikarbonāts. Patiesais sālsskābes plūsmas ātrums ir lielāks, nekā MAO.
Kuņģa dziedzeru sekrēta sārmainās īpašības ir atkarīgas no gļotu un bikarbonātu klātbūtnes. Lielākā daļa autoru uzskata, ka bikarbonāta koncentrācija sārmainā sekrēcijā ir nemainīga. Saskaņā ar literatūras, tas ir 20-45 mmol/l. Tātad, zinot sārmainā komponenta tilpumu, Nosakiet bikarbonāta drudža saņemšanu atbilstoši formulai U. UN. Fiša- rīss:
Dhidrēt= N*p*c*0,001,
kur dhidrēt.- Gidrokarboņu plūsmas ātrums, mmol / h; C - ogļūdeņraža koncentrācija, pastāvīgs,— 45 mmol / l; NP - sārma komponenta tilpums, ml.
Pacientiem ar čūlainām slimībām divpadsmitpirkstu zarnā palielinās ne tikai skābs, bet arī sārma sekrēcijas sastāvdaļa.
Sākotnijas sārma sastāvdaļas un sālsskābes patiesā plūsmas ātruma novērtēšana
Saskaņā ar sārmainās komponenta sekrēciju var spriest par slimības smagumu un kompensācijas pakāpi par kuņģa sekrēcijas funkciju hiperakīdos stāvokļos.
Ja ar augstiem patiesa morona, sālsskābes rādītājiem, arī sārmainas sastāvdaļas līmenis ir augsts, ir kompensēts hiperakīda stāvoklis. Gadījumos, kad pie liela patiesā sālsskābes plūsmas ātruma sārmainā komponenta saturs ir nedaudz palielināts, mēs varam runāt par subkompensāciju. Sārmainā komponenta ražošanas samazināšanās hiperskābes stāvoklī norāda uz dekompensāciju un iespēju attīstīt kuņģa vai divpadsmitpirkstu zarnas peptisku čūlu..
Tādā veidā, paaugstināts sārmainu vielu līmenis kuņģa saturā liecina par vieglāku slimības gaitu, kopā ar paaugstinātu skābumu, un, pretēji, zems sārmainā komponenta līmenis norāda uz smagāku slimības gaitu.
Ūdeņraža jonu sekrēcijas ātruma noteikšana
Viena no kuņģa sekrēcijas izpētes metodēm ir ūdeņraža jonu sekrēcijas ātruma noteikšana, izmantojot maksimālo histamīna vai pentagastrīna testu.
Pētījums tiek veikts šādi. Pacients tukšā dūšā norij kuņģa zondi, kura galam jāatrodas kuņģa zemākajā daļā (tā pozīciju kontrolē ar radioskopiski), kas ļauj jums pēc iespējas sūkāt kuņģa sulu. Daļa sekrēcijas tukšā dūšā tiek iesūkta 5 min un izmet to prom. Pacients patstāvīgi saņem kuņģa sulu no ik stundu bazālā sekrēta, regulāri to izsūcot ar šļirci.. Caur 30 min no kuņģa sulas savākšanas sākuma intramuskulāri ievada 1 ml 1 % difenhidramīna šķīdums.
Pēc stundu ilgas bazālās sekrēcijas saņemšanas injicējiet subkutāni 0,1 % histamīna dihidrohlorīda šķīdums, pamatojoties uz 0,025 mg / kg ķermeņa masas. Pēc 10 mīnas sāk vākt visā 1 daļa no maksimālās kuņģa sekrēcijas. Izmēra divu iegūto stundu porciju tilpumu, Iekļūt 20 Ml katras porcijas krūzēs, Iegremdējiet pH zond elektrodu un nosakiet pH. Tālāk, izmantojot datus par sekrēcijas stundas porciju apjomu un pH, noteikt ūdeņraža jonu sekrēcijas ātrumu, izmantojot nomogrammu (H+).

Gandrīz pie pH = 3,15 H sekrēcijas ātrums+= 0. Pie intragastrālā pH no 0,7 līdz 2,0 sekrēcijas ātrums H+ Nosaka nomogramma, Pievienojot kuņģa sulas tilpuma indikatorus un pH. Valdnieka krustojums ar H sekrēcijas mērogu+ norāda atbilstošo vērtību milimolos stundā. Pie pH vērtībām no 2,0 līdz 3,15 H sekrēcijas ātruma noteikšana+ veikta tādā pašā veidā, bet pH vērtība tiek samazināta par 1,0, un rezultāts tiek samazināts par 10 laiks (komats tiek pārvietots pa kreisi vienu vietu).
Parastais ūdeņraža jonu sekrēcijas ātrums bazālās sekrēcijas daļā svārstās no 0 līdz 5 mmol / h, Maksimālā histamīna stimulācija - no 5 līdz 20 mmol / h, Lietojot pentagastrīnu - no 9 līdz 22 mmol / h.
Dotā kuņģa sulas skābuma noteikšanas metode nav precīza, Kopš aspirētās kuņģa sulas skābuma izpētes, kurā skābo sastāvdaļu neitralizē ar sārmu, dod acīmredzami zemus rezultātus. Kļūdas, nosakot sālsskābes produktu, var būt saistītas ar nepilnīgu kuņģa sulas ekstrakciju. Neprecizitātes ļauj pagarinājumu ļauj veikt intravenozo pH mērītāju.
Intragastric pH-metria ražo, izmantojot pH-Zonde. Ieteicams izmantot divu kanālu ph zonu, dodot iespēju izmērīt pH tieši pie kuņģa sienas, t. tas ir. Nosakiet primāro skābumu kuņģa apakšā, kur noslēpumam ir skāba reakcija, un vārtsargs, kur tās dziedzeri izdala sārmainu sekrēciju, kas parasti spēj neitralizēt skābi. Vienlaicīga pH reģistrācija norādītajās kuņģa departamentos ļauj izpētīt skābes pagarināšanas funkciju un kuņģa sulas sārmaino spēju.
Zondēt, Izmanto pH metrikai, Tam ir biezums 5 mm, Garums ir apmēram 1,5 mm, Pārklāts mīksts, gluds, plastmasas vāks. Zondes beigās ir metāla olīva, kurā ir uzstādīti elektrodi (Uzvārds un Kalomels). Ievadiet ph zond tukšā dūšā, par 0,7 m, Šajā gadījumā viens elektrods atrodas kuņģa ķermenī, un otrs - vārtu alā. Ieteicams ieviest zondi saskaņā ar X -Ray Control. Tas ir savienots ar īpašu pH metra-linar acydomekhanographer vai ar pārveidotu laboratorijas pH mērītāju, kurās ir uzstādītas divas kuņģa un vārtejas alas ķermeņa dimensijas. Parasti uz tukša vēdera pH kuņģa ķermenī 5,0- 6,0, Vārtejas alā - 7,0, kas norāda uz kuņģa sekrēcijas fizioloģisko atpūtu.
Saskaņā ar dažiem ziņojumiem, iespējamas šādas kuņģa ķermeņa bazālās sekrēcijas pH vērtību svārstības:: 0,8— 1,5 - paaugstināts skābums (skābs vai kairināts kuņģis); 1,6— 2,0 - Normācijas; 2,1–5,9 - hipoacietācija; 6,0 un virs - ahlorgidriya.
Zema pH noteikšana vēl nesniedz pilnīgu informāciju par kuņģa skābes formēšanas funkcijas stiprumu. Zemu pamata sekrēcijas rādītāju diferenciācijai (Hiperaciditāte, Normas) Netiek izmantoti stimulanti, un kuņģa sekrēcijas superpressori. Šādos gadījumos tiek izmantots atropīna tests.
Atropīna tests
Pēc pH zondes ievietošanas kuņģī un rentgena monitoringa veikšanas uz noteiktu laiku tiek fiksēta tās atrašanās vietas pareizība pacientam. 1 h fundal un antral bazālais pH (4–6 Intervāla definīcijas 10- 15 m).
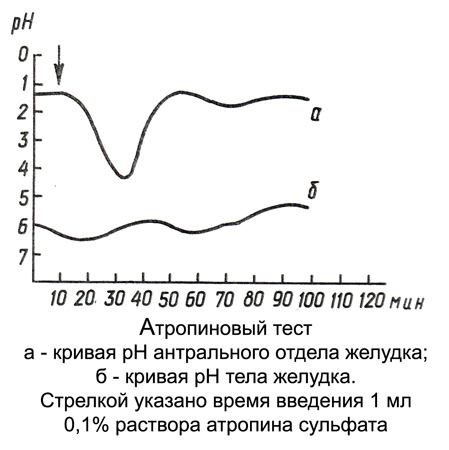
Identificējot zemo bazālo pH (mazāk 2,0) Iepazīstināt ar subkutāni 1 ml 0,1 % Atropīna sulfāts un nākamās stundas laikā turpiniet pH reģistrāciju tādā pašā veidā (konsekvents pH līmenis). Atropīna testa rezultātus vērtē ne tikai pēc pH pieauguma pakāpes un ilguma, bet arī ar vidējo bazālo un secīgo pH vērtību atšķirību (īslaicīgas pH izmaiņas, novērota ar duodenogastrisku refluksu, netiek ņemti vērā). Kur, Kad palielinās intravenozais pH pēdējā mērījuma laikā, Tiek veikti vēl divi mērījumi (ar intervālu 10-15 min) Lai izslēgtu divpadsmitpirkstu zarnas refluksu.
Pamatojoties uz pH palielināšanās pakāpi, izšķir šādas reakcijas uz atropīna testu::
- pH virs 2,0 - spēcīga;
- no 1,0 līdz 2,0 - vidēji;
- no 0,5 līdz 1,0 - vājš;
- mazāk 0,5 - nenozīmīgs;
- bez izmaiņām - negatīva.
Ja starpība vidējie bazālo un konsekventa pH ir 0,6, atropinovy tests ir vāji pozitīvs, 0,02 - Negatīva. Pie pH ir lielāks par starpību 0,6 - Pozitīva.
Novērtēšana atropinovogo testa ir iespējams ne tikai vidējām vērtībām bazālo un konsekventa laika pH mērījumiem, bet arī ar maksimālo vērtību pH kuņģa fundus pēc administrēšanu atropīns. Tas noteikšanas intragastric pH metode ir vairāk informatīvs, Tomēr duodeno-kuņģa refluksa var būt blakusparādības.
Pamatojoties uz kuņģa sekrēciju sārmināšanas spēju pīlora alas zonā, ir::
- kompensēta paskābināšana, kad antruma pH pārsniedz kuņģa ķermeņa pH un ir tuvu neitrālam;
- dekompensēta skābes veidošanās ar nelielu atšķirību starp antruma pH (neitralizējoša zona) Un kuņģa ķermeņi (Skābes formēšanas zona);
- Daļēji kompensēta skāba veidošanās ar atšķirību starp antral sekcijas pH un kuņģa ķermeni 1,0-1,5.
Tādā veidā, Atropīna tests ļauj identificēt pret atropīnu rezistentu indivīdu grupu starp pacientiem ar zemu intragastrālo pH tukšā dūšā, Kas frakcionētās sensēšanas laikā atklāj lielu sālsskābes plūsmas ātrumu tās lielās sekrēcijas dēļ. Pacientiem, kuri ir jutīgi pret atropīnu, hidraulskābes sekrēcijas tilpums ir mazāk augsts. Atropīna tests palielina intravenozās pH metrikas informācijas saturu, kalpo kā diagnostisks un prognostisks tests divpadsmitpirkstu zarnas čūlai un cita veida kuņģa hiperhlorhidrija veidiem. Pielietojiet to, lai izvēlētos ķirurģisku metodi peptiskās čūlas ārstēšanai.
Ir iespējams spriest par skābā kuņģa kompensācijas pakāpi, pamatojoties uz intravenozu pH metriku ar nātrija slodzi ar bikarbonāta -alīna testu.
Pienskābes noteikšana
Papildus sālsskābei kuņģa saturā var būt arī citas skābes, no kuriem pienam ir vislielākā klīniskā interese. Tas parādās metabolisma pārkāpuma rezultātā ļaundabīgā audzējā, vēders, vai ar stagnējošiem procesiem kuņģī, Ja nav brīvas sālsskābes un lapu nūju klātbūtnes.
Kvalitatīvie testi pienskābes noteikšanai ir balstīti uz dzeltenzaļganas krāsas parādīšanos, kad tā mijiedarbojas ar dzelzs hlorīdu dzelzs laktāta veidošanās rezultātā..
Pepsīna aktivitātes noteikšana
Pepsīna aktivitātes noteikšana balstās uz netiešām kuņģa satura gremošanas spēju izpētes metodēm. Ir ierosinātas vairākas metodes, kas atšķiras viens no otra, izmantojot dažādus substrātus gremošanai un saskares laiku ar fermentu. Lai noteiktu kopējo proteolītisko aktivitāti, varat lietot vietējo kuņģa sulu vai kuņģa sulu ar buferšķīdumu, nodrošinot optimālu pepsīna darbību.
Visizplatītākā pepsīna aktivitātes noteikšanas metode ir Tugoļukova metode. To var izmantot, lai noteiktu kuņģa sulas pepsīnu, uropepsinogēns un pepsinogēns asinīs, kas ļauj salīdzināt iegūtos datus. Pepsīna saturu kuņģa saturā nosaka pēc sagremotā sausā plazmas proteīna daudzuma.
Nosakot debeta stundu (stundas spriegums) pepsīna saturs mililitros noteiktā porcijā tiek reizināts ar kuņģa satura porcijas tilpumu, tad rādītāji, ietvaros saņemts 1 nē, salocīt.
Otrā vienotā metode pepsīna aktivitātes noteikšanai - Ansona metode Černikovas modifikācijā. Tā pamatā ir kuņģa sulas pepsīna gremošanas spējas izpēte hemoglobīna kā substrāta klātbūtnē.
Donoru izpētē katrā laboratorijā jānovērtē normālas pepsīna vērtības, jo tie ir atkarīgi no kristāliskā pepsīna aktivitātes, izmanto kalibrēšanas grafika izveidošanai.
Parasti pepsīna saturs kuņģa saturā pēc kāpostu izmēģinājuma brokastīm ir no 0,2 līdz 0,45 g / l.
Lai noteiktu pepsīna aktivitāti, to izmanto arī khanta, kurā asinīs olbaltumvielu izmanto kā substrātu. Mērījums tiek veikts pēc medicīniskas krāsošanas pēc tam, kad pievienoja folīna reaģēšanu, Novērtēšanai izmantojiet kalibrēšanas tabulu, būvēts standarta pepsīna risinājumu izpētē. Nosakot pepsīna daudzumu, atbrīvots stundas laikā, ņem vērā stundas spriegumu.
Pepsīna saturs veseliem cilvēkiem daļā bazālā sekrēta ir no 50 līdz 300 mg / h, ar maksimālu histamīna stimulāciju — no 100 līdz 900 mg / h. Pastāv paralēlisms starp sālsskābes ražošanu un pepsīna saturu. Kuņģa un divpadsmitpirkstu zarnas peptiskās čūlas gadījumā šie rādītāji ir augsti, hroniska gastrīta gadījumā ar sekrēcijas mazspēju, samazināts, tomēr ar ahiliju pepsīna trūkums netiek novērots.
Kuņģa sulas proteolītiskās aktivitātes intragastriskā noteikšana
Kuņģa sulas proteolītiskās aktivitātes intragastrālai izpētei caur zondi tiek ievietota polivinilhlorīda caurule ar substrātu. (tehniskais albumīns vai vistas proteīns, Koagulācija), pozē uz metāla cilindra, stīvs. Pēc 1 H pēc caurules ieviešanas ar substrātu tā tiek noņemta no kuņģa caur zondi, ievadiet parenterāli submaksimālo vai maksimālo histamīna devu un ievadiet atkārtoti 1 h substrāts proteolīzes smaguma novērtēšanai kuņģī ne tikai bazālajā periodā, bet arī stimulē histamīna sekrēcija.
Intragastrālās proteolīzes pakāpe aprēķināts pēc sagremotā substrāta tilpuma un tiek izteikts mikrogramos stundā. Pēc caurules iegūšanas no kuņģa tiek noteikts sagremotā olbaltumvielu daudzums, Tad tas ir ievietots 20 n. Sālsskābes šķīdums, lai novērtētu papildu albumīna gremošanu, kas rodas pepsīna dēļ, no kuņģa satura iekļuva substrātā. Albumīna papildu proteolīzes intensitāti nosaka ar pepsīna koncentrāciju kuņģī. Tātad, pēc sagremotā substrāta skaita, noteikts tūlīt pēc stundas uzturēšanās vēderā, Spriediet par intagastrālās proteolīzes pakāpi, Un substrāta papildu proteolīzes dati atspoguļo pepsīna koncentrāciju kuņģa saturā.
Tāpat kā bazālās sekrēcijas apstākļos, un pēc submaximālas histamīna stimulācijas pacientiem, Pīrsinga divpadsmitpirkstu zarnas slimība, Papildu proteolīze ir augstāka, nekā veseliem cilvēkiem.
Kuņģa sulas proteolītiskās aktivitātes intragastrālajam pētījumam ir svarīga diagnostiskā vērtība, jo tas atspoguļo kuņģa sekrēcijas aparāta funkcionālo stāvokli apstākļos, pēc iespējas tuvāk fizioloģiskajam.
Kuņģa sulas kopējo proteolītisko aktivitāti var noteikt ar mikroekspresijas metodi a. A. Pokrovskis.
Iekšējā faktora noteikšana
Iekšējais faktors ir kuņģa gļotu sastāvdaļa. To nosaka vienkāršots veids (Saskaņā ar stikla metodoloģiju - Boids), pamatojoties uz olbaltumvielu izgulsnēšanos un sālsskābes un nātrija hidroksīda iedarbību uz nogulsnēm.
Parastā iekšējā faktora koncentrācija tukšā dūšā ir 0-0,2 g/l, pēc pārbaudes brokastīm veseliem cilvēkiem tiek konstatēts - 0,2-0,5 g/l.
Ievērojami iekšējā koncentrācija Divpadsmitpirkstu zarnas čūlas faktors, kas ir īpaši izteikts starpgremošanas periodā.
Iekšējā faktora apjoma samazināšana novērota hroniska gastrīta gadījumā un norāda uz kuņģa dziedzeru atrofiju. Izteikts iekšējā faktora sekrēcijas samazinājums norāda uz B attīstības iespējamību12-deficīta anēmija.
Iekšējā faktora izpētē iegūtajiem datiem nav patstāvīgas nozīmes, tie tikai papildina kuņģa skābi veidojošās funkcijas pētījumu rezultātus.
