Lėtinis limfocitų leukemija
Lėtinė limfocitinė leukemija yra gerybinė naviko, kurie yra substratas naudingai yra morfologiškai brandus limfocitai. Lėtinio limfoleukemijos Diagnozė yra grindžiama atradimą в крови лимфатического лейкоцитоза и диффузной лимфоцитарной пролиферации в костном мозге. Hyperadenosis, blužnis, печени не относится к диагностическим критериям хронического лимфолейкоза.
Поскольку в опухолевый процесс при хроническом лимфолейкозе, matyt, вовлекаются в разных случаях различные клоны лимфоцитов, нозологическая форма хронического лимфолейкоза должна включать множество заболеваний, обладающих рядом общих особенностей. Уже морфологический анализ хронического лимфолейкоза позволяет выявить разнообразие клеточных вариантов: преобладание узкоплазменных или, priešais, широкоплазменных форм клеток с более молодыми или грубопикнотичными ядрами и интенсивно сокращенной базофильной или почти бесцветной цитоплазмой.
К настоящему времени с помощью кариологии удалось подтвердить клональность и T-, и B-форм хронического лимфолейкоза.
Клоны лимфоцитов с аберрантным набором хромосом были получены при T-формах с помощью действия на лимфоциты ФГА в качестве митогена. При B-лимфолейкозе деление лимфоцитов вызывалось воздействием поливалентных митогенов: вируса Эпштейна—Барра, липополисахаридов из E. coli и др. Кариологические данные доказывают не только клональность, но и мутационную природу хронического лимфолейкоза и появление субклонов по мере развития процесса, о чем можно судить по эволюции хромосомных изменений, наблюдаемой в отдельных случаях.
Nustatytas, что большинство лейкемических B-лимфоцитов при хроническом лимфолейкозе содержат моноклональный цитоплазматический иммуноглобулин, вернее, тяжелую цепь μ- или δ- либо обе тяжелые цепи иммуноглобулина. Моноклональность цитоплазматического иммуноглобулина доказана более четко, чем моноклональность поверхностного, B-клеточный хронический лимфолейкоз представлен иммунологически незрелыми, малодифференцированными лимфоцитами, находящимися примерно на уровне пре-B-лимфоцитов, хотя морфологически они оказываются вполне зрелыми элементами.
Проявления хронического лимфолейкоза
В течение многих лет у больных может отмечаться лишь лимфоцитоз — 40—50 %, хотя общее количество лейкоцитов колеблется около верхнего предела нормы. Лимфатические узлы почти нормальных размеров, но могут увеличиваться при различных инфекциях. Taip, при ангине шейные лимфатические узлы иногда резко увеличены, įtemptas, слегка болезненные, а при ликвидации воспалительного процесса сокращаются до исходных размеров.
В первую очередь обычно постепенно увеличиваются лимфатические узлы на шее, в подмышечных областях, затем процесс распространяется на средостение, pilvo ertmę, паховую область. Возникают общие для всех лейкозов неспецифическне явления:
- Nuovargis;
- Silpnumas;
- Prakaitavimas.
В большинстве случаев анемия и тромбоцитопения на ранних этапах заболевания не развиваются.
Лимфоцитоз постепенно нарастает, при почти тотальном замещении костного мозга лимфоцитами их количество в крови может достигать 80—90 %. Распространение лимфатической ткани в костном мозге может годами не вызывать угнетения продукции нормальных клеток. Даже при достижении высоких цифр лейкоцитов в крови —-100 Г в 1 л я более — анемия часто отсутствует, количество тромбоцитов нормальное или незначительно пониженное.
В пунктате костного мозга обнаруживается увеличение содержания лимфоцитов — обычно более 30 %. Этот признак в большей или в меньшей степени свойствен хроническому л и м фол ей козу при условия, что пунктат значительно не разбавлен периферической кровью. В трепанате отмечаются характерные диффузные разрастания лимфоидных клеток.
Цитологическая картина хронического лимфолейкоза
Морфология лимфоцитов при хроническом лимфолейкозе не имеет стабильных и характерных признаков. Она может изменяться в течение заболевания под влиянием вирусных инфекций. В отличие от других лейкозов преобладание в крови клеток с одним названием, в данном случае — лимфоцитов, не означает преобладания лейкозных клеток, так как в циркуляции нередко одновременно находятся как B-лимфоциты лейкозного клона, так и повышенное количество поликлональных T-лимфоцитов. В крови большинство клеток составляют зрелые лимфоциты, ничем не отличающиеся от нормальных.
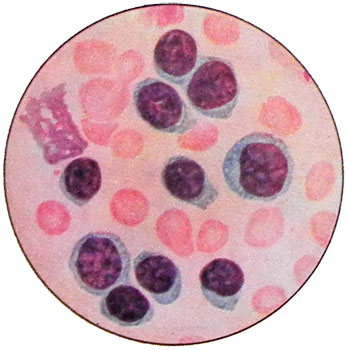
Наряду с такими клетками могут обнаруживаться лимфоцитарные элементы с более гомогенным ядром, не имеющие еще грубой глыбчатости хроматина зрелого лимфоцита, но с широким ободком цитоплазмы, которая иногда, как и при инфекционном мононуклеозе, имеет перинуклеарное просветление.
Ядра клеток могут быть правильно-округлыми или отличаться своеобразной скрученностью хроматиновых петель, иногда они бобовидной формы; цитоплазма с обрывчатыми контурами или с элементами «волосатости», но без гистохимических особенностей волосатоклеточного лейкоза.
Характерный признак хронического лимфолейкоза — наличие полуразрушенных ядер лимфоцитов, глыбок хроматина с остатками нуклеол, именуемых тельца Боткина—Гумпрехта (тени Гумпрехта). Их количество не является показателем тяжести процесса. Данные клетки лейколиза представляют собой артефакт: в жидкой крови их нет, они образуются в процессе приготовления мазка. Появление незначительного числа телец Боткина—Гумпрехта при тяжелых инфекциях, остром лейкозе не представляет большой редкости, но характерные глыбчатые, лишь чуть разрушенные ядра лимфоцитов с остатками нуклеол встречаются почти исключительно при хроническом лимфолейкозе (иногда — при инфекционном лимфоцитозе). Обнаружение клеток Боткина—Гумпрехта на ранних этапах заболевания имеет диагностическую ценность.
В начальной стадии хронического лимфолейкоза пролимфоциты, лимфобласты в лейкограмме обычно отсутствуют. Однако встречаются случаи заболевания, которые с самого начала протекают с резким преобладанием в крови пролимфоцитов — клеток с гомогенным ядерным хроматином, но с отчетливо выраженной нуклеолой. На этом основании выделяют пролимфоцитарную форму хронического лимфолейкоза. Иногда такой лейкоз может протекать с секрецией моноклонального иммуноглобулина (что в ряде случаев наблюдается и при обычном зрелоклеточном хроническом лимфолейкозе) .
По мере развития заболевания в крови начинают встречаться единичные пролимфоциты и лимфобласты. Большое количество их появляется лишь в терминальной стадии, что наблюдается очень редко.
Для хронического лимфолейкоза как и многих других лимфопролиферативных процессов, характерна Sindromas riboto antikūniai. Причем может снижаться содержание всех трех обычно исследуемых иммуноглобулинов (A,G и М) или некоторых из них.
При секретирующих лимфопролиферативных процессах наряду с увеличением моноклонального иммуноглобулина обычно снижается уровень нормальных иммуноглобулинов (как при парапротеинемических гемобластозах). В сомнительных диагностических ситуациях невысокого лимфоцитоза факт снижения уровня нормальных иммуноглобулинов может служить аргументом в пользу предположения о наличии лимфопролиферативного процесса. Вместе с тем возможна типичная картина лимфолейкоза при нормальном уровне гамма-глобулинов и иммуноглобулинов в сыворотке крови.
Гипогаммаглобулинемия не связана с длительностью заболевания и степенью выраженности лимфоцитоза. Механизм ее сложен. Она может быть обусловлена, pvz, нарушением взаимодействия T- ir B limfocitai, повышенным содержанием T-супрессоров, неспособностью лейкозных B-лимфоцитов отвечать на лимфокины, вырабатываемые нормальными T-лимфоци- тами, ir t,. d.
При хроническом лимфолейкозе нередко наблюдается инфильтрация VIII пары черепных нервов: появляются снижение слуха, чувство заложенности и шум в ушах. Как и при других лейкозах, возможно развитие нейролейкемии, kuriame, paprastai, речь идет о терминальном обострении, когда мозговые оболочки инфильтруются молодыми лимфоидными клетками. Клиническая картина нейролейкемии не отличается от таковой при остром лейкозе. Одновременно с инфильтрацией мозговых оболочек может возникать инфильтрация вещества мозга. Появление радикулярного синдрома, вызванного лимфатической инфильтрацией корешков спинномозговых нервов, обычно встречается в терминальной стадии заболевания.
Одно из тяжелых проявлений хронического лимфолейкоза — экссудативный плеврит. Природа его может быть различной:
- pora- или метапневмонический плеврит при банальной инфекции;
- туберкулезный плеврит;
- лимфатическая инфильтрация плевры;
- сдавление или разрыв грудного лимфатического протока.
При плеврите инфекционного происхождения в экссудате наряду с лимфоцитами обнаруживается и большое количество нейтрофилов. Как при инфильтрации плевры, так и при сдавлении или разрыве грудного лимфатического протока экссудат лимфатический, но во втором случае он содержит большое количество жира (хилезная жидкость). Механизм развития специфических лимфопролиферативных плевритов окончательно не выяснен.
Стадии хронического лимфолейкоза
Į начальной стадии процесса отмечается незначительное увеличение нескольких лимфатических узлов одной или двух групп, лейкоцитоз не превышает 30—50 Г в 1 L, ir, что наиболее важно, на протяжении многих месяцев не обнаруживается тенденции к заметному его повышению при соматической компенсации у больного. В этой стадии больные остаются под наблюдением гематолога, а цитостатическая терапия не проводится.
Išsiplėtė etape характеризуется нарастающим лейкоцитозом, прогрессирующим или генерализованным увеличением лимфатических узлов, появлением рецидивирующих инфекций, аутоиммунными цитопениями. Эта стадия требует проведения цитостатической терапии.
K терминальной стадии относятся случаи злокачественной трансформации хронического лимфолейкоза.
Погибают больные главным образом в связи с тяжелыми инфекционными осложнениями, нарастающим истощением, hemoraginis sindromas, анемией, саркоматозным ростом.
Paprastai, хронический лимфолейкоз характеризуется длительным отсутствием признаков качественного изменения в поведении опухолевых клеток. Признаки прогрессии с выходом патологических клеток из-под контроля цитостатических препаратов могут отсутствовать на протяжении всего заболевания.
В тех отдельных случаях, когда процесс все же переходит в терминальную стадию, он характеризуется теми же признаками, что и другие лейкозы: угнетением нормальных ростков кроветворения, тотальным замещением костного мозга бластными клетками и т. d.
Переход хронического лимфолейкоза в терминальную стадию чаще характеризуется саркоматозным ростом в лимфатическом узле, чем властным кризом. Такие лимфатические узлы быстро увеличиваются, приобретают каменистую плотность, инфильтрируют и сдавливают соседние ткани, вызывая отек и болевой синдром, не свойственные росту лимфатических узлов развернутой стадии хронического лимфолейкоза.
Нередко саркоматозный рост в лимфатических узлах сопровождается повышением температуры тела. Иногда такие узлы располагаются в подкожной клетчатке на лице, bagažinė, galūnės, под слизистой оболочкой в полости рта, nosis, а разрастающиеся в них сосуды придают им вид кровоизлияний; лишь плотность такого «кровоизлияния», выбухание его над поверхностью свидетельствуют о его природе.
В терминальной стадии заболевания, начало которой иногда невозможно установить, значительные трудности представляет определение причины внезапно появившейся гипертермии. Она может быть обусловлена саркоматозной трансформацией процесса либо развитием при длительно существующем хроническом лимфолейкозе инфекции, прежде всего туберкулезной. В этих ситуациях определение истинной причины гипотермии требует последовательного применения бактериостатических препаратов, биопсии появившихся плотных лимфатических узлов.
Иногда саркомная трансформаций процесса, метастазирующего в костный мозг, проявляющаяся панцитопенией, ассоциируется с инфекцией, в результате чего возникает сепсис.
Одним из проявлений терминальной стадии заболевания может быть тяжелая недостаточность почек, которая возникает вследствие инфильтрации паренхимы органа опухолевыми клетками. Внезапно наступившая анурия всегда должна явиться основанием для такого предположения.
Формы хронического лимфолейкоза
Хотя до настоящего времени общепринятой классификации хронического лимфолейкоза не существует, на основании морфологических и клинических признаков, включающих и ответ на терапию, можно выделить следующие формы заболевания:
- Gerybinis;
- прогрессирующую (классическую);
- опухолевую;
- спленомегалическую;
- костномозговую;
- lėtinė limfocitinė leukemija, осложненный цитолизом;
- пролимфоцитарную;
- lėtinė limfocitinė leukemija, протекающий с парапротеинемией;
- волосато клеточную;
- T-форму.
Доброкачественная форма хронического лимфолейкоза
Доброкачественная форма хронического лимфолейкоза характеризуется очень медленным, заметным лишь на протяжении ряда лет, но не месяцев, нарастанием лимфоцитоза в крови параллельно с ростом числа лейкоцитов. В начале заболевания лимфатические узлы либо не увеличены, либо отмечается весьма незначительное увеличение шейных узлов. При присоединении инфекции может отмечаться высокий (20—30 Г в 1 L) лимфатический лейкоцитоз, который исчезает при ее ликвидации. Период очень медленного нарастания лимфоцитоза до появления очевидного увеличения лимфатических узлов может продолжаться и годы, и десятилетия. В течение всего этого времени больные находятся под диспансерным наблюдением, исследование крови с подсчетом тромбоцитов и ретикулоцитов проводится каждые I—3 месяца.
Прогрессирующая форма хронического лимфолейкоза
Прогрессирующая (классическая) форма хронического лимфолейкоза начинается так же, как и предыдущая, но количество лейкоцитов нарастает от месяца к месяцу, столь же заметно увеличиваются и лимфатические узлы. Консистенция их может быть тестоватой, мягкой или слегка эластичной. Лимфатические узлы деревянной плотности обычно не наблюдаются, при их появлении показана биопсия. Цитостатическая терапия этим больным назначается обычно при достоверном нарастании всех проявлений заболевания, лейкоцитоза и размеров лимфатических узлов — в первую очередь.
Опухолевая форма хронического лимфолейкоза
Особенностью этой формы хронического лимфолейкоза, определившей ее название, labai padidėjo limfmazgiai periferinių grupių, dažnai visceralinių limfmazgiai, ir reikšmingai padidėjo tonzilės, kartais beveik blokavimo viena su kita. Plėtra blužnis dažnai vidutinio sunkumo, kartais žymiai (Ji kalba keletą centimetrų nuo į pilvą krašto). Derėjimas tankus limfmazgiai. Leukocitozė, paprastai, trumpas, į leukogram išgelbėti pakankamai - 20% ir daugiau - neutrofilų skaičius. Kaulų čiulpų paprastai yra ne daugiau kaip 20 40 % limfocitai, nors galbūt jo viso pralaimėjimo. При гистологическом исследовании лимфатического узла наблюдается картина зрелоклеточной диффузной лимфатической инфильтрации.
Несмотря на значительную гиперплазию лимфатической ткани, интоксикация в течение длительного периода слабо выражена в отличие от генерализованной лимфосаркомы, с которой иногда отождествляют эту форму хронического лимфолейкоза.
Спленомегалическая форма хронического лимфолейкоза
Спленомегалическая форма хронического лимфолейкоза характеризуется преимущественным увеличением селезенки при умеренном увеличении лимфатических узлов. Уровень лейкоцитоза может быть различным.
От лимфоцитомы селезенки эта форма отличается диффузным ростом лимфатических элементов в костном мозге (трепанат), лимфатических узлах и в самой селезенке. Нередко увеличивается (не очень значительно) ir kepenų.
Костномозговая форма хронического лимфолейкоза
Для этой формы лейкоза характерны быстро прогрессирующая панцитопения и тотальное или частичное замещение костного мозга диффузно растущими зрелыми лимфоцитами. Лимфатические узлы не увеличены, селезенка за очень редким исключением также не увеличена, печень нормальных размеров.
Морфологически отмечается гомогенность структуры ядерного хроматина, иногда его пикнотичность, реже—наличие элементов структурности, отдельно напоминающей бластную; цитоплазма с выраженной базофилией, узкая, часто обрывчатая.
Lėtinis limfocitų leukemija, осложненный цитолизом
Lėtinis limfocitų leukemija, осложненный цитолизом, чаще всего не представляет диагностических трудностей, хотя клиническая характеристика его не является однозначной: возможно значительное увеличение лимфатических узлов или полное отсутствие лимфоаденопатии, очень высокий лимфатический лейкоцитоз или течение заболевания по сублейкемическому варианту.
Усиленный распад эритроцитов сопровождается ретикулоцитозом, повышением уровня билирубина и содержания эритрокариоцитов в костном мозге, а иммунная его форма — положительной прямой пробой Кумбса. Повышенный лизис тромбоцитов определяется тромбоцитопенией, высоким мегакариоцитозом или нормальным количеством мегакариоцитов в костном мозге, что легче выявляется в трепанате, а не в пунктате.
Значительно труднее обнаружить повышенный лизис гранулоцитов, так как содержание их предшественников в костном мозге на фоне тотальной лимфатической пролиферации определить не удается. О повышенном распаде гранулоцитов с некоторой долей вероятности можно судить по их внезапному исчезновению из периферической крови (оценивать уровень гранулоцитов в этом случае следует в абсолютных числах). Однако цитолитическая природа процесса при этом не является доказанной, так как возможным механизмом в равной мере может быть и избирательное подавление гранулоцитопоэза в костном мозге.
Парциальное исчезновение какого- либо ростка в костном мозге является основанием для предположения о наличии внутрикостномозгового цитолиза.
Пролимфоцитарная форма хронического лимфолейкоза
Пролимфоцитарная форма хронического лимфолейкоза отличается прежде всего морфологией лимфоцитов, которые в мазках костного мозга (иногда и в крови), отпечатках и гистологических препаратах лимфатических узлов и селезенки имеют крупную четкую нуклеолу; конденсация хроматина в ядре, как показывает электронная микроскопия, выражена умеренно и в основном по периферии. Цитохимические особенности у этих клеток отсутствуют.
Иммунологическая характеристика выявляет то B-, то T-клеточную природу лимфолейкоза, но чаще — первую. В отличие от B-лимфоцитов типичного хронического лимфолейкоза при данной форме заболевания на поверхности лейкозных лимфоцитов обнаруживается обилие иммуноглобулинов M или G.
Клинические особенности данной формы лимфолейкоза – быстрое развитие процесса, значительная спленомегалия и незначительное увеличение периферических лимфатических узлов.
Matyt, данную форму хронического лимфолейкоза следует выделять по совокупности клинических и морфологических признаков, а не только по характеристике лимфоцитов, Встречаются случаи заболевания с пролимфоцитарной характеристикой лейкозных лимфоцитов, но с опухолевой формой хронического лимфолейкоза, которые клинически протекают более благоприятно, чем пролимфоцитарная форма.
Lėtinis limfocitų leukemija, протекающий с парапротеинемией
Lėtinis limfocitų leukemija, протекающий с парапротеинемией, характеризуется обычной клинической картиной одной из перечисленных ранее форм процесса, сопровождающейся монокломальной (M или G) гипергаммаглобулинемией (гаммапатией).
В первом случае говорят о болезни Вальденстрема, у второго типа секреции авторского названия нет. Какой-либо специфической особенности в течении процесса в зависимости от факта секреции или типа секретируемого иммуноглобулина отметить не удается, хотя высокая секреция парапротеина может привести к развитию синдрома повышенной вязкости.
Волосатоклеточная форма хронического лимфолейкоза
Волосатоклеточная форма хронического лимфолейкоза является довольно распространенной. Название этой формы обусловлено морфологическими особенностями представляющих ее лимфоцитов. Ядро этих клеток гомогенное, иногда напоминающее структурное ядро бластов, нередко неправильной формы и с нечеткими контурами, может содержать остатки нуклеол.
Цитоплазма клеток разнообразна: широкая с фестончатым краем или обрывчатая, не окружающая клетку по всему периметру, или с отростками, напоминающими волоски или ворсинки. В отдельных случаях цитоплазма лимфоцитов при данной форме хронического лимфолейкоза базофильная, но чаще серовато-голубая. Зернистости в цитоплазме этих клеток нет.
Особенности структуры лимфоцитов, заставляющие заподозрить волосатоклеточную форму хронического лимфолейкоза, видны при световой микроскопии, но более детально — при фазовоконтрастной и электронной.
Тестом, подтверждающим диагноз волосатоклеточного лейкоза, Tai yra цитохимическая характеристика лейкозных клеток. Лимфоциты при этой форме дают очень яркую диффузную реакцию на кислую фосфатазу, не подавляемую ионами тартрата (0,05 М виннокислым калием-натрием). Процентное содержание клеток с такой цитохимической реакцией в мазках крови, kaulų čiulpai, в пунктате или мазке-отпечатке селезенки соответствует, paprastai, количеству волосатых клеток в этих мазках.
Если реакция на устойчивость кислой фосфатазы к ионам тартрата почему-либо оказывается не вполне убедительной, данную форму хронического лимфолейкоза следует устанавливать по морфологическим особенностям лимфоцитов и совокупности цитохимических признаков, характерных для них:
- яркой реакции на кислую фосфатазу;
- положительной диффузной (мелкие отдельные гранулы) реакции на α-нафтилэстеразу, не подавляемую фторидом натрия;
- слабо положительной реакции на хлорацетатэстеразу;
- положительной PAS-реакции, выпадающей в диффузно-гранулярном виде;
- гранулярной, подобной серпу возле ядра, реакции на бутиратэстеразу.
Описанная цитохимическая характеристика лимфоцитов волосатоклеточного лейкоза несколько напоминает цитохимическую характеристику миелоидных элементов.
При электронной микроскопии клеток волосатоклеточного лейкоза иммунохимическим методом обнаружено присутствие в них миелопероксидазы. Известно также, что лимфоциты при данной форме лейкоза обладают некоторой способностью к фагоцитозу частиц латекса. Эти особенности клеток волосатоклеточного лейкоза объясняют длительно существовавшие сомнения по поводу их лимфатической природы.
Исследование иммунологическими методами показало, что в большинстве случаев речь идет о B-клеточной форме хронического лимфолейкоза, хотя описаны случаи волосатоклеточного лейкоза T-лимфоцитарной природы. Исходные нормальные лимфоциты — предшественники волосатоклеточного лейкоза пока неизвестны.
Клиническая картина волосатоклеточного лейкоза характеризуется цитопенией различной степени — от умеренной до выраженной (возможны случаи без цитопении), увеличением, иногда значительным, blužnis (непостоянный признак), отсутствием увеличения периферических лимфатических узлов.
В трепанате костного мозга можно наблюдать интерстициальный (термин введен для характеристики особенностей роста лимфоцитов в костном мозге при лимфопролиферативных процессах) рост лейкозных клеток, paprastai, не образующих пролифератов и не полностью вытесняющих гемопоэтическую ткань и жир.
Гистология селезенки свидетельствует о диффузном характере роста лейкозных лимфоцитов и в красной, и в белой пульпе, что приводит к нарушению структуры этого органа.
Течение волосатоклеточного лейкоза различное. Tai, как и другие формы хронического лимфолейкоза, может годами не обнаруживать признаков прогрессирования. Наблюдаются гранулоцитопения, которая иногда приводит к смертельным инфекционным осложнениям, ir trombocitopenija, сопровождающаяся геморрагическим синдромом.
Т-форма хронического лимфолейкоза
Lėtinis limfocitų leukemija, представленный Т-лимфоцитами, встречается примерно в 5% atvejai.
Характеризуется значительной спленомегалией, нередко и гепатомегалией, непостоянным увеличением периферических лимфатических узлов, более частым поражением висцеральных лимфатических узлов и частым поражение кожи.
Лейкемическая инфильтрация кожи при данной форме лейкоза в отличие от болезни Сезари наблюдается, paprastai, в глубоких слоях дермы и в подкожной клетчатке. Возраст начала заболевания колеблется от 25 į 78 metų.
Картина крови характеризуется различной степенью лейкоцитоза, neutropenija, anemija. Лейкемические лимфоциты имеют большие круглые, бобовидные или полиморфные уродливые ядра, грубый, нередко скрученный, хроматин; в цитоплазме могут обнаруживаться азурофильные гранулы, Didesnės, чем гранулы обычных лимфоцитов. Размеры клеток полиморфны. Цитохимически в этих клетках может выявляться высокая активность кислой фосфатазы (лизосомальной природы), α-нафтилацетатэстеразы, расположенных в цитоплазме локально.
Иммунологически лимфоциты, составляющие субстрат данной формы лейкоза, как показывает изучение маркеров их поверхности с помощью моноклональных антител, могут быть в одних случаях T-хелперами, в других — T-супрессорами, в третьих — и хелперами, и супрессорами.
При кариологическом анализе лимфоцитов T-формы лейкоза в Японии в 90 % случаев были найдены изменения кариотипа: особенно частым признаком оказалась трисомия 7-й пары хромосом, тогда как транслокация 14-й пары хромосом встречалась реже, чем при других формах лимфатических гемобластозов.
T-форма быстро прогрессирует, поэтому нередко возникают сомнения, относить ли ее к хроническому лимфолейкозу или к острому лимфобластному лейкозу.
