Kasvaimet imusolmukkeiden
Imusolmukkeet voivat kehittyä ensisijainen ja toissijainen (metastaattinen) kasvain.
Eniten keskuudessa ensisijainen kasvaimet imukudokset on joukko paikallisia kasvaimia, tulossa pahanlaatuisesta imusolmukkeesta ja, ilmeisesti, histiosyyttiset idut. Se Pahanlaatuinen lymfooma. Näihin kuuluvat:
- Limfogranulematoz;
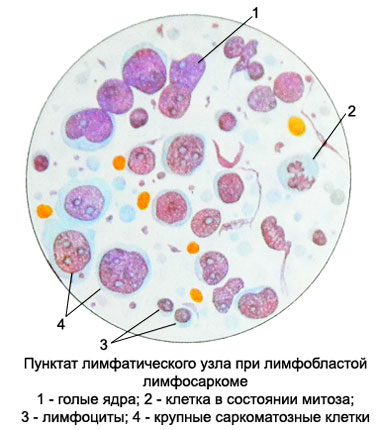
- Lymfosarkooma;
- Retikulosarkoma;
- Multippeli myelooma (myelooma).
Nämä ovat kliinisesti kasvaimet ilmenevät yhden imusolmun tai minkä tahansa solmujen ryhmän lisääntymisellä, harvemmin kuin kaksi kehon aluetta. Imusolmukkeet ovat kivuttomia, eri tiheys, liikkuva, ei juotettu tai juotettu yhteen. Veressä ei havaita muutoksia. Myöhemmin, kun tauti etenee, muiden kehon alueiden imusolmukkeet vaikuttavat peräkkäin., perna, maksa, luuydin jne..
Nodulaarinen lymfosarkooma
Nodulaarinen lymfosarkooma (follikulaarinen lymfosarkooma, jättiläinen follikulaarinen lymfooma, makrofollinen- lymfooma, germinoblastoma, sentrosytooma, centroblastoma, Brill-Simmersin tauti jne.).
Histologisissa valmisteissa on merkittävästi laajentuneita imusolmukkeita, joka koostuu prolymfosyyteistä tai lymfoblasteista, pienten imusolusolujen ympäröimänä. Taudille on ominaista hidas eteneminen. Kun patologinen prosessi kehittyy, suurten solujen väliset rajat (munarakkulat) ja niitä ympäröivät pienet lymfosyytit kirkastuvat vähemmän.
Imusolmukkeesta peräisin olevien pistemäärien sytologisissa valmisteissa on prolymfosyyttejä tai prolymfosyyttien seos lymfoblastien kanssa, harvemmin lymfoblastisia ja immunoblastisia muotoja havaitaan. Mitoosin tilassa olevat solut tunnistetaan. Tapauksissa,, kun pistettä ei saada kasvaimen alueelta, lymfosyytit ovat hallitsevia valmisteissa.
Lymfosarkooma, jolla on nodulaarinen kasvu on erotettava imusolmukkeen reaktiivisesta follikulaarisesta hyperplasiasta, jolle on ominaista lukuisien mitoosilukujen läsnäolo ja voimakas makrofagireaktio. Reaktiivisen hyperplasian tapauksessa valmisteessa voi olla läsnä kroonisen tulehduksen elementtejä. Toistaa potilaan roolin ja iän. Reaktiivista imusolmukkeiden hyperplasiaa esiintyy lapsilla ja nuorilla aikuisilla. Lasten nodulaarinen lymfosarkooma on erittäin harvinaista, eikä sitä esiinny murrosiässä.
Diffuusi lymfosarkooma
Diffuusiolymfosarkoomasta on kuusi morfologista muunnosta.
Lymfosyyttinen lymfosarkooma (hyvin erilaistunut lymfosyyttinen lymfosarkooma, pahanlaatuinen lymfooma, lymfosytooma)
Imusolmupisteen mikroskooppinen tutkimus paljastaa solut, morfologisesti samanlainen kuin kypsät lymfosyytit; ydinpolymorfismi on joskus havaittu. Mitoottiset luvut puuttuvat.
Eroa tämä kasvain sytologisesti ja jopa histologisesti kroonisesta lymfosyyttisestä leukemiasta sytologisen ja jopa histologisen tutkimuksen tulosten perusteella ilman kliinisiä tietoja, veren ja luuytimen kuvat eivät ole mahdollisia. Leukemiaprosessin kanssa, t. se on. lymfosarkooman eteneminen luuytimen ja perifeerisen veren tunkeutumisen kanssa, on kuva verestä ja luuytimestä, samanlainen kuin kroonisessa lymfosyyttisessä leukemiassa.
Lymfoplasmasyyttinen lymfosarkooma (lymfoplasmosytoottinen pahanlaatuinen lymfooma, lymfoplasmasytoidinen immunosytooma)
Lymfosyyttejä löytyy imusolmukekasvaimen pisteestä, prolymfosyytit ja plasmasolut erilaisina yhdistelminä. Kasvainsoluista voidaan tunnistaa tyypilliset plasmasolut ja plasmatisoidut solut., t. se on. solutyyppejä kypsien lymfosyyttien tai prolymphocytes, mutta laajempi basofiilinen sytoplasma.
Joskus määrä plasman solujen plazmoblastami esittelyyn oireita atypia ja jopa immunoblast. Niistä imusoluja paitsi lymfosyyttejä ja prolymphocytes joskus on lymfoblasteja. Tällainen yhdistelmä soluelementtien voi esiintyä krooninen lymfaattinen leukemia, Waldenströmin makroglobulinemiassa, ja raskasketjutauti.
Kun maalaus on glykosaminoglykaaneissa (mukopolisaxaridы) sytoplasmisia (tai ytimet) kasvainsoluissa on PAS-positiivisia pallomaisia sulkeumia, diastaasin kestävä. Odotettu, mitkä ovat nämä immunoglobuliinit M, harvemmin G tai A, joita tuottavat lymfoplasmasyyttisen lymfosarkooman solut. Tällöin vastaavien immunoglobuliinien pitoisuus voidaan havaita veriplasmassa, mitä, ilmeisesti, liittyy eritysmekanismin rikkomiseen.
Lymfoplasmasyyttinen lymfosarkooma voi muuttua immunoblastinen lymfosarkooma.
Prolymfosyyttinen lymfosarkooma
Kasvaimen pisteessä löydetään prolymfosyyttityyppisiä soluja, joiden joukossa on yksittäisiä lymfoblasteja.
Follikkelien alkukeskusten solut voivat myös olla prolymbosyyttisen lymfosarkooman substraatti, pienet ja keskisuuret ytimillä, jolla on tyypillinen lovi, hienoksi dispergoitunut kromatiini ja niukka vaaleanvärinen sytoplasma. Tällaisia ytimiä kutsutaan splitiksi.
Prolymfosyyttinen lymfosarkooma, jossa on jaetut ytimet (itusolu, sentrosytooma, pahanlaatuinen lymfooma follikkelien itusolujen soluista) jolle on ominaista pääasiassa nodulaarinen kasvu.
Eräs prolymfosyyttinen lymfosarkooma on myös sklerosoiva lymfosarkooma, jossa on kuituisen sidekudoksen kasvua säikeiden muodossa. Punktiosolujen koostumus voi olla huono. Tämän tyyppinen lymfosarkooma esiintyy useimmiten nivusissa ja parietaalissa (parietaalinen) imusolmukkeet, lymfogranulomatoosin nodulaarisen variantin kanssa, joiden kanssa joskus on tarpeen erottaa tauti, pääasiassa kohdunkaulan ja välikarsinan imusolmukkeet vaikuttavat.
Lymfoblastinen lymfosarkooma (huonosti erilaistunut lymfosarkooma, lymfoblastisen tyypin pahanlaatuinen lymfooma, centroblastinen pahanlaatuinen lymfooma)
Kasvaimen substraatti voi olla mikrosoluja- ja makrolymfoblastit. Ensimmäisessä tapauksessa ne ovat pieniä, huonoilla kromatiinituumilla, jolla on yksi ydin, ja basofiilisen sytoplasman kapea reuna. Prosessin etenemisen myötä kehittyy akuutti lymfoblastinen leukemia.
Makrolymfoblastit (solut 3— 4 kertaa pienemmän lymfosyytin kokoinen) on suuret pyöreät tai soikeat ytimet, toisinaan epäsäännöllisen muotoiset, rosoiset reunat ja 1- 3 tumajyväsiä, usein lähellä sisäistä ydinkalvoa. Solujen sytoplasmassa on sumeat ääriviivat, basofiilisten, kohtalaisen tai vaaleanvärinen.
Mitoosin solut ovat yleisiä.
Joissakin tapauksissa kasvaimen substraatti on lymfoblasteja, jolla on erikoinen kromatiinituumarakenne, muistuttavat kouristuksia. Tämän tyyppinen kasvain havaitaan murrosiässä.. Mediastinaaliset imusolmukkeet vaikuttavat usein. Edistyy, prosessi muuttuu akuutiksi leukemiaksi.
Tapahtuu lymfoblastisen sarkooman skleroosimuunnos, jossa kasvainsolut on jaettu sidekudoksen avulla soluiksi. Lymfoblasteja ja prolymphoiteja löytyy sytologisista valmisteista. Tauti etenee hyvin.
Immunoblastinen lymfosarkooma (immunoblastinen pahanlaatuinen lymfooma, immunoblastinen sarkooma)
Kasvain esiintyy usein immuunipuutoksen tai immunosuppressiivisen hoidon aikana, mutta se voi myös kehittyä yksilöissä vahingoittamatta immuunijärjestelmää.
Immunoblasteja esiintyy tuumoripunktiossa - suuret solut, joissa on suuret pyöristetyt tai soikeat vesikulaariset ytimet, joka sisältää yhden, harvoin kaksi isoa nukleolia, sijaitsee keskustassa. Ytimet sijaitsevat keskitetysti tai epäkeskisesti. Sytoplasma runsas, basofiilisten, voimakkaan värisiä.
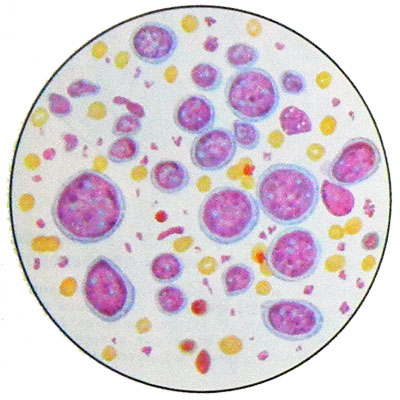
Monet solut mitoosissa. Kasvainsolususpensio antaa positiivisen Koons-reaktion (immunoglobuliinilla), Siis, ne ovat B-immunoblasteja. T-soluluokan immunoblastisen lymfosarkooman olemassaoloa ei ole osoitettu.
Immunoblastisen lymfosarkooman substraatti voi olla plasmasyyttiset erilaistumissolut. Tällainen kasvain on polymorfinen solu. Immunoblastien lisäksi se sisältää epätyypillisiä plasmablasteja, joissa on epäkeskeinen ydin ja voimakkaasti basofiilinen sytoplasma.. Jättiä löytyy monituumaisia soluja ja histiosyyttejä.
Jättimäisten monitumaisten solujen läsnäolo saattaa edellyttää immunoblastisen lymfosarkooman erottamista lymfogranulomatoosista (Hodgkinin sarkooma). Tällaisissa tapauksissa tarvitaan toistuvia lävistyksiä ja koepaloja..
Burkittin lymfooma (Berkittin lymfosarkooma)
Esiintyy endeemisenä tautina Afrikassa ja Uudessa Guineassa. Yksittäisiä tapauksia kuvataan muissa maissa. Havaittu aiemmin 30 vuotta. Imusolmukkeet vaikuttavat harvoin. Suosikki kasvaimen lokalisointi - munasarjat, ileum ja cecum, kilpirauhasen ja sylkirauhaset, kasvojen ja putkimaisten luut, aivojen tai selkäytimen kudos, retroperitoneaalinen rasvakudos.
Kasvaimen pisteestä löytyy pieniä monomorfisia soluja, kuten mikrolymfoblasteja tai erilaistumattomia blasteja.. Pyöreät ytimet, joskus pienillä masennuksilla, saatavilla 2 että 5 nukleoli. Sytoplasmassa uzkaya, basofiilisten, joskus tyhjiö. Monet mitoottisia. Makrofagit, joissa on solujätettä ja kokonaisia soluja, ovat yleisiä, heidän läsnäolonsa luo kuvan ns. "tähtitaivasta", joka ei ole spesifinen Burkittin lymfoomalle, kuten havaitaan muiden kasvainten kanssa. Prosessin leukemisaatiota ei tapahdu tämän kasvaimen kanssa.
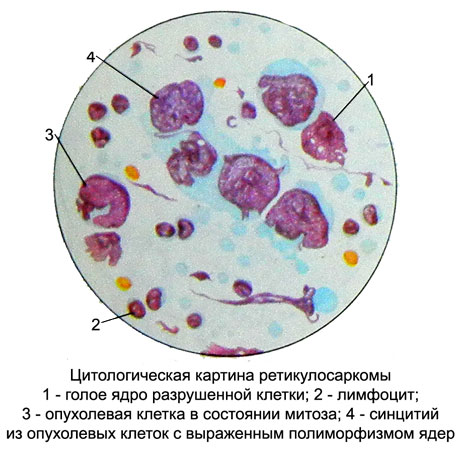
Retikulosarkoma
Retikulosarkoma (retikulosellulaarinen sarkooma, histiosyyttinen lymfooma jne.) - Pahanlaatuinen kasvain, kehittyy retikulaarisen strooman soluista.
Kasvainsubstraatti voi olla retikulaarisia soluja ja histiosyyttejä, jotka kuuluvat mononukleaariseen fagosyyttijärjestelmään. Suuria soluja löytyy sytologisista valmisteista (halkaisija enintään 35 m) suurilla eri muotoisilla vesikulaarisilla ytimillä (pyöristetty, soikea, epätasainen muoto tai lovi) ja yksi tai kaksi nukleolia.
Solujen sytoplasma on kohtalaisen leveä, ei aina tarkkaan määritelty, basofiilisten, värillinen eri voimakkuudella. On soluja, joilla on säilyneet sytoplasmiset yhteydet.
Fagosytoosia voi esiintyä. Tärkeä diagnostinen näkökohta on epäspesifisen esteraasin aktiivisuuden määrittäminen; histiosyytteissä se on korkea eikä natriumfluoridi estä sitä.
Myelooma (ekstramedullaarinen plasmasytooma, plasmalyyttinen pahanlaatuinen lymfooma)
Suuri määrä kypsiä plasmasoluja löytyy tuumorin pisteestä. Kasvain voi olla paikallista pitkään, sen yleistymisen, luuytimen, yleensä, ei hämmästynyt.
Limfogranulematoz – Hodgkinin tauti – Krooninen pahanlaatuinen lymfomatoosi
Limfogranulematoz - Kasvain tauti leukemia Group. Kehittyä iässä tahansa (Miehet kärsivät 2,5-3 kertaa useammin). Tärkein oire on turvonneet imusolmukkeet, useimmiten yhdellä alueella.
Alussa taudin määritetään yhden, liikkuva, ei juotettu ympäröiviin kudoksiin imusolmukkeiden, tulevaisuudessa ne tihetä, juotettu yhteen ja muodostavat usein ryhmittymien. Tappio välikarsinan imusolmukkeiden Usein ne määräytyvät röntgenkuvissa tutkimusmenetelmiä, käytetty mediastinoscopy biopsian tai diagnoosin kanssa rintakehä. Tunnistaa imusolmuke, alapuolella kalvo, diagnostinen laparotomia.
Aikana laparotomy suoritetaan biopsia imusolmukkeiden saatavilla, reuna pernanpoistoa ja maksabiopsiassa. Histologinen tutkimus kudosbiopsioista asteen määrittämiseksi vahinkoa testin ja selventää kliinisessä vaiheessa tauti, se on ensiarvoisen tärkeää hoidon valitsemiselle.
Kuten etenemistä prosessin klamydia, paitsi imusolmukkeet, perna ja maksa, voi vaikuttaa käytännössä kaikkien elinten ja kudosten: Hermostunut, kostnaya tkany, keuhkot, munuaiset, tyhjentää, Umpieritysrauhaset, jne..
Alkaen ekstranodaalinen lokalisointi Hodgkinin tauti on yleisin keuhkosairaus. Mukaan eri tutkijoiden, sen taajuus on peräisin 20 että 45-54- % tapaukset. Usein todetaan ja erityisiä keuhkopussin. Vuonna pleuranesteeseen paljasti lymfaattisessa, reticular solut ja Berezovskin-Sternberg.
Mukaan kliininen luokittelu Hodgkinin tauti, laajuudesta riippuen taudin on jaettu neljään vaiheeseen.
Ensimmäinen vaihe Hodgkinin tauti
Imusolmukkeiden yksi alue (Minä) tai tappio tahansa elimen tai kudoksen (IE).
Toisen vaiheen Hodgkinin tauti
Imusolmukkeisiin kahden tai useamman alueen toisella puolella kalvon (II) tai sama ja paikallisen vaurion tahansa elimen tai kudoksen (IIE) samalla puolella kalvon.
Kolmas vaihe Hodgkinin tauti
Imusolmukkeiden kaikilla alueilla molemmin puolin pallean (III), tai mukana paikallinen vaurio tahansa elimen tai kudoksen (IIIE), tai vaurion perna (IIIS), tai tappio molempien (Ille).
Neljännen vaiheen Hodgkinin tauti
Diffuusi menetettyään yhden tai useamman elinten vaurio tai ilman imusolmuke osallistumista.
Lokalisointi vaurioiden vaiheessa IV, dokazannaya gïstologïçeskï, merkitään symbolilla: L - LIGHT, H - maksa, M -kostny aivot, O - luu, P - keuhkopussin, D - кожа, ihonalaiskerrosten.
Tavallisia oireita taudin (B):
- Night hiki.
- Kehon lämpötila yli 38 ° C.
- 3. Laihtuminen 10 % ja enemmän 6 kuukautta.
Riippuen läsnäolo tai puuttuminen on yksi tai useampi yhteinen oireita, t. se on. myrkytysoireita, Kukin vaihe on jaettu kahteen:
- - Ilman oireita;
- D - jos läsnä.
Erityisiä muutoksia verenkuvassa klamydia ei merkitty. Leukosyyttien määrä voi olla erilainen. Puolet potilaista alussa tauti havaitaan leukosytoosi. Melko usein, erityisesti osallistumista sisäelinten, kehittää leukopenia suhteellisen neutrofiliaa ja siirtyy vasemmalle. Mahdolliset ja normaali valkosolujen.
Neutrofiliaa havaitaan lukumäärästä riippumatta valkosolujen ja vaiheessa tauti 50 % tapaukset. Aluksi voi olla puukottaa muutos leukogram, ja sitten näkyviin ääreisverenkierron ja myelosyyttejä toksogennaya rakeisuutta neutrofiilisiä granulosyyteissä, joka kasvoi rasvapitoisuus, alkalinen fosfataasi, ja vaihe IV prosessi - ja peroksidaasi.
Znachityelinaya eozinofiliya (että 50 % ja lisää) harvoin (että 3 % tapaukset). Puolessa havaittu väheneminen on eosinofiilinen granulosyyttien, kunnes aneozinofiliya. Vuonna II ja III vaiheet tauti voi esiintyä monosyyttisiä, joka on viimeinen vaihe on korvattu monotsitopeniey.
Kanssa etenemistä prosessin seurauksena myrkyllisyys ja luuydinsuppressio vaikutuksen alaisena sytostaatit anemia normi- hyperchromic tai merkki, trombosytopenia ja leykopeniya.
Hodgkinin tauti on ominaista lisääntynyt lasko (30-40 mm / h, ja III ja vaihe IV sairaus erityisesti - 70-80 mm / h).
Tutkimuksessa luuytimen pistekeratopatiaa alussa tauti on merkitty liikakasvu rakeisen alkio hematopoieesin. Määrä eosinofiilinen granulosyyttien lisääntynyt, useita megakaryosyyttistä solujen määrä ennallaan, ja määrä punasolujen määrä kasvun päihtymyksen ja vähensi luuydinlama. Jos se vaikuttaa luuytimeen kasvain hänen pistemäinen imusolmukkeiden solut voidaan havaita- granuloomat.
Tällä hetkellä on olemassa erilaisia luokitukset Hodgkinin tauti, yrittää yhdistää kliininen kuva taudin morfologisia muutoksia imusolmukkeiden ja muiden elinten. Huomionarvoista morfologiset luokitus Lux, Hovimestari ja Hyksot (1966), jonka mukaan on olemassa neljä histologista tyyppiä Hodgkinin tauti.
Lymphohistiocytic versio Hodgkinin tauti
Lymphohistiocytic muunnos on tunnettu siitä, että suurin osa on lymfosyyttejä imusolmukkeiden ja histiocytes. Kun tarkastelet monia tuotteita löytyy yksittäisiä pieniä kaksilapainen Berezovsky-Sternberg solujen laaja vaalea basofiilisten sytoplasmaan, sekä yhtenä eosinofiilinen granulosyyttien ja plasman soluja.
Nodular sclerosis
Kun nodular, tai nodulaarinen, tauti imusolmuke leviämisen näkyvät bändit sidekudoksen. Löydetty Berezovsky-Sternberg soluja, niiden alkuvaiheissa (Hodgkin-solut) ja reticular solut. Berezovsky-Sternberg solut ovat suuria kokoja, Heillä on paljon pieniä sydämiä, tai yksi ydin moniteräiset suuri tumajyväsiä. Sytoplasmisia leveä, vaahtoava, valo.
Mixed-solu variantti Hodgkinin tauti
Mixed-solu variantti on ominaista monimuotoisuus solukoostumus imusolmuke. Myös lymfosyyttien, löytyy valmisteet eosinofiilinen ja neutrofiilisten granulosyyttien, plasmacytes, reticular solut, Hodgkin-solut ja tyypillinen Sternberg solu Berezovskogo-.
Lymphogranulomatosis lymfaattisen ehtyminen
Vaihtoehtoa imusolujen ehtyminen ominaisuus massiivinen laajentuminen karkea kuitu sidekudoksen (fibroznый vaihtoehto), läsnäolo alueet kuolion ja pieni määrä soluja Hodgkinin, epätyypillinen soluja Berezovskogo- Sternberg, tai valta reticular solujen ja Berezovski-Sternberg on kohtalainen tauti (reticular vaihtoehto).
Monet uskovat morfologia histologista variantteja peräkkäisissä vaiheissa kehittämisessä lymfaattisessa hallitsevuus Hodgkinin tauti alussa prosessin loppuun saakka lymfaattisen ehtyminen taudin, kun määrä lymfosyyttien väheni merkittävästi.
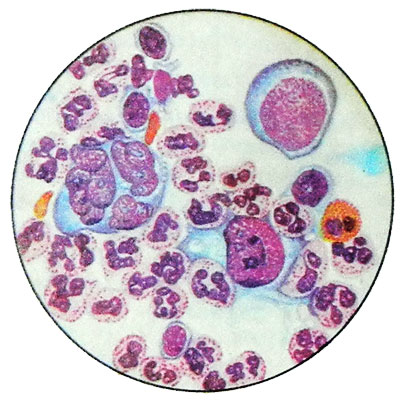
Yksi diagnoosi Hodgkinin tauti on histologinen ja sytologinen tutkimus lääkkeiden. Diagnoosi voidaan pitää voimassa ainoastaan, jos se havaitsee soluvalmisteita Berezovskogo- Sternberg. Nämä multi-solut ovat erityisiä osia lymphogranuloma. He pyöristetty muoto, koon 40 että 80 m, pyöreä, bobovydnыmy -sydämiä lapchatыmy, on keskeinen tai eksentrinen. Ytimet näkyvin 1-2 erittäin suuri nucleolus, vähemmän hieno 5-8. Classic Berezovsky-Sternberg soluja dual, jolloin ydin on sama muoto ja koko, Ne ovat kuin peilikuvia toistensa.
Vuonna kypsempi soluja Berezovsky-Sternberg on yleensä useita ytimiä. Basofiilisten sytoplasma, maalattu vaalean sinertävä tai tumma sininen sävy.
Alustavat vaiheet, tai nuori Berezovsky-Sternberg soluja, mononukleaarisissa, Pienemmät. Ytimet kierros, keskeisellä paikalla ja on kaksi tai kolme suurta nucleolus vaaleansininen, sytoplasmassa on enemmän voimakkaan värisiä, basofiilisten.
Kun sytokemiallisten tutkimuksen Berezovsky-Sternberg soluja löytyy glykogeenin, epäspesifinen ja-naftilatsetatesteraza, kislaya fosfataasi, RNA-ase ja DNA-ase, suktsinatdegidrogeiaza, Yhä-diaforaasi, glukoosi-6-fosfatdegidrogenaza, sytokromioksidaasi.
Saatavana pistemäinen imusolmuke eosinofiilisten ja neutrofiilisten granulosyyttien, plasman ja reticular solut, lymfosyytit, Berezovsky-Sternberg-solujen, suhde, joka voi vaihdella, Se luo ristiriitaisen kuvan ja voi varmuudella laittaa cytologic diagnoosi Hodgkinin tauti. Puuttuminen pathognomonic Hodgkinin tauti soluja Berezovsky-Sternberg jättää diagnoosi tämän sairauden, koska Vastaavaa kehitystä on havaittavissa tulehdus- ja muiden patologisten prosessien.
Perustamisesta morfologinen variantti Hodgkinin tauti määrittää likimääräisen ennuste. Niin, kun lymphohistiocytic versio (alussa patologisen prosessin) voi olettaa tasaisesti tauti. Vuonna nodulaarinen tauti mahdollinen pitkä kesto prosessin imusolmukkeiden ja elimet, yläpuolella kalvon, etäpesäke luun. Myrkytyksen oireita ilmenee myöhemmin. Mixed-solu variantti - yleisin (sisään 60 % potilaat), joiden keskimääräinen elinikä on 3-5 vuotta, Sille on ominaista ankarampi kuin aiemmissa versioissa. Kun lymfoidiset ehtyminen tauti voi olla nopeaa ja pahanlaatuinen.
Kriteerejä ovat kasvun pahanlaatuinen prosessi, indikaattorit, kuten ESR, määrä fibrinogeenin veressä, a2-globuliini, haptoglobiini ja ceruloplasmin. Aktiivinen prosessin aikana totesi asioissa, Jos kaikki nämä laboratoriotulokset, tai ainakin osa niistä ylittävät tietyt raja-arvoilla (ESR edellä 30 mm / h, Fibrinogeeni ≥ 5 g / l, a2-globulinы ≥ 10 g / l, gaptoglobin ≥ 1,5 g / l, ≥ tseruloplazmyn 0,4 Teho. ekstiaktsii).
Saatavuuden (B) tai puute (A) yleisimpiä oireita ja läsnäolo (että) tai puute (ja) indikaattoreita biologisen aktiivisuuden on kolme potilasryhmiä:
- Aa - paikallisten oireita (yleisiä oireita ovat poissa, laboratorioparametrit ovat normaaleja);
- Bb - yleistys prosessi (yleisiä oireita ovat);
- Ab - kasvun kanssa laboratorioarvoissa, edeltää ulkonäkö myrkytysoireita.
Hoidon jälkeen potilaille, joilla on Ab indikaattoreita biologisen aktiivisuuden normalisoitui, ilman hoitoa, näiden potilaiden Siirry ryhmään Bb, jossa täysimääräinen normalisointi laboratoriotestien hoidon jälkeen ei tapahdu.