Όγκοι των λεμφαδένων
Μπορεί να αναπτυχθεί σε λεμφαδένες πρωτογενής και δευτερογενής (μεταστατικό) όγκος.
Πιο πολλά μεταξύ πρωτογενούς νεοπλάσματα του λεμφικού ιστού είναι μια ομάδα περιφερειακούς όγκων, που προέρχονται από κακοήθη λεμφοειδή και, προφανώς, ιστιοκυτταρικές σειρές. Αυτό κακοήθες λέμφωμα. Αυτές περιλαμβάνουν:
- Limfogranulematoz;
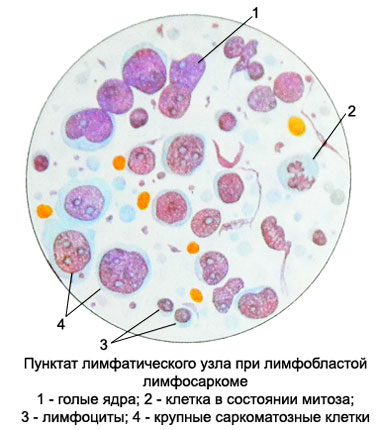
- Λεμφοσάρκωμα;
- Retikulosarkoma;
- ΠΟΛΛΑΠΛΟ ΜΥΕΛΩΜΑ (plasmacvtomas).
Κλινικά αυτά Οι όγκοι εκδηλώνονται με μεγέθυνση ενός λεμφαδένα ή μιας ομάδας κόμβων οποιουδήποτε, λιγότερο από δύο περιοχές του σώματος. Οι λεμφαδένες είναι ανώδυνοι, διάφορες πυκνότητες, κινούμενος, δεν είναι συγκολλημένα ή συγκολλημένα μεταξύ τους. Δεν υπάρχουν αλλαγές στο αίμα. Στη συνέχεια, καθώς η νόσος εξελίσσεται, επηρεάζονται διαδοχικά οι λεμφαδένες άλλων περιοχών του σώματος., σπλήνα, συκώτι, μυελός των οστών κ.λπ..
Οζώδες λεμφοσάρκωμα
Οζώδες λεμφοσάρκωμα (ωοθυλακικό λεμφοσάρκωμα, γιγαντοθυλακιώδες λέμφωμα, μακροφολικό- λέμφωμα, γερμινοβλάστωμα, κεντροκύτωμα, κεντροβλάστωμα, Η νόσος Brill-Simmers κ.λπ.).
Τα ιστολογικά σκευάσματα αποκαλύπτουν σημαντικά διευρυμένα λεμφικά ωοθυλάκια, που αποτελείται από προλεμφοκύτταρα ή λεμφοβλάστες, που περιβάλλεται από μικρά λεμφοειδή κύτταρα. Η ασθένεια χαρακτηρίζεται από αργή εξέλιξη. Καθώς αναπτύσσεται η παθολογική διαδικασία, τα όρια μεταξύ μεγάλων κυττάρων (ωοθυλάκια) και τα μικρά λεμφοκύτταρα που τα περιβάλλουν γίνονται λιγότερο καθαρά.
Σε κυτταρολογικά παρασκευάσματα σημείων από λεμφαδένα, ανευρίσκονται προλεμφοκύτταρα ή μείγμα προλεμφοκυττάρων με λεμφοβλάστες, Οι λεμφοβλαστικές και ανοσοβλαστικές μορφές είναι λιγότερο συχνές. Ανιχνεύονται κύτταρα σε κατάσταση μίτωσης. Σε περιπτώσεις, όταν το σημείο δεν λαμβάνεται από τη ζώνη του όγκου, στα σκευάσματα κυριαρχούν τα λεμφοκύτταρα.
Λεμφοσάρκωμα με οζώδη ανάπτυξη πρέπει να διαφοροποιηθεί από την αντιδραστική ωοθυλακική υπερπλασία του λεμφαδένα, που χαρακτηρίζεται από την παρουσία πολυάριθμων μιτωτικών μορφών και έντονη αντίδραση μακροφάγου. Σε περίπτωση αντιδραστικής υπερπλασίας, μπορεί να υπάρχουν στοιχεία χρόνιας φλεγμονής στο σκεύασμα. Η ηλικία του ασθενούς παίζει επίσης ρόλο.. Η αντιδραστική υπερπλασία των λεμφαδένων εμφανίζεται σε παιδιά και νεαρούς ενήλικες. Το οζώδες λεμφοσάρκωμα είναι εξαιρετικά σπάνιο στα παιδιά., και δεν εμφανίζεται στην εφηβεία.
Διάχυτο λεμφοσάρκωμα
Υπάρχουν έξι μορφολογικές παραλλαγές του διάχυτου λεμφοσαρκώματος.
Λεμφοκυτταρικό λεμφοσάρκωμα (καλά διαφοροποιημένο λεμφοκυτταρικό λεμφοσάρκωμα, κακοήθη λέμφωμα, λεμφοκύτωμα)
Η μικροσκοπική εξέταση του σημειακού λεμφαδένα αποκαλύπτει κύτταρα, μορφολογικά παρόμοια με τα ώριμα λεμφοκύτταρα; Μερικές φορές παρατηρείται πυρηνικός πολυμορφισμός. Δεν υπάρχουν μιτωτικές μορφές.
Διαφοροποιούν κυτταρολογικά και ακόμη και ιστολογικά αυτόν τον όγκο από τη χρόνια λεμφοκυτταρική λευχαιμία με βάση τα αποτελέσματα κυτταρολογικής και ακόμη και ιστολογικής εξέτασης χωρίς κλινικά δεδομένα, Οι εικόνες αίματος και μυελού των οστών δεν είναι δυνατές. Κατά τη διαδικασία της λευχαιμίας, t. Αυτό είναι. εξέλιξη λεμφοσαρκώματος με διήθηση μυελού των οστών και περιφερικού αίματος, παρατηρείται εικόνα αίματος και μυελού των οστών, παρόμοια με αυτή της χρόνιας λεμφοκυτταρικής λευχαιμίας.
Λεμφοπλασματοκυτταρικό λεμφοσάρκωμα (λεμφοπλασματοκυτταροειδές κακοήθη λέμφωμα, λεμφοπλασματοκυτταροειδές ανοσοκύτωμα)
Τα λεμφοκύτταρα βρίσκονται στο σημείο του όγκου των λεμφαδένων, προλεμφοκύτταρα και πλασματοκύτταρα σε διάφορους συνδυασμούς. Μεταξύ των καρκινικών κυττάρων, τυπικά πλασματοκύτταρα και πλασματοποιημένα, t. Αυτό είναι. κύτταρα όπως ώριμα λεμφοκύτταρα ή προλεμφοκύτταρα, αλλά με ευρύτερο βασεόφιλο κυτταρόπλασμα.
Μερικές φορές τα κύτταρα της σειράς πλάσματος αντιπροσωπεύονται από πλασματοβλάστες με συμπτώματα ατυπίας και ακόμη και ανοσοβλάστες. Μεταξύ των κυττάρων της λεμφικής σειράς, εκτός από τα λεμφοκύτταρα και τα προλεμφοκύτταρα, μερικές φορές εντοπίζονται λεμφοβλάστες. Παρόμοιοι συνδυασμοί κυτταρικών στοιχείων μπορεί να συμβούν στη χρόνια λεμφοκυτταρική λευχαιμία, Μακροσφαιριναιμία Waldenström και νόσος βαριάς αλυσίδας.
Όταν χρωματίζεται για γλυκοζαμινογλυκάνες (mukopolisaxaridы) στο κυτταρόπλασμα (ή στους πυρήνες) Τα καρκινικά κύτταρα εμφανίζουν σφαιρικά εγκλείσματα θετικά στο PAS, ανθεκτικό στη διαστάση. Αναμενόμενη, τι είναι οι ανοσοσφαιρίνες Μ, κόβει το G ή το A, που παράγονται από κύτταρα λεμφοπλασματοκυτταρικού λεμφοσαρκώματος. Σε αυτή την περίπτωση, το περιεχόμενο των αντίστοιχων ανοσοσφαιρινών μπορεί να παρατηρηθεί στο πλάσμα του αίματος, τι, προφανώς, σχετίζεται με παραβίαση του μηχανισμού έκκρισης.
Το λεμφοπλασματοκυτταρικό λεμφοσάρκωμα μπορεί να μετατραπεί σε ανοσοβλαστικό λεμφοσάρκωμα.
Προλεμφοκυτταρικό λεμφοσάρκωμα
Κύτταρα του τύπου προλεμφοκυττάρου βρίσκονται στο σημείο του όγκου, μεταξύ των οποίων υπάρχουν απλοί λεμφοβλάστες.
Το υπόστρωμα του προλεμφοκυτταρικού λεμφοσαρκώματος μπορεί επίσης να είναι κύτταρα των βλαστικών κέντρων των ωοθυλακίων, μικρού έως μεσαίου μεγέθους με πυρήνες, έχοντας μια χαρακτηριστική εγκοπή, λεπτώς διεσπαρμένη χρωματίνη και πενιχρό ωχρό χρωματισμένο κυτταρόπλασμα. Τέτοιοι πυρήνες ονομάζονται σχάσιμοι.
Προλεμφοκυτταρικό λεμφοσάρκωμα με σπασμένους πυρήνες (γερμινοκύτωμα, κεντροκύτωμα, κακοήθη λέμφωμα από κύτταρα των βλαστικών κέντρων των ωοθυλακίων) που χαρακτηρίζεται από κυρίως οζώδη ανάπτυξη.
Ένας τύπος προλεμφοκυτταρικού λεμφοσαρκώματος είναι επίσης σκληρυντικό λεμφοσάρκωμα, στον οποίο αναπτύσσεται ινώδης συνδετικός ιστός με τη μορφή κορδονιών. Η κυτταρική σύνθεση του σημείου μπορεί να είναι κακή. Το λεμφοσάρκωμα αυτού του τύπου εντοπίζεται συχνότερα στη βουβωνική και βρεγματική (τείχος) λεμφαδένες, ενώ με την οζώδη παραλλαγή της λεμφοκοκκιωμάτωσης, με το οποίο μερικές φορές είναι απαραίτητο να διαφοροποιηθεί η ασθένεια, προσβάλλει κυρίως τους λεμφαδένες του τραχήλου της μήτρας και του μεσοθωρακίου.
Λεμφοβλαστικό λεμφοσάρκωμα (κακώς διαφοροποιημένο λεμφοσάρκωμα, κακοήθη λέμφωμα λεμφοβλαστικού τύπου, κεντροβλαστικό κακοήθη λέμφωμα)
Το υπόστρωμα του όγκου μπορεί να είναι κύτταρα μικροτύπου- και μακρολυμφοβλάστες. Στην πρώτη περίπτωση είναι μικρά, με πυρήνες φτωχούς σε χρωματίνη, έχοντας έναν πυρήνα, και ένα στενό χείλος βασεόφιλου κυτταροπλάσματος. Καθώς η διαδικασία εξελίσσεται, αναπτύσσεται οξεία λεμφοβλαστική λευχαιμία.
Μακρολεμφοβλάστες (κύτταρα σε 3- 4 φορές μεγαλύτερο από ένα μικρό λεμφοκύτταρο) έχουν μεγάλους πυρήνες στρογγυλούς ή οβάλ, μερικές φορές ακανόνιστο σχήμα με οδοντωτές άκρες και με 1- 3 πυρήνια, συχνά εντοπίζεται κοντά στην εσωτερική πυρηνική μεμβράνη. Το κυτταρόπλασμα των κυττάρων έχει ασαφή περιγράμματα, βασεόφιλα, μέτριου ή ωχρού χρώματος.
Τα κύτταρα βρίσκονται συχνά σε κατάσταση μίτωσης.
Σε ορισμένες περιπτώσεις το υπόστρωμα του όγκου αντιπροσωπεύεται από λεμφοβλάστες, έχοντας μια ιδιόμορφη δομή πυρηνικής χρωματίνης, που θυμίζει σπειρώματα. Αυτός ο τύπος όγκου παρατηρείται στην εφηβεία. Οι μεσοθωρακικοί λεμφαδένες προσβάλλονται συχνά. Προοδεύει, η διαδικασία εξελίσσεται σε οξεία λευχαιμία.
Συμβαίνει σκληρυντική παραλλαγή λεμφοβλαστικού σαρκώματος, στην οποία τα καρκινικά κύτταρα χωρίζονται σε κύτταρα με συνδετικό ιστό. Σε κυτταρολογικά παρασκευάσματα ανιχνεύονται λεμφοβλάστες και προλεμφοΐτες. Η ασθένεια εξελίσσεται ευνοϊκά.
Ανοσοβλαστικό λεμφοσάρκωμα (ανοσοβλαστικό κακόηθες λέμφωμα, ανοσοβλαστικό σάρκωμα)
Ο όγκος εμφανίζεται συχνά λόγω ανοσοανεπάρκειας ή ανοσοκατασταλτικής θεραπείας, αλλά μπορεί επίσης να αναπτυχθεί σε άτομα χωρίς βλάβη στο ανοσοποιητικό σύστημα.
Οι ανοσοβλάστες βρίσκονται στο σημείο του όγκου - μεγάλα κύτταρα με μεγάλους στρογγυλούς ή ωοειδείς φυσαλιώδεις πυρήνες, που περιέχει ένα, λιγότερο συχνά δύο μεγάλοι πυρήνες, σε κεντρική τοποθεσία. Οι πυρήνες βρίσκονται κεντρικά ή έκκεντρα. Κυτταρόπλασμα άφθονο, βασεόφιλα, έντονα χρωματισμένο.
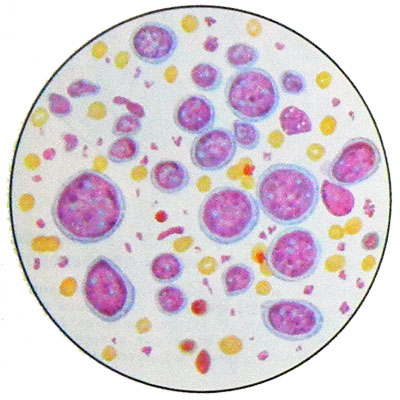
Πολλά κύτταρα σε μίτωση. Ένα εναιώρημα καρκινικών κυττάρων δίνει μια θετική αντίδραση Koons (για την ανοσοσφαιρίνη), Συνεπώς, είναι Β-ανοσοβλάστες. Η ύπαρξη ανοσοβλαστικού λεμφοσαρκώματος Τ-κυτταρικής φύσης δεν έχει αποδειχθεί.
Το υπόστρωμα του ανοσοβλαστικού λεμφοσαρκώματος μπορεί επίσης να είναι κύτταρα πλασματοκυτταρικής διαφοροποίησης. Αυτός ο όγκος είναι πολυμορφικό κύτταρο. Εκτός από τους ανοσοβλάστες, περιέχει άτυπους πλασματοβλάστες με έκκεντρα εντοπισμένο πυρήνα και έντονα βασεόφιλο κυτταρόπλασμα. Βρίσκονται γιγαντιαία πολυπύρηνα κύτταρα και ιστιοκύτταρα.
Η παρουσία πολυπύρηνων γιγαντιαίων κυττάρων μπορεί να καταστήσει απαραίτητη τη διαφοροποίηση του ανοσοβλαστικού λεμφοσαρκώματος από τη λεμφοκοκκιωμάτωση (Σάρκωμα Hodgkin). Σε τέτοιες περιπτώσεις, είναι απαραίτητες επαναλαμβανόμενες παρακεντήσεις και βιοψίες..
Λέμφωμα Burkitt (λεμφοσάρκωμα Burkitt)
Εμφανίζεται ως ενδημική ασθένεια στην Αφρική και τη Νέα Γουινέα. Μεμονωμένες περιπτώσεις περιγράφονται σε άλλες χώρες. Παρατηρήθηκε μέχρι την ηλικία των 30 χρόνια. Οι λεμφαδένες σπάνια επηρεάζονται. Αγαπημένη θέση όγκου: ωοθήκες, ειλεός και τυφλό έντερο, θυρεοειδή και σιελογόνων αδένων, του προσώπου και των σωληνοειδών οστών, ιστό του εγκεφάλου ή του νωτιαίου μυελού, οπισθοπεριτοναϊκός λιπώδης ιστός.
Η παρακέντηση του όγκου αποκαλύπτει μονομορφικά μικρά κύτταρα όπως μικρολεμφοβλάστες ή αδιαφοροποίητους βλάστες. Στρογγυλοί πυρήνες, μερικές φορές με ελαφρές εσοχές, διαθέσιμο από 2 να 5 πυρήνας. Το κυτταρόπλασμα είναι στενό, βασεόφιλα, μερικές φορές vakuolizirovannaâ. Πολλοί μιτώσεις. Συχνά ανευρίσκονται μακροφάγα με εγκλείσματα κυτταρικών υπολειμμάτων και ολόκληρων κυττάρων, η παρουσία τους δημιουργεί μια εικόνα του λεγόμενου «έναστρου ουρανού», που δεν είναι ειδικό για το λέμφωμα Burkitt, όπως παρατηρείται και σε άλλα νεοπλάσματα. Η λευχαιμία της διαδικασίας δεν συμβαίνει με αυτόν τον όγκο.
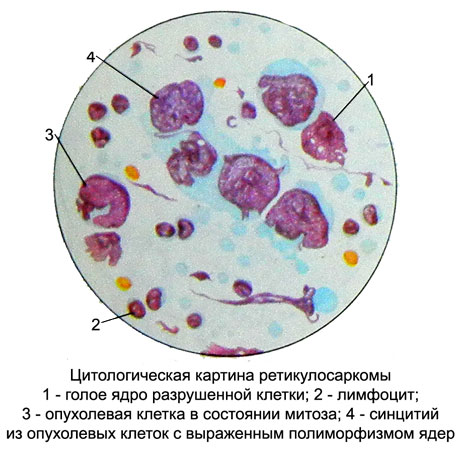
Retikulosarkoma
Retikulosarkoma (δικτυοερυθροκυτταρικό σάρκωμα, ιστιοκυτταρικό λέμφωμα κ.λπ.) - Κακοήθη όγκο, που αναπτύσσονται από κύτταρα δικτυωτού στρώματος.
Το υπόστρωμα του όγκου μπορεί να είναι δικτυωτά κύτταρα και ιστιοκύτταρα, που ανήκουν στο μονοπύρηνο σύστημα φαγοκυττάρων. Μεγάλα κύτταρα βρίσκονται σε κυτταρολογικά σκευάσματα (διάμετρος μέχρι 35 m) με μεγάλους φυσαλιώδεις πυρήνες διαφόρων σχημάτων (στρογγυλεμένο, ωοειδής, με ανομοιόμορφα περιγράμματα ή εγκοπή) και ένα ή δύο πυρήνες.
Το κυτταρόπλασμα του κυττάρου είναι μέτρια ευρύ, δεν ορίζεται πάντα με σαφήνεια, βασεόφιλα, χρωματισμένα με διαφορετικές εντάσεις. Υπάρχουν κύτταρα με διατηρημένες κυτταροπλασματικές συνδέσεις.
Μπορεί να παρατηρηθούν φαινόμενα φαγοκυττάρωσης. Σημαντικός στη διαγνωστική πτυχή είναι ο προσδιορισμός της μη ειδικής δραστικότητας εστεράσης; στα ιστιοκύτταρα είναι υψηλό και δεν αναστέλλεται από το φθοριούχο νάτριο.
Μυέλωμα (εξωμυελικό πλασματοκύττωμα, πλασματοκυτταρικό κακόηθες λέμφωμα)
Ένας μεγάλος αριθμός ώριμων πλασματοκυττάρων βρίσκεται στο σημείο του όγκου. Ο όγκος μπορεί να είναι τοπικός για μεγάλο χρονικό διάστημα, κατά τη γενίκευσή του, μυελός των οστών, συνήθως, δεν επηρεάζεται.
Limfogranulematoz – Νόσος του Hodgkin – Χρόνια κακοήθης λεμφωμάτωση
Limfogranulematoz - Καρκινικής νόσου του Ομίλου Λευχαιμία. Να αναπτυχθεί σε οποιαδήποτε ηλικία (Οι άνδρες υποφέρουν 2,5-3 φορές πιο συχνά). Το κύριο σύμπτωμα είναι η διόγκωση των λεμφαδένων, πιο συχνά σε μια περιοχή.
Κατά την έναρξη της νόσου καθορίζονται με ενιαία, κινούμενος, όχι συγκολλημένες στους περιβάλλοντες ιστούς των λεμφαδένων, στο μέλλον να γίνουν πυκνά, κολλημένες μεταξύ τους και συχνά αποτελούν ομίλων. Η ήττα των λεμφαδένων του μεσοθωρακίου συχνά προσδιορίζονται από ακτινογραφικές μεθόδους έρευνας, μεταχειρισμένα μεσοθωρακοσκόπηση με βιοψία ή διαγνωστική θωρακοτομή. Για τον προσδιορισμό των λεμφαδένων, που βρίσκεται κάτω από το διάφραγμα, μπορεί να χρησιμοποιηθεί διαγνωστικά λαπαροτομία.
Κατά τη διάρκεια της λαπαροτομίας εκτελείται βιοψία των λεμφαδένων διαθέσιμα, σπληνεκτομή άκρη και βιοψία ήπατος. Η ιστολογική εξέταση των βιοψιών ιστού να προσδιοριστεί ο βαθμός της βλάβης της δοκιμής και να διευκρινίσει το κλινικό στάδιο της νόσου, είναι υψίστης σημασίας για την επιλογή της θεραπείας.
Καθώς η εξέλιξη της διαδικασίας με χλαμύδια, εκτός από τους λεμφαδένες, σπλήνα και το ήπαρ, μπορούν να επηρεαστούν σχεδόν όλα τα όργανα και τους ιστούς: Νευρικός, kostnaya tkany, πνεύμονες, νεφρά, έντερο, ενδοκρινείς αδένες, κλπ.
Από εξωλεμφαδενικής εντοπισμός της νόσου του Hodgkin είναι η πιο κοινή ασθένεια των πνευμόνων. Σύμφωνα με διάφορους ερευνητές, συχνότητα της είναι από 20 με 45-54 % περιπτώσεις. Συχνά, σημειώνεται και ειδικών υπεζωκότα. Στο πλευριτικό υγρό αποκάλυψε λεμφοειδή, δικτυωτά κύτταρα και Μπερεζόφσκι-Sternberg.
Σύμφωνα με την κλινική ταξινόμηση της νόσου του Hodgkin, ανάλογα με την έκταση της νόσου χωρίζεται σε τέσσερα στάδια.
Το πρώτο στάδιο της νόσου του Hodgkin
Λεμφαδένες μία περιοχή (Εγώ) ή ήττα των οργάνων ή ιστών (Δηλαδή).
Το δεύτερο στάδιο της νόσου του Hodgkin
Λεμφαδένες από τις δύο ή περισσότερες περιοχές στη μία πλευρά του διαφράγματος (ΙΙ) ή η ίδια και εντοπισμένη βλάβη οποιουδήποτε οργάνου ή ιστού (Δηλαδή) στην ίδια πλευρά του διαφράγματος.
Το τρίτο στάδιο της νόσου του Hodgkin
Λεμφαδένων όλες τις περιοχές και στις δύο πλευρές του διαφράγματος (III), ή δεν συνοδεύεται από εντοπισμένη βλάβη οποιουδήποτε οργάνου ή ιστού (ΙΙΙΕ), ή βλάβη του σπλήνα (Iiis), ή ήττα των δύο (ΙΙΙε).
Το τέταρτο στάδιο της νόσου του Hodgkin
Η διάχυτη απώλεια ενός ή περισσοτέρων οργάνων του με βλάβη ή χωρίς τη συμμετοχή λεμφαδένων.
Εντοπισμός βλαβών στο στάδιο IV, dokazannaya gïstologïçeskï, συμβολίζεται με το σύμβολο: L - ΦΩΣ, H - το συκώτι, Μ -kostny εγκεφάλου, O - οστών, P - υπεζωκότα, Δ - кожа, του υποδόριου ιστού.
Τα κοινά συμπτώματα της νόσου (Β):
- Ιδρώτα νύχτα.
- Η θερμοκρασία του σώματος πάνω 38 ° C.
- 3. Απώλεια βάρους για 10 % και περισσότερο για 6 μήνας.
Ανάλογα με την παρουσία ή την απουσία ενός ή περισσοτέρων κοινά συμπτώματα, t. Αυτό είναι. σημάδια της δηλητηρίασης, Κάθε στάδιο χωρίζεται σε δύο:
- Α - απουσία συμπτωμάτων;
- D - αν υπάρχει.
Οι συγκεκριμένες αλλαγές στην εικόνα του αίματος με χλαμύδια δεν έχει επισημανθεί. Ο αριθμός των λευκοκυττάρων μπορεί να είναι διαφορετική. Οι μισοί από τους ασθενείς κατά την έναρξη της νόσου παρατηρείται λευκοκυττάρωση. Συχνά, ειδικά με εμπλοκή των εσωτερικών οργάνων, αναπτύσσουν λευκοπενία με σχετική ουδετεροφιλία και στροφή προς τα αριστερά. Πιθανές και φυσιολογικό αριθμό λευκών αιμοσφαιρίων.
Ουδετεροφιλία παρατηρείται, ανεξάρτητα από τον αριθμό των λευκών αιμοσφαιρίων και το στάδιο της νόσου 50 % περιπτώσεις. Αρχικά, μπορεί να υπάρξει μια μαχαιριά μετατόπιση leukogram, και στη συνέχεια εμφανίζονται στο περιφερικό αίμα και μυελοκύτταρα toksogennaya graininess σε ουδετερόφιλα κοκκιοκύτταρα, η οποία αυξήθηκε λιπιδικό περιεχόμενο, αλκαλική φωσφατάση, και ένα στάδιο IV της διαδικασίας - και υπεροξειδάσης.
Znachityelinaya eozinofiliya (να 50 % και αλλα πολλα) παρατηρούνται σπάνια (να 3 % περιπτώσεις). Σε ένα δεύτερο της παρατηρούμενης μείωσης του αριθμού των ηωσινόφιλα κοκκιοκύτταρα, μέχρι aneozinofiliya. Στα στάδια II και III της νόσου μπορεί να συμβεί μονοκυτταρική, ποια είναι στο τελευταίο στάδιο αντικαθίσταται monotsitopeniey.
Με την εξέλιξη της διαδικασίας, ως αποτέλεσμα της καταστολής της τοξικότητας και του μυελού των οστών υπό την επίδραση των κυτταροστατικών αναιμίας κανόνας- υπερχρωμικό ή χαρακτήρα, θρομβοπενία και leykopeniya.
Η νόσος του Hodgkin είναι ένα χαρακτηριστικό αυξημένη ταχύτητα καθίζησης ερυθρών (30-40 mm / h, και III και νόσο σταδίου IV ιδιαίτερα - σε 70-80 mm / h).
Στη μελέτη των στικτή μυελού των οστών κατά την έναρξη της νόσου είναι σημαντική υπερπλασία του κοκκώδους φύτρο αιμοποίησης. Ο αριθμός των κοκκιοκυττάρων αυξημένη ηωσινοφιλική, αρκετές αριθμός μεγακαρυοκυτταρική αμετάβλητη, και ο αριθμός των ερυθρών αριθμού των κυττάρων με την ανάπτυξη της μέθης και μειωμένη καταστολή του μυελού των οστών. Αν επηρεάζει τον όγκο του μυελού των οστών σε κύτταρα του λεμφαδένες στικτή μπορεί να ανιχνευθεί- κοκκιώματα.
Επί του παρόντος, υπάρχουν διαφορετικές ταξινομήσεις της νόσου του Hodgkin, προσπαθούν να συνδέσουν την κλινική εικόνα της νόσου με μορφολογικές αλλαγές στους λεμφαδένες και άλλα όργανα. Αξίζει να σημειωθεί μορφολογική ταξινόμηση Lux, Μπάτλερ και οι Υκσώς (1966), σύμφωνα με την οποία υπάρχουν τέσσερα ιστολογικών τύπων νόσος του Hodgkin.
Λυμφοϊστοκυτταρική έκδοση της νόσου του Hodgkin
Παραλλαγή λυμφοϊστοκυτταρική χαρακτηρίζεται από επικράτηση των λεμφοκυττάρων σε λεμφαδένες και ιστιοκύτταρα. Όταν προβάλλετε τα πολλά προϊόντα που μπορείτε να βρείτε μικρές απομονωμένες δύο πτερύγια κύτταρα Μπερεζόφσκι-Sternberg με ένα ευρύ ανοιχτόχρωμα βασεόφιλο κυτταρόπλασμα, καθώς και ενιαία ηωσινόφιλα κοκκιοκύτταρα και τα κύτταρα του πλάσματος.
Οζώδης σκλήρυνση
Όταν οζώδης, ή οζώδης, σκλήρυνση πολλαπλασιασμός λεμφαδένα εμφανίζονται ως ζώνες ινώδους ιστού. Βρέθηκαν κύτταρα Μπερεζόφσκι-Sternberg, προκαταρκτικά στάδια τους (Κύτταρα του Hodgkin) και δικτυωτά κύτταρα. Κύτταρα Μπερεζόφσκι-Sternberg είναι μεγάλα μεγέθη, Έχουν πολλές μικρές πυρήνες, ή ένας πυρήνας ενός multi-λεπίδα μεγάλο πυρήνια. Κυτταροπλασματικά ευρύ, αφρώδης, φως.
Παραλλαγή Mixed-κύτταρο της νόσου του Hodgkin
Παραλλαγή Μικτή-κυττάρων χαρακτηρίζεται από την ποικιλομορφία της κυτταρικής σύνθεσης των λεμφαδένων. Επίσης λεμφοκύτταρα, βρέθηκαν σε παρασκευάσματα και ηωσινοφιλική ουδετερόφιλων κοκκιοκυττάρων, plasmacytes, δικτυωτά κύτταρα, Hodgkin κύτταρα και τυπικά κυττάρων Sternberg Berezovskogo-.
Λεμφοκοκκιωμάτωση με ανεπάρκεια λεμφικού ιστού
Για την επιλογή του λεμφικού χαρακτηριστική εξάντληση μιας τεράστιας επέκτασης των χοντρό ινών του συνδετικού ιστού (επιλογή fibroznый), η παρουσία περιοχές νέκρωσης και ένας μικρός αριθμός κυττάρων Hodgkin, άτυπα κύτταρα Berezovskogo- Sternberg, ή η επικράτηση της δικτυωτά κύτταρα και Μπερεζόφσκι-Sternberg με μέτρια κατά πλάκας (δικτυωτό επιλογή).
Πολλοί πιστεύουν παραλλαγές μορφολογία ιστολογική των διαδοχικών σταδίων στην ανάπτυξη λεμφοειδούς επικράτηση της νόσου του Hodgkin κατά την έναρξη της διαδικασίας μέχρι το τέλος του λεμφοειδούς εξάντληση της νόσου, όταν ο αριθμός των λεμφοκυττάρων μειώθηκε σημαντικά.
Μία από τις μεθόδους διάγνωσης της νόσου του Hodgkin είναι μια ιστολογική και κυτταρολογική μελέτη των φαρμάκων. Η διάγνωση μπορεί να θεωρηθεί έγκυρη μόνο εάν εντοπίσει ένα κύτταρο προετοιμασίες Berezovskogo- Sternberg. Αυτά τα πολυ-κύτταρα είναι ειδικά στοιχεία της λεμφοκοκκιώματος. Έχουν στρογγυλό σχήμα, Μέγεθος από 40 να 80 m, γύρος, bobovydnыmy ή πυρήνες lapchatыmy, είναι ένα κεντρικό ή εκκεντρικός. Στους πυρήνες των πιο ορατό 1-2 πολύ μεγάλο πυρηνίσκου, λιγότερο πρόστιμο 5-8. Κλασικό κύτταρα Μπερεζόφσκι-Sternberg διπλής, όπου ο πυρήνας του ίδιου σχήματος και μεγέθους, Είναι σαν είδωλα το ένα του άλλου.
Σε πιο ώριμα κύτταρα Μπερεζόφσκι-Sternberg συνήθως έχουν πολλαπλούς πυρήνες. Βασεόφιλο κυτταρόπλασμα, βαμμένο σε απαλό μπλε ή σκούρο μπλε τόνος.
Προκαταρκτικά στάδια, ή νεαρά κύτταρα Μπερεζόφσκι-Sternberg, μονοπύρηνα, Μικρότερες. Οι πυρήνες του γύρου, κεντρική τοποθεσία και έχουν δύο ή τρεις μεγάλες πυρηνίσκου γαλάζιο, κυτόπλασμα είναι πιο έντονα χρωματισμένα, βασεόφιλα.
Όταν κυτταροχημική έρευνα στα κύτταρα Μπερεζόφσκι-Sternberg βρίσκονται γλυκογόνου, μη ειδικά και-naftilatsetatesteraza, Kislaya φωσφατάση, RNA-ase και DNA-ΧΑ, suktsinatdegidrogeiaza, Ξανά και ξανά-διαφοράση, γλυκόζη-6-fosfatdegidrogenaza, οξειδάση κυτοχρώματος.
Διατίθεται σε στικτή λεμφαδένων ηωσινοφιλική και ουδετερόφιλα κοκκιοκύτταρα, πλασματοκύτταρα και δικτυωτό, λεμφοκύτταρα, Κύτταρα Μπερεζόφσκι-Sternberg, η αναλογία των οποίων μπορεί να ποικίλει, Δημιουργεί μια ανάμεικτη εικόνα και μπορεί να θέσει με βεβαιότητα την κυτταρολογική διάγνωση της νόσου του Hodgkin. Η απουσία παθογνωμονική για του Hodgkin κυττάρων ασθένεια Μπερεζόφσκι-Sternberg αποκλείει τη διάγνωση της ασθένειας αυτής, δεδομένου ότι ένα παρόμοιο μοτίβο μπορεί να παρατηρηθεί σε άλλες φλεγμονώδεις και παθολογικές διεργασίες.
Η δημιουργία ενός μορφολογική παραλλαγή της νόσου του Hodgkin να προσδιορίσουν κατά προσέγγιση πρόβλεψη. Έτσι, όταν λυμφοϊστοκυτταρική έκδοση (η αρχή της παθολογικής διεργασίας) μπορεί να αναλάβει μια σταθερή ροή της νόσου. Στην οζώδη σκλήρυνση δυνατόν μεγάλη διάρκεια της διαδικασίας στους λεμφαδένες και τα όργανα, βρίσκεται πάνω από το διάφραγμα, μετάσταση στα οστά. Συμπτώματα δηλητηρίασης αναπτύξουν αργότερα. Παραλλαγή Μικτή-κυττάρων - η πιο συχνή (σε 60 % ασθενείς), με μέσο προσδόκιμο ζωής 3-5 ετών, Χαρακτηρίζεται από πιο σοβαρή από ό, τι στις προηγούμενες εκδόσεις. Όταν λεμφικού ιστού η νόσος μπορεί να είναι ταχεία και κακοήθεις.
Τα κριτήρια περιλαμβάνουν την ανάπτυξη κακοηθών διαδικασία αυτών των δεικτών, όπως το ΕΣΡ, η ποσότητα του ινωδογόνου στο αίμα, α2-σφαιρίνη, απτοσφαιρίνης και σερουλοπλασμίνης. Ενεργή κατά τη διάρκεια της διαδικασίας σημειώνεται στις περιπτώσεις, Αν όλα αυτά τα εργαστηριακά ευρήματα, ή τουλάχιστον μερικά από αυτά υπερβαίνουν ορισμένες κρίσιμες τιμές (ΕΣΡ παραπάνω 30 mm / h, Το ινωδογόνο ≥ 5 g / l, α2-globulinы ≥ 10 g / l, gaptoglobin ≥ 1,5 g / l, ≥ tseruloplazmyn 0,4 Ισχύς. ekstiaktsii).
Ανάλογα με τη διαθεσιμότητα (Β) ή την έλλειψη (ΈΝΑ) κοινά συμπτώματα και η παρουσία του (να) ή την έλλειψη (και) Οι δείκτες της βιολογικής δραστικότητας υπάρχουν τρεις ομάδες ασθενών:
- Αα - με τα τοπικά συμπτώματα, (κοινά συμπτώματα είναι απούσα, εργαστηριακές παράμετροι είναι φυσιολογικό);
- Bb - μια γενίκευση της διαδικασίας (κοινά συμπτώματα είναι);
- Ab - με μια αύξηση στις εργαστηριακές τιμές, Πριν από την εμφάνιση των συμπτωμάτων της δηλητηρίασης.
Μετά τη θεραπεία σε ασθενείς σε Ab δείκτες της βιολογικής δραστικότητας κανονικοποιήθηκε, απουσία της θεραπείας, αυτοί οι ασθενείς να πάει σε μια ομάδα Bb, στην οποία η πλήρης εξομάλυνση των εργαστηριακών δοκιμών, μετά τη θεραπεία δεν εμφανιστούν.