โรคไต – ของรัฐและปัสสาวะ
Нефротический синдром представляет собой клинико-лабораторный симптомокомплекс, характеризующийся массивной протеинурией и нарушениями белково-липидного и водно-солевого обмена.
เห็นความแตกต่าง липоидный nephrosis, при котором выявляются лишь изменения клубочкового фильтра, และ мембранозную нефропатию, при которой обнаруживаются изменения базальных мембран капиллярных петель клубочков.
По данным статистики, заболевание поражает преимущественно детей, โดยเฉพาะอย่างยิ่งภายใต้ 5 ปี. Средний возраст страдающих этим заболеванием взрослых 17—35 лет, хотя описаны случаи развития его у лиц 85 และแม้กระทั่ง 95 ปี.
Нефротический синдром осложняет течение разнообразных заболевании почек приблизительно у 20 % ผู้ป่วย.
Чаше всего возникает на фоне гломерулонефрита и амилоидоза.
Механизм возникновения нефротического синдрома до сих пор окончательно не выяснен. Большое значение придается иммунологическим и метаболическим нарушениям. Наиболее признанной является иммунологическая концепция возникновения нефротического синдрома. Она опирается на факт обнаружения антител на базальных мембранах капилляров клубочков.
Патоморфологически нефротический синдром характеризуется увеличением, дряблостью почек. Корковое вещество на разрезе желтоватое (большая белая почка). Гистологически обнаруживаются дистрофия и некробиоз эпителия канальцев нефронов: канальцы расширены, эпителий частично атрофированный, частично разбухший, с зернистой гиалиново-капельной дистрофией и вакуолизацией. В базальных отделах клеток эпителия видны отложения липидов; широкие просветы канальцев нефронов заполнены слущившимися эпителиоцитами, мелкозернистой и гиалиново-капельной белковой массой. Много гиалиновых, зернистых, гиалиново-капельных и восковидных цилиндров. В интерстициальной ткани высокое содержание липидов, особенно холестерина, липофагов, лимфоидных элементов.
Изменения в клубочках почечных телец при нефротическом синдроме касаются подоцитов и базальных мембран. У подоцитов исчезают цитоподии (отростки), гипертрофируется и набухает тело, происходит вакуолизация Цитоплазмы, нарушается трабекулярное строение клеток. Все эти изменения способствуют трансэпителиальной утечке белка, прошедшего через базальную мембрану. В период ремиссии нормальная структура подоцитов восстанавливается. Изменения базальных мембран капилляров клубочка заключаются в утолщении и разрыхлении их.
Клинически нефротический синдром характеризуется отеками, протеинурией, гипопротеинемией, гиперхолестеринемией, gipotenzieй. У большинства больных в серозных полостях образуется транссудат. Нефротические отекн рыхлые, легко перемещаются, могут быстро нарастать, при надавливании на них пальцем остается углубление.
Ведущим симптомом нефротического синдрома является выраженная протеинурия. Нередко она достигает 20—50 г в сутки.
Механизм протеинурии окончательно не выяснен. Не установлена и причина повышения проницаемости базальной мембраны капилляров клубочков. Дополнительными факторами в патогенезе протеинурии считаются нарушения канальцевой реабсорции белка вследствие перенапряжения этого процесса. Белок мочи идентичен сывороточному. Больше всего в моче содержится альбуминов. Увеличено количество α1– и β-глобулинов и понижено содержание α2– иคглобулинов. Методом электрофореза белков в крахмальном геле (по Смитису) можно получить у некоторых больных до 11 фракций (две фракции преальбумина, alьʙumin, transferrin, церулоплазмин, три фракции гаптоглобина, ก2-макроглобулин и γ-глобулйн, в том числе lgA, lgM, lgD). По соотношению отдельных белковых фракций в сыворотке крови и в моче судят о селективности (выделение низкомолекулярных белков) или неселективности (выделение высокомолекулярных белков) โปรตีน. Признаком неселективности протеинурии считается наличие в моче α2-макроглобулина, что у большинства больных соответствует тяжелому поражению нефронов и может быть показателем рефрактерности к стероидной терапии. Неселективность протеинурии может быть обратимой.
При нефротическом синдроме наблюдается выраженная ферментурия, เสื้อ. มันคือ. выделение с мочой большого количества трансамидиназы, лейцинаминопептидазы, кислой фосфатазы АлАТ, ASAT, ЛДГ и альдолазы, อะไร, เด่นชัด, отражает тяжесть поражения канальцев нефронов, особенно их извитых отделов, и высокую проницаемость базальных мембран. Для нефротического синдрома характерно высокое содержание гликопротеидов в α1 และ. особенно в α2-глобулиновых фракциях. Из липопротеидов в моче у больных с нефротическим синдромом обнаруживаются две-три фракции, соответствующие α1, ข- и γ-глобулинам.
Гипопротеинемия — постоянный симптом нефротического синдрома. Общий белок крови может снижаться до 30 บัญชีและอื่น ๆ. В связи с этим онкотическое давление снижается с 29,4—39,8 кПа (220—290 мм рт. ศิลปะ) до 9,8—14,7 кПа (70—100 мм рт. ศิลปะ), развиваются гиповолемия и отеки. Повышенное содержание альдостерона (hyperaldosteronism) способствует усиленной реабсорбции натрия (а с ним и воды) и повышенной экскреции калия. Это приводит к нарушению электролитного обмена и развитию в далеко зашедших случаях алкалоза.
ไขมันในเลือดสูง может достигать значительной степени (ไปยัง 25,9 ммоль/л и более). Однако она является хотя и частым, но не постоянным признаком нефротического синдрома.
ดังนั้น, при нефротическом синдроме отмечается нарушение всех видов обмена: белкового, липидного, углеводного, минерального, น้ำ.
Наиболее постоянным симптомом нефротического синдрома в периферической крови является резко повышенная СОЭ (до 70—80 мм/ч), что связывают с диспротеинемией. Может развиться гипохромная анемия. Изменения числа лейкоцитов не наблюдается. Количество тромбоцитов может повышаться и достигать у ряда больных 500—600 Г в 1 ล.. В костном мозге наблюдается увеличение количества миелокариоцитов.
Моча нередко мутноватая, อะไร, อย่างชัดเจน, связано с примесью липидов. Наряду с этим наблюдается олигурия с высокой относительной плотностью (1,03—1,05). ปฏิกิริยาด่างปัสสาวะ, что обусловлено нарушением электролитного баланса, ведущего к алкалозу крови и усиленному выделению аммиака. Содержание белка высокое, สามารถเข้าถึง 50 g / l. Лейкоцитов и эритроцитов в осадке мочи обычно немного.
Эритроциты малоизмененные Эпителиоциты почек находятся преимущественно в стадии жировой дистрофии — сплошь заполнены мелкими и более крупными каплями липидов могут достигать больших размеров! Встречаются гиалиновые, зернистые эпителиальные, жирно-зернистые, คล้ายขี้ผึ้ง, гиалиново-капельные и вакуолизированные цилиндры в большом количестве.
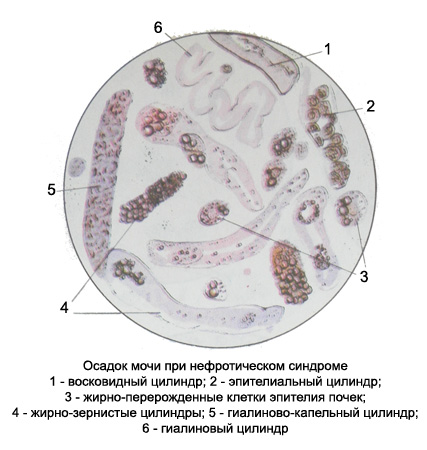
Кровяные и буропигментированные цилиндры для этого заболевания не характерны. В осадке мочи можно обнаружить гиалиновые шары и гиалиново-капельные глыбки. Могут встречаться кристаллы холестерина и жирных кислот, капли липидов.
