Острый промиелоцитарный лейкоз
Выделен как самостоятельная форма острого лейкоза в 1957 г.
Характеризуется особой морфологией бластных клеток, содержащих обильную крупную зернистость, тяжелым геморрагическим синдромом и быстротой течения. Название «промиелоцитарный» лейкоз получил из-за внешнего сходства опухолевых клеток с промиелоцитами: наличия крупной, обильной зернистости, заполняющей цитоплазму и располагающейся на ядре.
Однако клетки эти характеризуются бластной структурой ядер и по всем остальным морфологическим и гистохимическим особенностям отличаются от промиелоцитов. У детей этот лейкоз встречается очень редко, У взрослых — в 3,8 % случаев.
Клиническая картина острого промиелоцитарного лейкоза
Особенности клинической картины острого промиелоцитарного лейкоза заключаются в выраженности геморрагического синдрома, который часто бывает первым признаком заболевания.
Геморрагии возникают на местах травм; у ряда больных на фоне умеренной (выше 20 Г в 1 л), а в отдельных случаях и выраженной тромбоцитопении (выше 100 Г в 1 л) отмечаются маточные, носовые кровотечения, кровоподтеки.
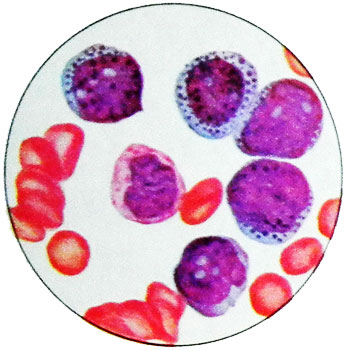
Картина крови при остром промиелоцитарном лейкозе
Картина крови характеризуется выраженным полиморфизмом бластных клеток.
Многие клетки имеют цитоплазматические выросты, напоминающие псевдоподии. Цитоплазма окрашивается в различные оттенки голубого цвета (по Маю—Грюнвальду или Романовскому—Гимзе). Обычно она густо заполнена довольно крупной полиморфной фиолетово-бурой зернистостью, многочисленной и на поверхности ядер. В ряде клеток имеется два типа гранул: более крупные — темно-фиолетовые и более мелкие — фиолетово-розовые.
В цитоплазме лейкозных клеток нередко обнаруживаются тельца Ауэра. Помимо телец Ауэра при этой форме лейкоза бывают эозинофильные гранулы двух видов: круглые гомогенные и с редкими миелоновыми фигурами.
В зависимости от морфологических особенностей лейкозных клеток выделяют два варианта острого промиелоцитарного лейкоза:
- типичный — макрогранулярный;
- микрогранулярный, который встречается примерно в 20 % всех случаев данной формы лейкоза.
При типичном, макрогранулярном, варианте основную массу лейкозных клеток составляют элементы, имеющие крупную зернистость, напоминающую по величине зернистость базофильных гранулоцитов и тканевых базофилов, и лишь небольшой процент — элементы с мелкой, иногда пылевидной азурофильной зернистостью.
При микрогранулярном варианте преобладают клетки второго типа, мелкозернистые. Они отличаются, кроме того, небольшими размерами, неправильными контурами, уродливостью ядер, часто дву- или многодольчатых. При микрогранулярном варианте чаще, чем при макрогранулярном, наблюдаются лейкоцитоз и выход лейкозных клеток в кровь.
Цитохимическая характеристика клеток острого промиелоцитарного лейкоза
Цитохимическая характеристика макрогранулярных и микрогранулярных клеток острого промиелоцитарного лейкоза совпадает: резко положительная реакция на пероксидазу, липиды, высокая активность хлорацетатэстеразы, невысокая и не подавляемая фторидом натрия реакция на α-нафтилэстеразу. Отдельные клетки с мелкой азурофильной зернистостью при типичной форме острого промиелоцитарного лейкоза дают наиболее яркую реакцию на кислые сульфатированные гликозаминогликаны (мукополисахариды).
Микрогранулярный вариант острого промиелоцитарного лейкоза приходится дифференцировать с вариантом миеломонобластного лейкоза, характеризующимся сходной морфологией клеток и таким же, как при промиелоцитарном лейкозе, синдромом диссеминированного внутрисосудистого свертывания. Дифференциально-диагностическими признаками служат цитохимические особенности клеток: резко положительная реакция на α-нафтилэстеразу, подавляемая фторидом натрия, положительна у миеломоноцитарных клеток в отличие от промиелоцитарных.
Отличительной особенностью патологических клеток при остром промиелоцитарном лейкозе является ядерный полиморфизм. Одновременно встречаются округлые, бобовидные, двудольчатые (последние редко наблюдаются при других формах лейкоза) ядра с различной структурой — от нежно-сетчатых бластных до относительно плотных (почти как у лимфоцита). Нередко выявляются ядрышки (от 1 до 3 в различных клетках). Размеры ядер относительно всей клетки довольно широко варьируют в разных клетках одного больного.
Диагностика острого промиелоцитарного лейкоза возможна уже на основании обычного анализа морфологии лейкозных клеток. Так, гранулы патологических клеток содержат кислые сульфатированные мукополисахариды. Этот тест специфичен для острого промиелоцитарного лейкоза. Вместе с тем кислые сульфатированные мукополисахариды не являются новым субстратом, свойственным только лейкемической клетке, в малом количестве они определяются в миелобластах и промиелоцитах нормального костного мозга. Специфична цитогенетика клеток.
Начало заболевания часто характеризуется нормальными или слегка сниженными показателями красной крови. Содержание тромбоцитов у преобладающего большинства значительно снижено. Число лейкоцитов, как правило, также значительно уменьшается (менее 1 Г в 1л).
Важная роль в развитии и геморрагий, и токсикоза принадлежит лейкозным клеткам, содержащим и на поверхности, и в цитоплазматических гранулах избыток тромбопластина. Распад этих клеток, выход тромбопластина и лизосомальных протеаз провоцирует диссеминированное внутрисосудистое свертывание. О роли лейкозных клеток говорит резкое изменение картины заболевания после начала эффективной цитостатической терапии: иногда уже на второй день снижается температура тела и прекращается кровоточивость, хотя никакого восстановления кроветворения еще нет, а реализуется лишь цитостатический эффект.
