大腸癌
結腸癌の説明
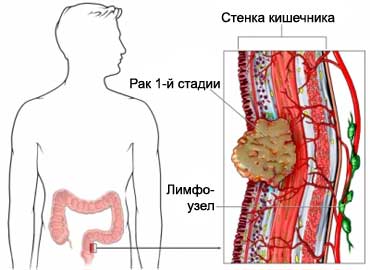
大腸癌 – 結腸癌細胞の増殖.
がんが発生します, 体の細胞は、ランダムに共有を開始したとき. その結果、ビルドアップであります (重量) 布の, 増殖または腫瘍と呼ばれます. 癌という用語は、悪性腫瘍を指し、, その近くの組織に浸潤し、身体の他の部分に広がることができます.
結腸癌の原因
結腸癌の原因は不明です.
大腸癌の危険因子
研究は示しています, 特定の危険因子が存在すること, 関連疾患:
- 年齢: シニア 50 年;
- 脂肪分の多い食事, 繊維が少ないです;
- ポリープ (良性の) 結腸および直腸内;
- 遺伝性疾患, このような家族のポリポーシスまたはリンチ症候群;
- 過去に結腸直腸癌の存在;
- 結腸または直腸の癌の家族歴, 特に両親, 兄, 姉妹や子供;
- Nespetsificheskiyyazvennыy大腸炎 (大腸の粘膜の炎症) またはクローン病;
- その他の危険因子には、:
- 肥満;
- 高いボディ・マス・インデックス (BMI);
- 運動不足;
- 糖尿病;
- 喫煙;
- アルコールの乱用;
- 赤肉が高く、魚の低い食事療法.
大腸癌の症状
結腸癌はしばしば無症候性であります. 症状のいくつか, 関連しました:
- 排便習慣の変化 (下痢, 便秘や不完全な排便) 高齢者に数日以上続きます 50 と古いです;
- 血 (明るい赤または非常に暗い色) 便;
- 腹部不快感 (ガス, 痛み, 腹部膨張);
- 原因不明の体重減少;
- 非常に疲労感.
これらの症状は、あまり深刻な状態によって引き起こされる場合があります. 貴方の医師に相談してください, あなたはこれらの症状のいずれかを持っている場合.
結腸直腸癌の診断
医師があなたの症状と医療の歴史について聞いてきます, および物理的な検査を行います.
癌または前癌性ポリープのスクリーニングは、:
- 直腸指診 – 医師は直腸における腫瘍または増殖を探すために肛門に手袋をはめた指を挿入します;
- 潜血検査 – 糞便中の潜血の存在を確認するためのテスト;
- 大腸内視鏡検査 – 終了時の光源とチューブを介して直腸と結腸の検査, 結腸鏡と呼ばれます;
- S状結腸鏡検査 – 最後に、光源にチューブを介して下部結腸を研究, これは、S状結腸鏡と呼ばれます;
- バリウム注腸 – 結腸および直腸に肛門からバリウムを導入するX線を行うと下部腸管の画像を生成します;
- CTコロノグラフィ – X線試験, その大腸を検討します.
追加試験, 癌の存在を確認することができ, その舞台と分布を決定:
- 生検 – がんの検査のための組織の少量の除去;
- ポリープ切除 – S状結腸や大腸内視鏡検査中にポリープの除去;
- 血液検査, 血液中の貧血やがんマーカーを探す;
- CTスキャン – X線の種類, どのコンピュータを使用して, 本体内部の写真を撮ると、腫瘍の広がりを決定します;
- ポジトロン放出断層撮影 (PET) – 組織の機能的活性の決意; ショー, この疾患は、骨盤を越えて広がっているかどうか;
- 経直腸的超音波断層法 – 直腸に挿入された超音波を超音波プローブを実行します.
結腸癌の治療
治療は、がんの病期に依存します, 増殖および全体的な健康度.
結腸癌の手術
結腸癌の主な治療は手術であります. 結腸の腫瘍および周囲の組織を除去します. また、近くのリンパ節を除去してもよいです. 以下の方法を使用して操作:
- 腹腔鏡検査 – 癌の初期段階で除去;
- 観血手術 – これは、大きな腫瘍を除去するために使用され, 健全な組織, と, たぶん, 隣接するリンパ節.
場合によっては、大腸の直鎖または健康な組織を削除する必要があります. このプロシージャが呼び出され 結腸切除. 健康な組織は、ケースで除去されます, 癌のさらなる広がりの危険性がある場合. 結腸および直腸の残りの健全な部分が縫い付けられて. 時々、健康な大腸の終わりには、一時的または恒久的に人工肛門として排出されます.
大腸癌における放射線治療
放射線 中古, 癌細胞を死滅させ、腫瘍を縮小します. これは、身体外部から腫瘍に向けられます. 手順は、単独または化学療法と組み合わせて使用されます.
大腸癌の化学療法
化学療法 – 癌細胞を死滅させる薬物の使用. 化学療法のための調製物は、種々の形態で与えられてもよいです: タブレット, 注射, カテーテルの導入. 薬は体全体の血流と拡散を入力してください, 主にがんを殺します, また、いくつかの健康な細胞.
結腸癌の予防
大腸がんのスクリーニング
ほとんどの場合、大腸癌の原因は不明です. 結腸および直腸の癌の多くのケースではポリープを発見し、除去することによって防ぐことができます, 癌を引き起こす可能性があります. 50歳から, 結腸および直腸の癌を発症する平均リスクのある男性と女性は、5つのスクリーニングオプションのいずれかを満たす必要があります:
- 毎年 – 便潜血検査や糞便免疫化学試験;
- 大腸内視鏡検査 – すべての 10 年;
- 軟性S状結腸鏡検査 – 五年ごと;
- バリウム注腸 (結腸および直腸のX線) – 五年ごと;
- CTコロノグラフィ – 五年ごと.
以下の危険因子のいずれかを持つ人は、早期の結腸がんおよび直腸がんのスクリーニングを受ける必要があります。 (老人 40 年) および/またはより頻繁にスクリーニングすること:
- 大腸がんやポリープの家族歴;
- 遺伝性大腸がん症候群の家族歴;
- 大腸癌や腺腫性ポリープの歴史;
- 慢性炎症性腸疾患の歴史.
ライフスタイルの変化
ライフスタイルの変化, 大腸癌のリスクを低減することができます:
- 喫煙をやめます;
- 物理的にアクティブにします;
- アルコールの摂取量を減らします;
- 健康的な体重を維持します;
- 健康食を食べます (例えば, 果物に多い食事を食べます, 野菜, 赤肉中の繊維と低).
