גלומרולונפריטיס – מדינה ובדיקת שתן
В настоящее время общепризнано, что гломерулонефрит (ГН) представляет собой иммунно-воспалительное заболевание.
גלומרולונפריטיס חריפה
Чаще всего возникновение острого гломерулонефрита связывают со стрептококковой инфекцией (דַלֶקֶת הַלוֹעַ, אַנגִינָה, заболевания кожи и пр.). Наиболее нефрогенным является β-гемолитический стрептококк (типы 12, 49) группы А. Известны случаи возникновения острого гломерулонефрита у больных с заболеваниями стафилококковой этиологии, в частности с острым стафилококковым эндокардитом. Возможно также развитие гломерулонефрита сразу после крупозной пневмонии, брюшного тифа, מלריה, эпидемического гепатита, קליפה, ветряной оспы и т. ד. Заболевание может возникать также вследствие сильного охлаждения, особенно при воздействии влажного холода.
Основными клиническими симптомами заболевания являются отеки, артериальная гипертензия и гематурия.
נפיחות — наиболее ранний и постоянный симптом острого гломерулонефрита. Их патогенез пока еще полностью не изучен, но полагают, что наиболее важную роль при этом играет нарушение функции почек, приводящее к задержке воды и натрия хлорида в организме. При остром гломерулонефрите наблюдается нарушение и фильтрации, и реабсорбции, что в конечном счете приводит к появлению отеков. Фильтрация при этом снижается (задерживаются вода и натрий), реабсорбция натрия, а вместе с ним и воды, עליות. כך, происходит значительная задержка воды и натрия не только в крови, но и в тканях; этому способствует альдосте- рон, который задерживает в организме натрий и, כתוצאה מכך, מים (альдостеронизм) и при остром гломерулонефрите выделяется в увеличенном количестве.
יתר לחץ דם при остром гломерулонефрите объясняется тем, что при этом заболевании в организме, צד אחד, образуются в повышенном количестве ренин и ангиотензин, с другой — увеличивается содержание жидкости. Роль комплекса ренин — ангиотензин в развитии гипертензии при этом заболевании подтверждается работами ряда исследователей, в которых описывается гиперплазия юкстагломерулярного комплекса при остром гломерулонефрите, протекающем с высоким артериальным давлением. В развитии гипертензии при остром гломерулонефрите имеет значение также и повышение секреции альдостерона (вторичный альдостеронизм), способствующее накоплению натрия в стенках артериол, что ведет к их набуханию, повышению тонуса и гипертензивным реакциям. כך, при остром гломерулонефрите вторичный альдостеронизм играет определенную роль в развитии как отеков, так и гипертензии.
Патоморфологические изменения в почках при остром гломерулонефрите обусловлены отложением в капиллярах клубочков гетерологичных иммунных комплексов. По морфологической картине острый гломерулонефрит относится к эндокапиллярной пролиферативной форме процесса, при которой наблюдается несколько сменяющих Друг друга фаз развития: תפליט, экссудативно-пролиферативная, пролиферативная и фаза остаточных явлений.
בדיקה מיקרוסקופית препаратов обнаруживается картина диффузного капиллярита. Все почечные клубочки увеличены. Эндотелий капилляров и мезангиоциты (мезангиальные клетки) чаще всего находятся в состоянии активной пролиферации и набухания. Мезангий инфильтрирован полиморфно-ядерными лейкоцитами. Выраженное полнокровие капиллярной сети и наличие в полости капсулы клубочков геморрагического экссудата позволили выделить геморрагическую форму острого гломерулонефрита.
Преобладание лейкоцитов свидетельствует об экссудативной фазе (טופס), сочетание пролиферации клеток почечных клубочков и лейкоцитарной инфильтрации расценивается как экссудативно-пролиферативная фаза, а преобладание клеточной пролиферации — как пролиферативная фаза (צורה) острого гломерулонефрита.
По данным электронно-микроскопического исследования, при остром гломерулонефрите имеют место утолщение и набухание базальной мембраны капилляров, ее истончение, расщепление, образование полостей и разрывов.
Изменения в канальцах нефронов в первое время отсутствуют или наблюдается гиалиново-капельная, реже вакуольная дистрофия эпителия проксимальных отделов канальцев. В просветах канальцев обнаруживаются эритроциты, צילינדרים, иногда лейкоциты.
При этом заболевании в результате снижения фильтрационной и повышения реабсорбционной функции почек наблюдается oligurija. В олигурической фазе относительная плотность мочи составляет 1,022—1,032, что следует учитывать при диагностике с хроническим нефритом.
При остром гломерулонефрите наблюдаются разрывы капилляров, что приводит к выделению с мочой всех фракций белка и эритроцитов и может сочетаться с понижением фильтрации. Высокая концентрация белка в моче при остром нефрите зависит от реабсорбции воды. Постоянным признаком острого гломерулонефрита является המטוריה. Она отмечается у большинства больных острым нефритом, но степень ее различна—от макрогематурии (моча цвета мясных помоев) до микрогематурии (до 10—15 эритроцитов в поле зрения). Гематурию нельзя объяснять только увеличением проницаемости гломерулярного фильтра. Гистологически при гематурическом гломерулонефрите обнаруживаются разрывы капилляров и сгустки крови в капсуле клубочков, при этом моча может содержать мало белка и много эритроцитов. Количество белка в моче колеблется от 2—3 до 20—30 г/л. Реакция мочи слабокислая, осадок ее в некоторых случаях бурый, רופף, что сказывается на цвете и прозрачности мочи.
При микроскопическом исследовании в моче наблюдается нормальное количество лейкоцитов, но возможно и увеличение их до 20—30 в поле зрения. Эритроциты встречаются в различном количестве, לעתים קרובות דלף, иногда фрагментированные; могут наблюдаться и неизмененные, особенно при выраженной гематурии.
Эпителиоциты почек отмечаются в разном количестве, в тяжелых случаях — в состоянии жировой дистрофии.
צילינדרים (гиалиновые, פרטנית, אפיתל, buropigmentirovannye, кровяные) встречаются в различном количестве, фибрин буроокрашенный. Наблюдаются зернистый распад гемоглобина и кристаллы мочевой кислоты.
Классическое течение острого гломерулонефрита в последнее время у взрослых встречается редко. Часто наблюдается стертая клиническая картина, ограниченная только мочевым синдромом, нередко слабовыраженным.
Острый гломерулонефрит может закончиться спонтанным выздоровлением или перейти в подострый. Латентная форма острого гломерулонефрита иногда переходит в хронический не- фротический гломерулонефрит. Если гломерулонефрит не проходит в течение года, его следует считать хроническим.
Подострый (быстропрогрессирующий) גלומרולונפריטיס
При этой форме заболевания морфологически обнаруживается экстракапиллярный пролиферативный процесс. С патогенетической точки зрения выделяют несколько форм быстропрогрессирующего гломерулонефрита:
- אידיופטית;
- легочно-почечный наследственный синдром (синдром Гудпасчера) - מחלות, обусловленное появлением антител против антигена гломерулярной базальной мембраны;
- иммуно-комплексный и пр.
Особенностью изменений клубочка почечного тельца при подостром гломерулонефрите является некроз стенок капилляров и их разрывы, вследствие чего кровь изливается в полость капсулы клубочка и выпадает фибрин. Пролиферация эпителия капсулы клубочка приводит к образованию своеобразных полулуний, охватывающих и сжимающих почечные клубочки. Эпителиальные полулуния постепенно превращаются в фиброзные, а затем склерозируются и гиалинизируются.
В канальцах нефронов наблюдается гиалиново-капельная и вакуольная дистрофия клеток эпителия. Заболевание приводит к быстро прогрессирующей гибели нефронов, смерть наступает от недостаточности почек.
Клинически это заболевание начинается как типичная, реже как латентная форма острого диффузного гломерулонефрита: сильные отеки вплоть до анасарки, לחץ דם גבוה, выраженная ретинопатия с отслойкой сетчатки, hypoproteinemia (ל 31,6 גר '/ ליטר), היפרכולסטרולמיה (ל 33,8 mmol / L). Наблюдается прогрессирующее снижение фильтрационной функции почек, и уже с первых недель заболевания может нарастать азотемия, что ведет к развитию анемии.
Для этого заболевания характерна олигурия, при которой вначале наблюдается высокая относительная плотность мочи, затем быстро снижающаяся, несмотря на выраженную олигурию.
Протеинурия достигает 102,8 גר '/ ליטר. Отмечается гематурия (אריתרוציטים ללא שינוי, выщелоченные и фрагментированные). Эпителиоциты почек частично с жировой дистрофией и вакуолизацией. Встречаются гиалиновые, פרטנית, אפיתל, buropigmentirovannye, кровяные, гиалиново-капельные и другие цилиндры Можно обнаружить буроокрашенный фибрин и зерна гемосидерина.
דלקת פקעיות הכליה כרונית
Хронический гломерулонефрит часто является следствием неизлеченного острого. Однако нередко он развивается без предшествующей острой атаки, לא. זה. как первичный хронический гломерулонефрит. Этиология и патогенез такие же, как при остром нефрите.
При хроническом гломерулонефрите в первую очередь поражаются клубочки почечных телец. Поражение это носит интракапиллярный характер. Вначале почки не изменены, в дальнейшем по мере развития фиброзного процесса они сморщиваются, значительно уменьшаясь (вторично-сморщенная почка). При микроскопическом исследовании отмечаются изменения в клубочковых капиллярах в виде утолщения стенок (ריבוי, гиалиноз, разрастание соединительной ткани), приводящие к сужению просвета капилляров и даже полному его закрытию. Базальная мембрана утолщается, а затем в ней появляются фиброзные изменения. В капсуле клубочка также возникают пролиферативные изменения, в результате чего просвет капсулы суживается и она превращается в узкую щель. В канальцах нефронов выражены дистрофические изменения (גרגירים, а в дальнейшем жировая и гиалиново- капельная дистрофия). При прогрессировании процесса происходит полное прекращение функции клубочков почечных телец и гибель соответствующих канальцев нефронов. כך, некоторые нефроны полностью выходят из строя.
Основные клинические симптомы заболевания – נפיחות, יתר לחץ דם, hypoproteinemia, холестеринемия, протеинурия и гематурия, выраженные в различной степени. Выделяют следующие клинические формы заболевания:
- латентную;
- гематурическую;
- гипертоническую;
- нефротическую;
- מעורב.
Чаще всего встречается латентный гломерулонефрит. Он проявляется лишь незначительно выраженным мочевым синдромом и нередко умеренным повышением артериального давления. При исследовании мочи обнаруживаются умеренная протеинурия, mikrogematuriâ, отдельные гиалиновые и зернистые цилиндры.
Гематурический гломерулонефрит נדיר (ב 6 % מקרים), характеризуется постоянной гематурией, иногда макрогематурией. При этой форме заболевания в моче отмечается объемный, рыхлый кровянистый или буроватый осадок.
Микроскопически при микрогематурии выявляются выщелоченные и фрагментированные эритроциты, в случаях макрогематурии — неизмененные, выщелоченные и фрагментированные. Обнаруживаются гиалиновые, פרטנית, אפיתל, buropigmentirovannye, кровяные, gialinovo קטן, vacuolated, иногда жирно-зернистые цилиндры. Клетки почечного эпителия в состоянии зернистой жировой и вакуольной дистрофии, буропигментированные кровью, от одного до нескольких экземпляров в поле зрения микроскопа, иногда образуют небольшие скопления. На морфологических элементах осадка мочи обнаруживаются буроокрашенный фибрин клочками и гемосидерин в виде аморфных масс.
Самостоятельной формой хронического гломерулонефрита следует считать гематурический гломерулонефрит с отложением в клубочках почечных телец lgA-lgA-гломерулопатию (болезнь Берже), наблюдаемую чаще всего у мужчин молодого возраста после респираторных инфекций и нередко протекающую с макрогематурией.
Нефротический гломерулонефрит характеризуется выраженными отеками,, массивной протеинурией (свыше 4— 5 גרם ליום), היפרכולסטרולמיה (точнее гиперлипидемией) и гипопротеинемией (за счет альбуминов). Артериальное давление нормальное или пониженное. Диурез снижен.
При умеренно прогрессирующем течении нефротический гломерулонефрит морфологически проявляется как мембранозный или мезангиопролиферативный. В случаях более быстрого прогрессирования заболевания наблюдаются мезангиокапиллярный гломерулонефрит. фокально-сегментарный гломерулосклероз или фибропластический гломерулонефрит.
Количество лейкоцитов в моче в пределах нормы, в некоторых случаях увеличивается до 30—40 экземпляров в каждом поле зрения микроскопа. В пределах микрогематурии встречаются и неизмененные эритроциты. Клетки почечного эпителия в состоянии зернистой и жировой дистрофии. צילינדרים hyaline, פרטנית, אפיתל, buropigmentirovannye, кровяные, gialinovo קטן, מודגש-פרטנית, вакуолизированные и в особо тяжелых случаях восковидные.
Гипертонический гломерулонефрит בהתחלה, בדרך כלל, имеет латентное течение. В моче наблюдаются небольшая протеинурия и микрогематурия (выщелоченные эритроциты), единичные клетки почечного эпителия и гиалиновые, зернистые цилиндры. Диагностика этой формы хронического гломерулонефрита вызывает значительные затруднения. Гипертензия часто доброкачественного характера. Течение заболевания длительное, постепенно прогрессирующее, с обязательным исходом в хроническую недостаточность почек.
Смешанный гломерулонефрит характеризуется сочетанием нефротического синдрома и гипертензии. Отеки при этой форме могут быть значительными, а гипертензия несколько менее выражена, чем при гипертонической форме.
כך, изменения в моче, как и клинические проявления хронического гломерулонефрита, מגוון. Олигурия не выражена, כמות השתן והצפיפות היחסית שלה היא לעתים קרובות נורמלית. עם התפתחותה של אי ספיקת כליות מופיעה פוליאוריה, ואז, בכליות המשנית נדבק - oliguria עם gipoizostenuriey. כמות החלבון בשתן משתנה בהתאם למחלה הקלינית. בגלומרולונפריטיס פרוטאינוריה נפרוטית היא בולטת יותר, מאשר כאשר hematuric. כאשר חלבון גלומרולונפריטיס סמוי בשתן מעט, ובכליות המשניות נדבקו אפילו פחות, מצביע על כך שמותו של nephrons.
Количество эритроцитов также различное, они преимущественно выщелоченные, часто едва различимые и фрагментированные, но при нефротической форме заболевания могут быть неизмененными. Дистрофические изменения в клетках почечного эпителия обычно более выражены, чем при остром гломерулонефрите. Наличие не только гиалиновых, גרגירים, אפיתל, буропигментированных и кровяных, но и гиалиново-капельных, жирно-зернистых и восковидных цилиндров свидетельствует о тяжести процесса.
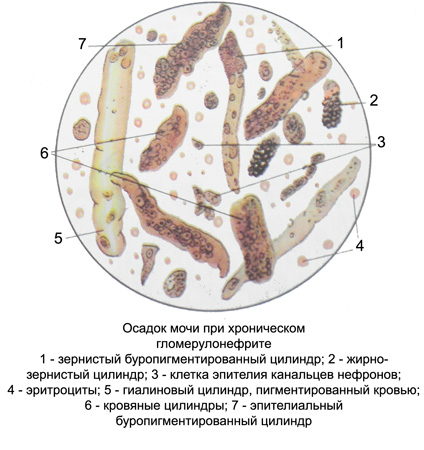
Наблюдаются клочки буроокрашенного фибрина. Имеет место зернистый распад гемоглобина. В тяжелых случаях при гибели многих нефронов количество мочи, цилиндров и белка в моче уменьшается. При развитии вторично-сморщенной почки и недостаточности почек наблюдаются поли- и изостенурия, низкое содержание белка в моче, в осадке — широкие цилиндры, происходящие из чрезмерно расширенных канальцев сохранившихся гипертрофированных нефронов.
