Les paramètres pharmacocinétiques – Composantes requises de la notion de pharmacothérapie optimale
Pharmacokinetics - section de pharmacologie, étudier les processus d'absorption, distribution, métabolisme et excrétion de médicaments du corps.
Si sous l'influence d'une substance médicamenteuse, concentration dans le sang d'une autre substance ou de son métabolite, ce phénomène est appelé interaction pharmacocinétique.
Les principes de base de la pharmacocinétique sont utilisés dans la pratique médicale pour développer des stratégies et des tactiques de traitement médicamenteux des maladies.. Les informations sur la pharmacocinétique des médicaments nous permettent de déterminer la voie d'administration optimale, dosage, mode et durée d'utilisation, ainsi que d'autres paramètres, nécessaire pour caractériser une pharmacothérapie optimale - efficacité, portabilité, présence d'effets secondaires, la nécessité d'une correction du traitement, etc.. ré.
Aux processus, quelles études pharmacocinétiques, porter:
- libération de médicaments à partir d'un produit médicamenteux;
- absorption de substances médicinales - pénétration à travers les membranes biologiques dans les biofluides, organes et tissus du corps;
- distribution de médicaments dans le corps;
- biotransformation de substances médicinales, y compris les transformations biochimiques et la formation de métabolites;
- élimination des médicaments du corps, y compris les processus physiologiques et biochimiques
Pour mener une pharmacothérapie optimale, il est très important de connaître le « sort » des substances médicamenteuses, en tenant compte des processus, ce qui leur arrive après introduction dans le corps. La voie possible suivante d’un médicament dans le corps peut être représentée schématiquement :.
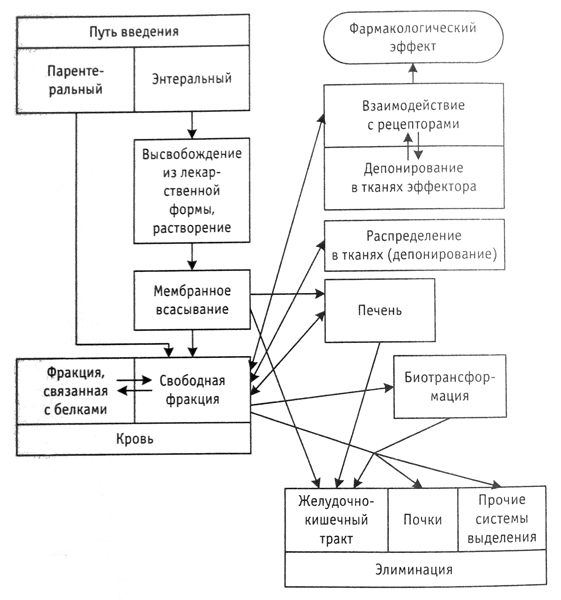
Une condition nécessaire au processus d'absorption de toute substance médicinale est sa libération à partir de la forme posologique., qui doit être considéré comme le premier, mais le composant principal de l'absorption. Alors, par exemple,, l'absorption des substances contenues dans les comprimés est limitée par le processus de libération, en fonction de la désintégration des comprimés et de la dissolution des substances. À son tour, vitesse de dissolution incidence sur la taille et la forme des cristaux d'une substance médicamenteuse, le nombre et la nature des différents adjuvants, la teneur en eau dans les comprimés, les paramètres de traitement des indicateurs de pression et d'autres.
Le taux et l'exhaustivité de l'absorption du médicament est significativement affectée lors de son séjour dans le tube digestif, où il est de diverses façons (diffusion passive, transport actif, filtration, pinocytose) pénètre biomembranes (épithélium, ou des cellules endothéliales, ou des cellules cibles) et pénètre dans les biofluides. Malgré les lois générales du processus d'absorption des substances médicinales dans l'organisme, il existe un certain nombre de caractéristiques de la cinétique de leur entrée dans le sang au cours de poral, sublingual, rectale et parentérale (extravasculaire) méthodes d'administration des médicaments, qui doit également être pris en compte.
Une place importante en pharmacothérapie est accordée à l'étape de distribution des médicaments dans l'organisme, ce qui est clairement visible sur la figure, qui montre le schéma général d'aspiration, distribution et excrétion de médicaments.
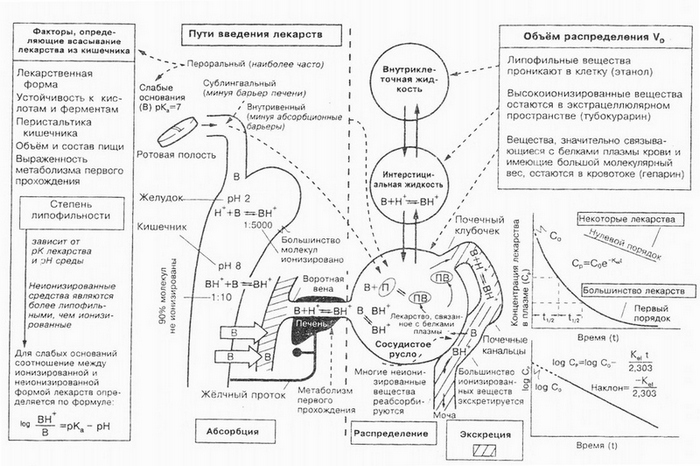
Étant donné que l'emplacement des agents infectés est dans la plupart des cas des espaces intercellulaires ou des cellules d'organes et de tissus, il est nécessaire de créer ici une telle concentration de substances médicinales, ce qui procurerait un effet thérapeutique (inhibé la croissance des microbes et des virus) et en même temps n'a pas eu d'effet toxique sur le corps.
Assurer la concentration de substances médicinales dans les organes et les tissus du corps est influencé par:
- la concentration d'une substance dans le sang;
- leur interaction (attacher) avec des composants protéiques du sang, composants des espaces intercellulaires et du cytoplasme des cellules cibles;
- capacité à pénétrer diverses biomembranes et biobarrières;
- vitesse du flux sanguin dans les tissus;
- la présence de conditions pathologiques et d'autres facteurs.
Alors que dans le corps, La plupart des substances médicinales subissent des transformations biochimiques (biotransformation, métabolisme), conduisant à des changements dans leur structure initiale. En conséquence, thérapeutiquement inactif, produits métabolites indifférents ou toxiques. Changer la structure des substances entraîne un changement non seulement dans leur efficacité thérapeutique, mais aussi des propriétés. Métabolites, en raison de la présence de groupes plus hydrophiles, mieux dissoudre, sont éliminés du corps plus rapidement.
Les processus du métabolisme des médicaments reposent sur de nombreuses réactions biochimiques spécifiques., contrôlé par un ensemble spécifique d’enzymes et de coenzymes, dont les fonctions se réduisent à la transamination, décarboxylation, racémisation, transfert d'aldéhyde, acyle et autres groupes. Les processus métaboliques des médicaments peuvent être influencés par divers facteurs, y compris l'état pathologique du corps.
Facteurs, affectant le métabolisme des médicaments
| ||
| Non | Facteur | Nature et résultat de l'interaction |
| 1 | Âge (nouveau-nés, âgé) | Diminution du taux métabolique |
| 2 | Grossesse | Augmenter le taux métabolique |
| 3 | Facteur génétique | Des réactions variées |
| 4 | Les maladies du foie | Taux d’élimination réduit des médicaments en fonction de leur cinétique, type et stade de la maladie du foie, augmentation de la biodisponibilité et diminution du taux d'élimination |
| 5 | Les maladies de l'appareil digestif | Modifications du métabolisme de l'épithélium gastro-intestinal |
| 6 | La nature du pouvoir:
| |
| suivre un régime avec une prédominance de protéines sur les glucides | Augmenter le taux de métabolisme de certains médicaments | |
| pour les troubles nutritionnels sévères | Diminution du taux métabolique | |
| 7 | Environnement externe: | |
| en contact avec des insecticides chlorés | Augmenter le taux métabolique | |
| 8 | Alcool: | |
| administration aiguë | Induction de systèmes enzymatiques. Affaiblissement de l'effet thérapeutique | |
| consommation fréquente | Inhibition enzymatique, médicaments métabolisants. Renforcer leur action | |
| 9 | Fumeur | Augmentation du métabolisme de certains médicaments (par exemple,, teofillina) |
| 10 | Voie d'administration | Métabolisme dans le foie avant d'entrer dans la circulation systémique (effet de premier passage) après un médicament oral |
| 11 | Moment d'administration du médicament | Modifications circadiennes du métabolisme des médicaments |
| 12 | Interactions médicamenteuses | Stimulation et inhibition des réactions enzymatiques |
Les médicaments et leurs métabolites sont excrétés (excréter) via divers mécanismes à travers les reins, organes digestifs, poumons, peau, avec le secret de la sueur, en larmes, glandes salivaires et mammaires.
Les principaux moyens d'éliminer les médicaments du corps
| ||
Voie d'élimination | Mécanisme d'excrétion | Les médicaments |
| Avec les urines | Filtration glomérulaire, sécrétion tubulaire active | La plupart des substances médicinales sont disponibles gratuitement (sans rapport)forme |
| Avec de la bile | Transports actifs, diffusion passive | Digitoxine, antibiotiques (lénicillines, tetracikliny, Streptomycine), quinones, strychnine, composés d'ammonium quaternaire |
| Par les intestins | Diffusion passive et sécrétion biliaire | Doxycycline, acides organiques ionisés |
| Avec de la salive | Diffusion passive et transport actif | Pénicilline, sulfamides, salicilaty, benzodiazépines, thiamine, éthanol |
| Par les poumons | Diffusion passive | Anesthésiques par inhalation, iodures, kamfora, éthanol, huiles essentielles |
| Avec alors | Diffusion passive | Certains sulfamides, thiamine |
| Avec le lait maternel | Diffusion passive et transport actif | Antykoahulyantы, antibiotiques, thyrostatique, lithium, Carbamazépine |
Le processus d'excrétion du médicament affecte également les paramètres pharmacocinétiques de la pharmacothérapie.. Il est nécessaire de souligner l'influence des conditions pathologiques des organes humains sur la cinétique des substances médicinales., surtout les reins, tractus gastro-intestinal, foie et voies biliaires, Respiratoire, par lequel la grande majorité des substances sont excrétées. Où, plus la gravité spécifique de l'organe est élevée dans le processus global d'élimination du médicament du corps, plus les paramètres pharmacocinétiques changent sous son influence. La prise en compte des paramètres pharmacocinétiques permet d'optimiser la pharmacothérapie et d'éviter les réactions indésirables (surtout les surdoses). Par conséquent, la pharmacocinétique d’une substance est considérée comme une caractéristique quantitative, influencer le côté qualitatif de la réaction pharmacologique.
En pratique clinique, des études pharmacocinétiques sont nécessaires lorsque l'effet des doses thérapeutiques généralement acceptées est faible., manifestation de symptômes d'intoxication dans le contexte de la prescription de doses thérapeutiques moyennes, changements soudains dans la composition protéique du sang, ainsi qu'en cas de pathologie des systèmes, responsable de l'absorption, métabolisme et élimination des médicaments. Lors de la résolution de problèmes appliqués, généralement, limité à l'enregistrement de la concentration d'un médicament dans le sang, sa distribution dans les tissus des principaux organes et détermination de la demi-vie de la substance à partir du sérum sanguin sans utilisation de méthodes de modélisation mathématique. Il convient de noter l'importance de mener des études approfondies sur les caractéristiques pharmacocinétiques et pharmacodynamiques lors de l'introduction de nouveaux médicaments dans la pratique médicale., en particulier le groupe des glycosides cardiaques.
| Effet de la fonction rénale sur la demi-vie d'élimination (T1 / 2) certains antibiotiques et substances antibactériennes synthétiques
| ||
la substance médicamenteuse | T1 / 2, H | |
| Chez les personnes ayant une fonction rénale normale | Chez les patients présentant une clairance de la créatine inférieure 30 ml / min. | |
Pénicilline | ||
| Azlocilline | 0,9-1,3 | 5-8 |
| Amoksiцillin | 0,9-1,5 | 5-8 |
| Ampicilline | 1,3 | 13-20 |
| Benzilpénicilline | 0,5 | 7-10 |
| Dikloksacillin | 0,7-1 | 2 |
| Karbenicillin | 0,7 | 10 |
| Cloxacilline | 0,5 | 2,2 |
| Oxacillin | 0,5 | 2 |
| Tikarцillin | 1-1,5 | 10 |
| Flucloxacilline | 0,9-1,2 | 2,3 |
Céphalosporines | ||
| Moxalactame | 2-4 | 8-29 |
| Céporine | 1,8 | 10 |
| Tsefazolyn | 1,6 | à 115 |
| Cefaclor | 0,5-0,8 | 1,5-3,5 |
| Cephalexin | 1-1,5 | 10 |
| Tsefalotin | 0,65 | 5 |
| Цefamandol | 1,5 | 6,6 |
| Céphapirine | 0,5-1 | 3 |
| Tsefoksytyn | 0,6 | 7-23 |
| Céfotaxime | 0,9-1 | 3-10 |
| Ceftézol | 0,6 | 8-11 |
| Céfuroxime | 1,7 | 18 |
Aminoglikozidy | ||
| Amikacine | 1,7-1,9 | 15-150 |
| Gentamicine | 1-5 | 10-70 |
| Kanamycine | 3 | 24-96 |
| Sisomycine | 2,2-3,5 | 15-57 |
| Tobramycine | 3,5 | 14-70 |
| Streptomycine | 2,4-2,7 | 52-100 |
Tetracikliny | ||
| Doxycycline | 13,8-16,3 | 15-30 |
| Oxytétracycline | 8-9 | 48-66 |
| Tétracycline | 8,5 | 57-108 |
| Chlortétracycline | 5,6 | 6,8-11 |
Autres antibiotiques | ||
| Amphotéricine B | 24 | 24 et plus |
| Vancomycine | 6-8 | 120-216 |
| Klindamiцin | 2,3-8,6 | 2,8-8,6 |
| Lincomycin | 4,4-4,7 | 10-13 |
| Polymyxine B | 6 | 48-72 |
| La fosfomycine | 2 | 7-11 |
| Chloramphénicol | 1,5-3,5 | 3-4,5 |
| Érythromycine | 1,4 | 5-6 |
Substances synthétiques | ||
| 5-fluorocytosine | 3 | 85 |
| Isoniazide | 0,5-1,5 | 4,5 |
| Metronidazol | 6-14 | 8-15 |
| Mikonazol | 24 | 24 |
| L'acide nalidixique | 1,5 | 21 |
| Nitrofurantoïne | 0,5 | 0,5-1 |
| PAS | 0,85 | 5,1 |
| Sulfaméthoxazole | 9-11 | 15 et plus |
| Sulfisoxazole | 5-7 | 10 et plus |
| Triméthoprime | 8-15 | 23 |
| Éthambutol | 2,5-4 | 7-8 |
