ж–°з”ҹе…’жә¶иЎҖз—…
еңЁиғҺе…’е’Ңж–°з”ҹе…’жә¶иЎҖз—…дәҶи§Јжә¶иЎҖжҖ§иІ§иЎҖ, е®ғзҡ„зҷјз”ҹжҳҜз”ұж–јз”ўе©Ұе’ҢиғҺе…’зҡ„зҙ…зҙ°иғһжҠ—еҺҹжҖ§е·®з•° (ж–°з”ҹ), ж–°дёҖд»Јзҡ„е…Қз–« жҜҚиҰӘйҮқе°Қи©ІжҠ—еҺҹзҡ„жҠ—й«”зі»зөұ, жҠ—й«”з©ҝйҒҺиғҺзӣӨдёҰеңЁйҖҷдәӣжҠ—й«”зҡ„еҪұйҹҝдёӢз ҙеЈһиғҺе…’жҲ–ж–°з”ҹе…’зҡ„зҙ…иЎҖзҗғ. еӨ§еӨҡж•ёжғ…жіҒдёӢпјҢжҠ—й«”йҮқе°Қ Rh зі»зөұжҠ—еҺҹгҖӮ, йҮқе°Қ Rh йҷҪжҖ§е…’з«Ҙзҡ„ D жҠ—еҺҹ; е®ғеҖ‘жҳҜз”ұ Rh йҷ°жҖ§еҘіжҖ§з”ўз”ҹзҡ„. ијғдёҚеёёиҰӢзҡ„жҳҜпјҢжҠ—й«”йҮқе°ҚиғҺе…’зҡ„ A зө„жҲ– B зө„жҠ—еҺҹ (ж–°з”ҹ); з”ұ O еһӢжҜҚиҰӘз”ҹз”ў. з”ҡиҮідёҚеӨӘеёёиҰӢзҡ„жҳҜпјҢжҠ—й«”йҮқе°Қ C жҠ—еҺҹ, C, IS.
ж–°з”ҹе…’жә¶иЎҖз—…зҡ„з—…еӣ еҸҠзҷјз—…ж©ҹеҲ¶
ж–°з”ҹе…’жә¶иЎҖз—…зҡ„зҷјз”ҹйҖҡеёёиҲҮжҜҚиҰӘе’ҢиғҺе…’зҡ„иЎҖж¶Іе°ҚжҠ—еҺҹ D дёҚзӣёе®№жңүй—ң, е°‘ - з”ұ ABO зі»зөұжҠ—еҺҹжұәе®ҡ, Cзӯүдәә.
жә¶иЎҖз—…, жҒ’жІізҢҙдёҚеҗҲеј•иө·зҡ„, з”ұж–јжҜҚжәҗжҠ—й«”йҖҸйҒҺиғҺзӣӨиҖҢзҷјз”ҹ. йҖҷдәӣжҠ—й«”еӣәе®ҡеңЁиғҺе…’зҙ…иЎҖзҗғзҡ„иЎЁйқў, зөҗжһңзҙ…иЎҖзҗғиў«е·Ёеҷ¬зҙ°иғһз ҙеЈһ. жә¶иЎҖжҖ§иІ§иЎҖйҡЁи‘—й«“еӨ–йҖ иЎҖзҒ¶зҡ„еҮәзҸҫе’Ңй–“жҺҘиҶҪзҙ…зҙ йҮҸзҡ„еўһеҠ иҖҢзҷјеұ•, е°ҚиғҺе…’жҲ–ж–°з”ҹе…’еҠҮжҜ’.
еңЁеҲҶеЁ©жңҹй–“д»ҘиғҺе…’зҡ„ Rh йҷҪжҖ§зҙ…иЎҖзҗғе°ҚжҜҚиҰӘйҖІиЎҢе…Қз–«жҺҘзЁ®. жӣҙдёҚз”ЁиӘӘеңЁжҮ·еӯ•еүҚжҺҘзЁ®зҡ„еҘідәә. йҖҷжЁЈеҒҡзҡ„еҺҹеӣ йҖҡеёёжҳҜијёжіЁзҙ…зҙ°иғһжҠ—еҺҹ, е©ҰеҘізјәд№Ҹ. еҸҜиғҪжңүе©ҰеҘізҡ„е…Қз–«жҳҜзҡ„жғ…жіҒдёӢиҰҒй«ҳеҫ—еӨҡ, еҰӮжһңеӨ«еҰ»жңүзӣёеҗҢзҡ„ABOиЎҖеһӢзі»зөұ.
ж №ж“ҡдёҖдәӣе ұе°Һ, йҠ е…Қз–«еҗҢдёҖиЎҖеһӢеҰ»еӯҗзҡ„еҸҜиғҪжҖ§е’ҢдёҲеӨ«еңЁиғҺзӣӨзҡ„ж»ІйҖҸ 0,1 жҜ«еҚҮиғҺе…’иЎҖж¶ІжҳҜдёҚжҳҜжӣҙ 3 %, 0,25 - 1 жҜ«еҚҮ - 25 %, еӨҡ 5 жҜ«еҚҮ - 65 %. йҖҷдәӣж•ёж“ҡжҳҜз”ұи©Іж–№жі•Kleyhaueraеҫ—еҲ°, йҖҷдҪҝеҫ—е®ғиғҪеӨ еңЁе©ҰеҘізҡ„еҫӘз’°иЎҖж¶ІиғҺе…’зҙ…зҙ°иғһеҚҖеҲҶиғҺе…’иЎҖзҙ…иӣӢзҷҪзҡ„еҗ«йҮҸ. ж №ж“ҡжҠ•зҘЁзөҗжһң, еӨ§еӨҡж•ёе©ҰеҘізҡ„з”ҹиӮІ (75 %) з©ҝйҖҸжІ’жңүжӣҙеӨҡ 0,1 жҜ«еҚҮиғҺе…’иЎҖж¶І, йҖҷжҳҜдёҚеӨ зҡ„е…Қз–«. еңЁ 3 % еҘіжҖ§иө·еәҠ 15 жҜ«еҚҮиғҺе…’иЎҖж¶І.
зёҪйўЁйҡӘзҡ„Rhе…Қз–«жҺҘзЁ®зҡ„жғ…жіҒдёӢ, еҰӮжһңеӯ©еӯҗжҳҜRhйҷҪжҖ§, Rhйҷ°жҖ§зҡ„жҜҚиҰӘе’ҢABOиЎҖеһӢзі»зөұпјҢд»–еҖ‘жҳҜдёҚдёҖжЁЈзҡ„, 2-3 %, е’ҢиЎҖеһӢзҡ„е·§еҗҲ - 15%. йҖҷжҳҜз”ұж–јйҖҷжЁЈзҡ„дәӢеҜҰ, е¬°е…’зҡ„зҙ…иЎҖзҗғ, йҖІе…ҘеҗҢж—ҸжҜҚиҰӘзҡ„иЎҖж¶І, дҝқжҢҒдёҚи®ҠпјҢдёҚзөҰеҘ№е…Қз–«, иҖҢеҸҰдёҖзө„иғҺе…’зҡ„зҙ…иЎҖзҗғеүҮеңЁе…ҲеүҚиў«жҜҚиҰӘ ABO зі»зөұзҡ„еӨ©з„¶еҮқйӣҶзҙ жүҖеҮқйӣҶгҖӮ, д»–еҖ‘еҰӮдҪ•иЁӯжі•и®“еҘіжҖ§е…Қз–«пјҹ.
ж–°з”ҹе…’жә¶иЎҖз—… - еӯёжңҹ, еёёз”ЁдҪңиІ§иЎҖзҡ„еҗҢзҫ©и©һ, иҲҮRhдёҚзӣёе®№жңүй—ң, 然иҖҢпјҢе®ғеҢ…жӢ¬е…¶д»–еҪўејҸзҡ„жә¶иЎҖжҖ§иІ§иЎҖ, зү№еҲҘжҳҜжә¶иЎҖжҖ§иІ§иЎҖ, иҲҮ ABO зі»зөұдёӢзҡ„дёҚзӣёе®№жңүй—ң. дёҚе…је®№жҖ§ABOзі»зөұи§ҖеҜҹзҙ„ 20 % жүҖжңүжҮ·еӯ•. еҸӘжңү 10 % еӯ•е©ҰеңЁдёҚзӣёе®№зө„ABOжҠ—й«”зҡ„жҜҚиҰӘе°ҚиғҺе…’йҖ жҲҗеҪұйҹҝ.
жә¶иЎҖз—… д»–еҖ‘ еңЁе…’з«Ҙ, иӘ°ж“ҒжңүOеһӢиЎҖжҜҚиҰӘ. жҷ®йҖҡidioagglutinin ABOеұ¬ж–јIgMйЎһ. д»–еҖ‘жІ’жңүз©ҝйҒҺиғҺзӣӨ. 然иҖҢпјҢ 10 % еҒҘеә·дәәиҲҮOеһӢиЎҖжңүжҠ—жҠ—еҺҹAе’ҢB, еұ¬ж–јIgGйЎһ. йҖҷзЁ®жҠ—й«”иў«зҷјзҸҫеңЁе©ҰеҘі, е’Ңз”·дәә. е®ғеҖ‘з©ҝйҒҺиғҺзӣӨпјҢеҸҜе°ҺиҮҙиғҺе…’жҲ–ж–°з”ҹе…’жә¶иЎҖжҖ§иІ§иЎҖгҖӮ. ABO жә¶иЎҖжҖ§иІ§иЎҖеңЁй ӯз”ҹе…’дёӯеҗҢжЁЈеёёиҰӢ, е°ұеғҸеӯ©еӯҗд№Ӣй–“дёҖжЁЈ, еҮәз”ҹ於第дәҢиғҺе’Ң第дёүиғҺ. ж–°з”ҹе…’жә¶иЎҖз—…зҡ„зҷјз”ҹзҺҮйҡЁи‘—жҜҸдёҖж¬ЎеҮәз”ҹиҖҢеўһеҠ .
жә¶иЎҖз—…зҡ„иҮЁеәҠиЎЁзҸҫ
жә¶иЎҖз—…зҡ„иҮЁеәҠиЎЁзҸҫеҗ„дёҚзӣёеҗҢпјҢеҸ–жұәж–јжҠ—й«”зҡ„йҮҸ, з©ҝйҖҸиғҺзӣӨ. еңЁжңҖеҡҙйҮҚзҡ„жғ…жіҒдёӢпјҢиғҺе…’жңғеҮәзҸҫе»Јжіӣзҡ„и…«и„№, и…№ж°ҙ, иғёиҶңи…”е…§еҮәзҸҫжјҸеҮәж¶І. е¬°е…’еҸҜиғҪеҮәз”ҹжҷӮйқңжӯўдёҚеӢ•жҲ–жғ…жіҒеҚұжҖҘ. еңЁз—…жғ…ијғдёҚеҡҙйҮҚзҡ„жғ…жіҒдёӢпјҢж–°з”ҹе…’зҡ®иҶҡи’јзҷҪ, иӮқиҮҹе’Ңи„ҫиҮҹи…«еӨ§.
ж–°з”ҹе…’жә¶иЎҖз—…жңҖеҚұйҡӘзҡ„з—ҮзӢҖд№ӢдёҖжҳҜ ж ёй»ғз–ё, е…¶дёӯжңүзҘһ經系зөұеҸ—жҗҚзҡ„и·ЎиұЎ, е°ҺиҮҙйҖІдёҖжӯҘдёҚеҸҜйҖҶиҪүзҡ„и®ҠеҢ–вҖ”иҒҪеҠӣжҗҚеӨұ, дёҚе°ҚзЁұз—ҷж”Ј. й–“жҺҘиҶҪзҙ…зҙ иҮЁз•Ңж°ҙе№і, еҮәзҸҫж ёй»ғз–ё, зӮә 307.8-342 еҫ®ж‘©зҲҫ/е…¬еҚҮ.
з”ұж–ј ABO иЎҖеһӢдёҚеҗҲпјҢи©Із–ҫз—…зҡ„иҮЁеәҠз—ҮзӢҖијғдёҚжҳҺйЎҜ, иҲҮ Rh дёҚзӣёе®№зӣёжҜ”. еҒ¶зҲҫеҮәзҸҫиӮқиҮҹе’Ңи„ҫиҮҹжҳҺйЎҜи…«еӨ§. иІ§иЎҖзЁӢеәҰијғдёҚжҳҺйЎҜ, giperКҷiliruКҷinemii. ж ёй»ғз–ёдёҚжҳҜ ABO жә¶иЎҖз—…зҡ„е…ёеһӢз—ҮзӢҖ, 然иҖҢпјҢ已經жҸҸиҝ°дәҶдјҙйҡЁйҖҷзЁ®иІ§иЎҖзҡ„еӯӨз«Ӣз—…дҫӢ.
жә¶иЎҖз—…еҜҰй©—е®ӨжҢҮжЁҷ
иЎҖеғҸеҸ–жұәж–јз–ҫз—…зҡ„еҡҙйҮҚзЁӢеәҰ.
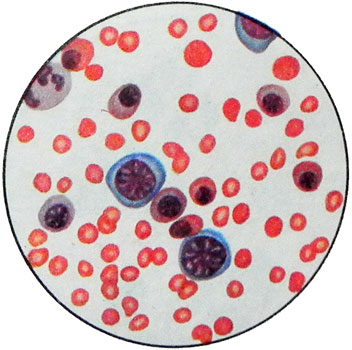
з—…жғ…еҡҙйҮҚжҷӮпјҢеҮәз”ҹжҷӮиЎҖзҙ…зҙ еҗ«йҮҸжңғйҷҚиҮі 3.72-4.96 mmol/l (60вҖ”80е…Ӣ/е…¬еҚҮ). е…ёеһӢең°пјҢз¶Із№”зҙ…иЎҖзҗғзҡ„еҗ«йҮҸеўһеҠ еҲ°10-15 %, йҖұйӮҠиЎҖдёӯзҡ„зҷҪиЎҖзҗғ, еӨ§йҮҸзҙ…ж ёзҙ°иғһ, е—ңдёӯжҖ§зҗғе·Ұ移.
ж–°з”ҹе…’жә¶иЎҖз—…зҡ„еҡҙйҮҚзЁӢеәҰж №ж“ҡиЎҖж¶ІдёӯиЎҖзҙ…зҙ е’ҢиҶҪзҙ…зҙ зҡ„еҗ«йҮҸд»ҘеҸҠи…«и„№зҡ„еҡҙйҮҚзЁӢеәҰеҲҶзӮәдёүзҙҡ:
- I зҙҡеҡҙйҮҚзЁӢеәҰзҡ„зү№еҫөжҳҜиЎҖзҙ…зҙ еҗ«йҮҸи¶…йҒҺ 9,3 жҜ«ж‘©зҲҫ/еҚҮ (150 е…Ӣ/еҚҮ), иҶҪзҙ…зҙ жёӣе°‘ 90 Вөmol/l е’Ңзҡ®дёӢзө„з№”зҡ„й»ҸзЁ еәҰ;
- е°Қ於第дәҢйҡҺж®ө - иЎҖзҙ…зҙ еҗ«йҮҸ 6.21вҖ” 9,31 жҜ«ж‘©зҲҫ/еҚҮ (100вҖ”150е…Ӣ/е…¬еҚҮ), иҶҪзҙ…зҙ - 91-150 Вөmol/l, зҡ®дёӢзө„з№”и…«и„№е’Ңи…№ж°ҙ;
- III зҙҡ - иЎҖзҙ…зҙ еҗ«йҮҸијғе°‘ 6,21 жҜ«ж‘©зҲҫ/еҚҮ (100 е…Ӣ/еҚҮ), жӣҙеӨҡиҶҪзҙ…зҙ 150 жҜ«ж‘©зҲҫ/еҚҮ, жҷ®йҒҚж°ҙи…«зҡ„еӯҳеңЁ.
иЎҖзҙ…зҙ ж°ҙе№ійҖҗжјёйҷҚдҪҺ, жңүжҷӮй«ҳйҒ” 1.86-2.48 mmol/l (30вҖ”40е…Ӣ/е…¬еҚҮ), жіЁж„ҸеҲ°жҳҺйЎҜзҡ„зҙ…ж ёзҙ°иғһеўһеӨҡ, жңүжҷӮжңғеҮәзҸҫе·Ёе№јзҙ°иғһ. еңЁжҘөе°‘ж•ёжғ…жіҒдёӢпјҢжңғеҒөжё¬еҲ°зҙ°иғһ, иҲҮзҲҶзӮёйқһеёёзӣёдјј. жӘўжё¬еҲ°еҡҙйҮҚзҡ„зҙ…иЎҖзҗғеӨ§е°ҸдёҚеқҮ, polihromaziya. жҒ’жІізҢҙдёҚзӣёе®№зҡ„зү№еҫөдёҚжҳҜзҗғеҪўзҙ…иЎҖзҗғзҡ„еӯҳеңЁ. еңЁжңҖеҡҙйҮҚзҡ„жғ…жіҒдёӢпјҢиЎҖе°Ҹжқҝж°ҙе№ідёӢйҷҚ.
з”ұж–ј ABO иЎҖеһӢдёҚеҗҲпјҢиІ§иЎҖжҳҺйЎҜдёҚйӮЈйәјжҳҺйЎҜ, иҲҮ Rh дёҚзӣёе®№зӣёжҜ”. з¶Із№”зҙ…иЎҖзҗғж°ҙе№ід№ҹеҚҮй«ҳ. зҙ…ж ёзҙ°иғһеӯҳеңЁж–јйҖұйӮҠиЎҖж¶Ідёӯ, дҪҶж•ёйҮҸеҫҲе°‘ (5жҜҸ 100 еҖӢзҷҪиЎҖзҗғ -10 еҖӢ). йҖҷзЁ®еҪўејҸзҡ„иІ§иЎҖзҡ„зү№еҫөжҳҜеҮәзҸҫзҗғеҪўзҙ…иЎҖзҗғ, иҲҮйҒәеӮіжҖ§е°ҸзҗғеҪўзҙ…иЎҖзҗғеўһеӨҡз—Үдёӯзҡ„зҗғеҪўзҙ…иЎҖзҗғз„Ўжі•еҚҖеҲҶ.
ж–°з”ҹе…’жә¶иЎҖз—…зҡ„иЁәж–·
еҰӮжһң Rh йҷ°жҖ§жҜҚиҰӘеҶҚж¬Ўз”ҹиӮІ Rh йҷҪжҖ§е¬°е…’пјҢеүҮйңҖжҮ·з–‘ж–°з”ҹе…’жңүжә¶иЎҖз—…гҖӮ.
ж–°з”ҹе…’зҡ„иЎҖзҙ…зҙ ж°ҙжә–дҪҺж–јжӯЈеёёеҖј, й»ғз–ёйҡЁи‘—й–“жҺҘиҶҪзҙ…зҙ еҗ«йҮҸзҡ„еўһеҠ иҖҢзҷјеұ•. еҜ¶еҜ¶зҡ„зҙ…иЎҖзҗғеҗ«жңүжҠ—й«”, жҸӯйңІиҖ… зӣҙжҺҘеә«е§Ҷж–ҜжӘўй©—. жҜҚй«”иЎҖжё…еҗ«жңүдёҚе®Ңе…ЁжҠ—й«”, жңҹй–“зўәе®ҡзҡ„ й–“жҺҘеә«е§Ҷж–ҜжӘўй©— иҲҮеҗҢдёҖзө„жҲ– O зө„жҚҗиҙҲиҖ… Rh йҷҪжҖ§зҙ…иЎҖзҗғжұ .
еңЁжЎҲ件, еҰӮжһңеӯ©еӯҗе’ҢжҜҚиҰӘзҡ„RhзӢҖж…ӢзӣёеҗҢжҲ–еӯ©еӯҗжҳҜRhйҷ°жҖ§, жҜҚиҰӘзҡ„иЎҖеһӢзӮәOеһӢ, е’Ңеӯ©еӯҗA, BжҲ–ABдё”жңүжә¶иЎҖжҖ§иІ§иЎҖи·ЎиұЎ, ABOзі»зөұдёӢеӯҳеңЁдёҚзӣёе®№еҸҜиғҪжҖ§зҡ„еҒҮиЁӯ. жҜҚиҰӘиЎҖжё…дёӯйҮқе°ҚжҠ—еҺҹ A жҲ– B зҡ„жҠ—й«”жӘўжё¬ж”ҜжҢҒдәҶйҖҷдёҖй»һ (еҸ–жұәж–јеӯ©еӯҗзҡ„иЎҖеһӢ), еұ¬ж–јIgGйЎһ.
з”Ёж–јжӘўжё¬жүҖи¬Ӯзҡ„е…Қз–«еҗҢзЁ®еҮқйӣҶзҙ жҳҜеҗҰеӯҳеңЁзҡ„жё¬и©Ұ, еңЁдёҖе®ҡжә«еәҰдёӢзҷјз”ҹжә¶иЎҖ 37 В°C еңЁиЈңй«”еӯҳеңЁдёӢ, дёҚиЎЁеҫөжҠ—й«”, еј•иө·ж–°з”ҹе…’жә¶иЎҖз—…, иҲҮ ABO зі»зөұдёӢзҡ„дёҚзӣёе®№жңүй—ң. з”ұж–јиЈңй«”дҫқиіҙжҖ§жә¶иЎҖпјҢе…’з«Ҙзҙ…иЎҖзҗғдёҚжңғиў«з ҙеЈһ, з”ұж–је·Ёеҷ¬зҙ°иғһз ҙеЈһзҙ…иЎҖзҗғ, еҢ…иў«жңү IgG жҠ—й«”. еӣ жӯӨпјҢзҸҫд»Јз ”з©¶ж–№жі•жҳҜеҹәж–јз”Ёе·°еҹәд№ҷйҶҮжҲ–2,3-дәҢе·°еҹәдёҷзЈәй…ёйҲүз ҙеЈһIgMйЎһжҠ—й«” (е°Өе°ји’ӮеҘ§зҲҫ) йҡЁеҫҢжё¬е®ҡиЎҖжё…жҠ—й«”жҲ–дҪҝз”Ёй–“жҺҘеә«е§Ҷж–Ҝи©Ұй©—, жҲ–иҲҮжҳҺиҶ жә¶ж¶ІдёҖиө·еӯөиӮІ. дёҚйҒҺпјҢйҖҷеҖӢж–№жі•йӮ„йңҖиҰҒжё¬и©ҰгҖӮ, еӣ зӮәдёҚеҸҜиғҪе®Ңе…ЁжҺ’йҷӨ IgM зүҮж®өеӣәе®ҡеңЁзҙ…иЎҖзҗғдёҠзҡ„еҸҜиғҪжҖ§д»ҘеҸҠйҖҸйҒҺй–“жҺҘ Coombs жё¬и©ҰжҲ–еңЁжҳҺиҶ жә¶ж¶ІеӯөиӮІжңҹй–“йҖІиЎҢжӘўжё¬зҡ„еҸҜиғҪжҖ§. еӣ жӯӨпјҢжңүеҝ…иҰҒй–Ӣзҷјж–°зҡ„жҠ—й«”жӘўжё¬ж–№жі•, еј•иө·жә¶иЎҖжҖ§иІ§иЎҖ, еҰӮжһңж №ж“ҡ ABO зі»зөұдёҚзӣёе®№.
ж–°з”ҹе…’жә¶иЎҖз—…зҡ„з”ўеүҚиЁәж–·, иҲҮRhдёҚзӣёе®№жңүй—ң, дё»иҰҒйҖІиЎҢ еӢ•ж…ӢжӘўжё¬жҜҚй«”иЎҖжё…дёӯRhжҠ—еҺҹжҠ—й«”зҡ„ж–№жі•. жҮ·еӯ•жңҹй–“жҠ—й«”ж»ҙеәҰеўһеҠ иЎЁзӨәиғҺе…’еҸҜиғҪжңүRhдёҚзӣёе®№гҖӮ.
д№ҹз”Ёж–јз”ўеүҚиЁәж–· 經腹йғЁзҫҠиҶңз©ҝеҲәиЎ“. ж“ҡз ”з©¶дәәе“Ў, еғ…жҮүеңЁи¶…йҹіжіўжӘўжҹҘзўәе®ҡиғҺзӣӨдҪҚзҪ®еҫҢйҖІиЎҢ. е„ҳз®ЎеңЁеӨ§еӨҡж•ёжғ…жіҒдёӢ經腹зҫҠиҶңз©ҝеҲәиЎ“жҳҜдёҖзЁ®е®үе…Ёзҡ„жүӢиЎ“, ж–ҮзҚ»жҸҸиҝ°дәҶжҜҚиҰӘж–№йқўзҡ„дҪөзҷјз—Ү (зҫҠж°ҙж “еЎһ), еҫһиғҺе…’зҡ„еҒҙйқў (еҝғеҢ…з©ҚиЎҖеј•иө·зҡ„еҝғеҢ…еЎ«еЎһ). зҫҠж°ҙзҡ„еӢ•ж…Ӣз ”з©¶е…ҒиЁұ 93,3 % з”ўеүҚз—…дҫӢе°Қжә¶иЎҖз—…еҒҡеҮәжӯЈзўәиЁәж–·, зўәе®ҡе…¶еҡҙйҮҚзЁӢеәҰе’Ңе°ҚиғҺе…’зҡ„й җеҫҢ.
еӢ•ж…ӢжӘўжё¬иҶҪзҙ…зҙ ж°ҙе№іе°Қз”ўеүҚиЁәж–·е…·жңүйҮҚиҰҒж„Ҹзҫ©, жӯЈеңЁжҲҗй•·.
