Hemostasia vascular das plaquetas – O sistema de hemostasia
Endotélio, reveste a superfície interna dos vasos sanguíneos, É altamente tromboresistente e desempenha um papel importante na manutenção do estado líquido que circula no sangue. Este endotélio propriedade associada com as seguintes características:
- a capacidade de produzir e secretar para o sangue inibidor potente da agregação de plaquetas - prostaciclina (metabólito do ácido araquidônico, relativo a prostaglandinas);
- produção de activador de tecido de fibrinólise;
- incapacidade para contactar a activação do sistema de coagulação do sangue;
- a criação do potencial anticoagulante no sangue / tecido por fixação sobre o endotélio do complexo heparina - antitrombina III;
- capacidade de remover a partir do sangue activados os factores de coagulação.
No entanto, as paredes dos vasos sanguíneos devido às suas características anatômicas e fisiológicas - rigidez, elasticidade, plasticidade e outros - capaz de suportar não só a pressão arterial, mas as influências externas traumáticas leves, em que evitam a ocorrência de hemorragia. Esta propriedade, , bem como a capacidade de suportar a produção de células vermelhas do sangue dos capilares por diapedese, t. é. pela parede vascular intacta mecanicamente, utilidade depende das características da estrutura e da camada de endotélio subendotelial - o grau de desenvolvimento e qualidade de colagénio e microfibrilas, a proporção das fibras colágenas e elásticas, estrutura da membrana basal, etc.. d. Estas propriedades são altamente dependente das características de qualidade e quantidade de plaquetas, pelo que, em baixas concentrações no sangue e (ou) trombocitopatia amplificado quando ambos sangramento diapedetic, e fragilidade microvasos: facilmente surgir petéquias e equimoses, tornar-se positivo As amostras para a fragilidade capilar - Pitada, canhão, Jar de A. E. Nesterov, etc..
Microvasos responder aos graves danos ao espasmo locais - reflexo e associado à liberação das paredes dos vasos, plaquetas e epinefrina, noradrenalina, serotonina e outras substâncias biologicamente activas.
Danos às paredes dos vasos sanguíneos e, em particular, exposição do subendotélio contribuir para a activação da coagulação do sangue e das plaquetas hemostase de várias maneiras:
- a libertação no sangue tromboplastina tecidual (fator III, apoprote�a C) e outros activadores de coagulação e agregação de plaquetas - adrenalina, noradrenalina, ADF e outros.;
- ativação por contato por colágeno e outros componentes como plaquetas subendotelial (adgeziya), e a coagulação do sangue (активация фактора XII);
- produção de co-factor do plasma a adesão de plaquetas e agregação - factor de von Willebrand, etc..
Assim, paredes dos vasos sanguíneos está intimamente relacionado e interage com todos os outros hemostasia, especialmente plaquetas.
Envolvimento de plaquetas no hemostase É determinada principalmente pelo seguinte as suas funções:
- angiotroficheskoy - A capacidade para manter a estrutura normal e função de microvasos, a sua resistência aos efeitos prejudiciais, impermeabilidade em relação aos eritrócitos;
- a capacidade de manter um espasmo dos vasos sanguíneos danificados por meio da secreção (reação de liberação) substâncias vasoativas - Adrenaline, noradrenalina, serotonina e outros.;
- a capacidade de ligar os vasos danificados por meio da formação de um rolhão de plaquetas primária (trombo), incluindo a adesão de plaquetas para subendotélio (função adesiva), unindo-os um ao outro e a aglutinação das plaquetas inchadas (função de agregação), e síntese, acumulação de secreção e activação das substâncias, estimular a adesão e agregação;
- tromboplasticheskoy - A capacidade de plaquetas para alocar factores hemostáticos.
Todos os dados são permitidos para justificar a doutrina da unidade da vascular em plaquetas, ou primária, hemostasia. A razão para isso foi os ensinamentos clássicos Duke estudo, que mostrou, que o tempo de sangramento sob a pele da agulha de punção lóbulo da orelha ou lanceta (provar Dyyuka) aumenta regularmente com trombocitopenia grave, mas continua a ser normal ou quase normal em distúrbios hemorrágicos profundas (por exemplo, Hemofilia). Estes dados, Get plena confirmação em estudos posteriores, levou à conclusão, que a hemostasia primária em microvasos é principalmente devido ao plaquetária. Este aumento marcado do tempo de hemorragia é registada não só com trombocitopenia significativa (T em menos de 30-50 1 eu), mas em formas graves de inferioridade qualitativa das plaquetas (Glanzmann trombastenia, trombocytopathies), bem como disfunção das células de origem secundário - por causa da escassez de plasma cofactores adesão e agregação em plasma ou na presença de inibidores destas funções (paraprotein, produtos de proteólise e outros.).
Entre as formas hereditárias da disfunção plaquetária secundária mais importantes e comuns na prática clínica é angiogemofilija (doença de von Willebrand), em que o tempo de sangramento é aumentado para 0,5-1 h e mais, mas de formas adquiridas - disfunção plaquetária com coagulação intravascular disseminada (consumo trombocitopatia, o efeito prejudicial de produtos de proteólise), uremia, usando drogas (aspirina, antykoahulyantы, fibrinolíticos et ai.).
A formação do tampão de plaquetas e parar o sangramento de microvasos concluídas durante a amostra por 2-4 minutos Duke, e para criar uma estase venosa adicional (a imposição de um manguito de pressão 5,3 kPa, ou 40 mm Hg. Arte., e mais) - Para 6-10 min.
Liderando a hemostasia primária pertence adesivamente agregação de plaquetas (AAFT).
No momento, nós foram bem estudados mecanismos básicos AAFT, desenvolver laboratório acessível e métodos instrumentais de sua investigação. Na maioria das vezes, o papel de partida neste processo é o dano às paredes dos vasos sanguíneos, em que as plaquetas entram em contacto com o subendotelial, em particular - o principal estimulador de colágeno adesão, inchar, processos de formação e colada (aderir) nesses locais.

Os principais co-factores plasmáticos este processo são os iões de cálcio e de proteína sintetizada no endotéliofactor de von Willebrand (фактор VIII: RKOF) e plaquetas - que interage com o factor de von Willebrand glicoproteína membrannыy EUem (SE-EUem).
Em conexão com esta deficiência de vWF (angiogemofilija, ou doença de von Willebrand) или ГП-Iв (trombotsitodistrofiya, ou doença de Bernard-Soulier) acompanhado por uma violação afiada de adesividade plaquetária.
Juntamente com a adesão ocorre Agregação de plaquetas - Inchaço e unindo-os em conjunto para formar rebentos e unidades sobreposto a lesão vascular terra, através do qual o plugue ou trombo hemostático crescendo rapidamente.
O principal incentivo para produzir agregação de colágeno, libertada das paredes dos vasos danificados, e ainda mais de ADP a partir de eritrócitos hemolisados na área de danos, kateholaminы e serotonina (EU. 3. Barkagan, B. F. Arkhipov, 1980, 1983).
Plaquetas, sofrem de adesão e agregação, grânulos ativamente secretados, que contêm substâncias, reforçar o processo de agregação e formar a sua segunda onda. Esses incluem grânulos proteicos elétrons de alta densidade óptica, contendo uma grande quantidade de ADP, adrenalina, noradrenalina e serotonina, e α-grânulos, que contenham proteínas - fator antigeparinovy (fator 4), b-тромбоглобулин, factor de crescimento derivado de plaquetas (fator mitogênico) e etc.
Grânulos Mais tarde secretadas, contendo enzimas lisossomais (libertação reacção II).
A interacção entre os factores de plaquetas e de plasma de trombina formada zona hemostasia, pequenas doses que aumentam dramaticamente e concluir o processo de agregação e também provoca a coagulação do sangue, em que o coágulo de fibrina plaquetas coberto, torna-se maior densidade, sofre retração.
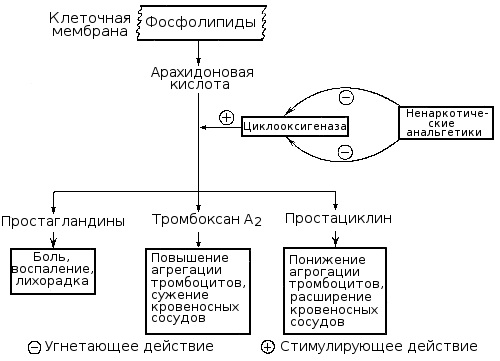
Um papel extremamente importante na regulação de plaquetas jogo hemostasia ácido araquidônico, liberado de fosfolipídios de membrana de plaquetas e paredes dos vasos devido à ativação de fosfolipases.
Subsequentemente, sob a influência da ciclooxigenase do ácido araquidónico produzido prostaglandinas (PGG2, PGH2), e um tromboxano de plaquetas produzido sob a influência de um extremamente poderoso agente de agregação - tromʙoksan UMA2 (TXA2), e na parede dos vasos sanguíneos sob a influência prostatsiklinsintetazy - o inibidor de agregação de base - prostaciclina (prostaglandina EU2, IGP2).
Violação de tromboxano A educação2 como um resultado da diminuição da actividade da ciclo-oxigenase ou bloqueio ou tromboxano conduz às plaquetas humanas expressas, promove sangramento, o que é observado em vários hereditárias e adquiridas (sintomático) trombocitopatiй. A violação da síntese da prostaciclina na parede vascular ou de um enfraquecimento da sua admissão na corrente sanguínea leva a uma tendência aumentada de agregação de plaquetas, cria um risco de trombogénica. A duração da acção do tromboxano activa, prostaciclina e afins prostaglandinas pequeno (Um par de minutos), mas a sua importância na regulação da hemostasia e patologia é muito grande. Como um resultado do metabolismo tornam-se derivados inactivos - tromboxano B2 e outros produtos finais.
Segundo os cientistas, pesquisas que formaram a base da doutrina da prostaglandina regulação hemostasia plaquetas, Este mecanismo é um gatilho no desenvolvimento de adesivo e a agregação de plaquetas. A activação das membranas das plaquetas pode ser não só o ADP e o tromboxano, e hidroperóxidos de ácidos graxos poliinsaturados, formado durante a auto-oxidação de radicais livres de fosfolípidos.
Além dos agentes acima, em plaquetas e outras células de sangue activada (leucócitos etc.) formulário e outros estimulantes poderosos de agregação. Destes, nos últimos anos, é dada especial atenção ao fator agregados placa de fosfolipídios (PAF) de leucócitos e plaquetas, yavlyayushtemusya 1-0-octadecil-2-acetil-3-fosforilholinom, e também contido no α- glicoproteína plaquetária G perla (trombospondina, lectina endógena). Este fator é liberado juntamente com plaquetas α-grânulos, fixo na superfície de plaquetas activadas, formando um complexo com o fibrinogénio, e, como tal, é usado para trombinagregatsii. Consequentemente, quando a falta trombotsitopaty α-grânulos (por exemplo, quando a síndrome de plaquetas cinzento) perturbado agregação de células sob a influência de trombina.
Para funções requeridas número de cofatores plasma agregação plaquetária adesivamente agregação - de cálcio e íons de magnésio, fibrinogênio, albumina e proteína cofactor de dois, agreksonami chamado A e B, cofactor fosfolípido, etc..
No entanto Paraproteínas, crioglobulinas e produtos fibrinolnza inibem a agregação de plaquetas. Para os inibidores proteicos deste processo são também prostaciclina – macromolecular proteína dependente, fator Barnes Liana (drasticamente reduzido por púrpura trombocitopênica trombótica) e etc.
A implementação da função de agregação são glicoproteínas de membrana de plaquetas importante, interagindo com os agentes de agregação.
De acordo com as recomendações do Comitê Internacional sobre Trombose e Hemostasia, Existem essencialmente os seguintes tipos de glicoproteínas de membrana:
Glicoproteína I, que consiste em duas subunidades - Ia e Ib. O primeiro destes é o receptor do factor de von Willebrand é necessária para a aderência, e o segundo - para a trombina-agregação. Conteúdo glicoproteína I é reduzida ao utilizar um dos angiohemofilia formas variantes e trombotsitodistrofiya (Doença Bernard-Soulier).
Glicoproteína II, também consiste em duas subunidades, requerida para todos os tipos de agregação, o seu conteúdo (especialmente IIb) drasticamente reduzido por trombotsitoastenii Glanzmann.
Glicoproteína III, um componente do qual está ligada à glicoproteína IIb e cálcio, requerida para a maioria dos tipos de agregação e de retracção de coágulo; seu conteúdo reduzido em trombotsitoastenii Glanzmann
O significado funcional de IV e V de glicoproteínas de membrana necessita de clarificação.