Tumores linfonodos
Os gânglios linfáticos podem desenvolver primária e secundária (metastático) tumor.
O mais numerosas entre o tumor primário do tecido linfóide é um grupo de tumores regionais, originários de linfóide maligno e, aparentemente, hystyotsytarnoho rostkov. Isto linfoma maligno. Esses incluem:
- Limfogranulematoz;
- Lymphosarcoma;
- Retikulosarkoma;
- Mieloma múltiplo (mieloma).
Clinicamente, estes um aumento no manifesto tumoral linfonodo ou grupo de nodos qualquer uma, pelo menos duas áreas do corpo. Os gânglios linfáticos são indolores, densidade variando, em movimento, não soldadas ou soldadas em conjunto. Alterações no sangue não se observa. Mais tarde, quando a doença progride afecta sequencialmente os nódulos linfáticos para outras áreas do corpo, baço, fígado, medula óssea, etc..
Lymphosarcoma Nodular
Lymphosarcoma Nodular (lymphosarcoma folicular, linfoma gigantofollikulyarnaya, makrofolliku- linfoma lyarnaya, germinoblastoma, tsentrotsytoma, tsentroblastoma, Doença de Brill, e outro Simmersa.).
As amostras de tecido foram encontrados significativamente ampliado folículos linfáticos, que consiste em prolinfócitos ou limfoblastvv, rodeado por pequenas células linfóides. A doença é caracterizada pela progressão lenta. Com o desenvolvimento do processo patológico as fronteiras entre células grandes (follikulami) e os seus linfócitos pequenos circundantes tornar-se menos evidente.
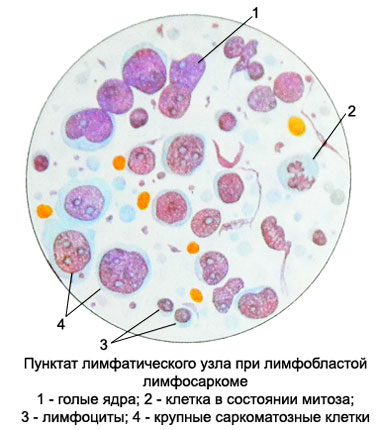
Em preparações citológicas pontuada de linfonodos são encontrados prolinfócitos ou uma mistura prolinfócitos com lymphoblasts, raramente observada linfoblástica e formas imunoblásticos. Células identificadas na mitose. Em casos, quando pontuada não obtido a partir da área de tumor, linfócitos predominam nas formulações.
Lymphosarcoma com crescimento nodular deve ser distinguido do nó de linfa reativa hiperplasia folicular, a qual é caracterizada pela presença de numerosas figuras mitóticas e marcado reacção macrófagos. Quando hiperplasia reactiva pode estar presente nos componentes de formulação de inflamação crónica. Ela desempenha um papel e idade do paciente. A hiperplasia reativa do linfonodo em crianças e jovens. Lymphosarcoma nodular ocorre em crianças é extremamente rara, e na adolescência não é encontrado.
Lymphosarcoma difusa
Existem seis variantes morfológicas de linfossarcoma difusa.
Lymphosarcoma Limfocitarnaâ (linfossarcoma bem diferenciado linfocítico, linfoma zlokachestvennaya, linfocitoma)
O exame microscópico revelou um ponteada células de nódulos linfáticos, morfologicamente semelhantes a linfócitos maduros; polimorfismo nuclear, por vezes marcada. Não há figuras de mitose.
Citológica e histológica mesmo diferenciar este tumor com leucemia linfocítica crónica, com base em citológica e avaliação histológica mesmo sem dados clínicos, imagens do sangue e da medula óssea não é possível. Quando o processo leucemização, t. é. linfossarcoma progressão com infiltração de medula óssea e sangue periférico, o quadro geral do sangue e medula óssea, semelhantes aos da leucemia linfocítica crónica.
Lymphosarcoma Limfoplazmocitarnaâ (linfoma zlokachestvennaya limfoplazmotsitoidnaya, limfoplazmotsitoidnaya immunotsitoma)
As células de nódulos linfáticos tumor pontuada são encontrados, prolinfócitos e células de plasma em várias combinações. Entre as células do tumor podem ser detectadas células plasmáticas típicos e plazmatizirovannye, t. é. tipos de células de linfócitos maduros ou prolinfócitos, mas com um citoplasma basofílico mais ampla.
Às vezes o número de células plasmáticas plazmoblastami apresentaram sintomas de atipia e mesmo imunoblastos. Entre as células linfóides, exceto linfócitos e prolinfócitos às vezes há lymphoblasts. Uma tal combinação de elementos celulares podem ocorrer na leucemia linfocítica crónica, Macroglobulinemia de Waldenstrom, e doença das cadeias pesadas.
Ao pintar em glicosaminoglicanos (mukopolisaxaridы) citoplasmática (ou núcleos) células tumorais inclusões globulares PAS-positivos detectados, diástase resistente. Esperado, ele imunoglobulina M, cortes G ou A, que são produzidas por células linfossarcoma linfoplasmac�ica. No plasma sanguíneo pode ver o conteúdo correspondente imunoglobulinas, oque, aparentemente, devido à violação do mecanismo de secreção.
Linfossarcoma linfoplasmac�ica pode ser transformado lymphosarcoma imunoblástico.
Prolimfocitarnaâ lymphosarcoma
O tipo de célula tumoral pontuada encontrado prolinfócitos, entre os quais há linfoblastos isolado.
O linfossarcoma prolinfocítica substrato podem também ser células de centros germinais dos folículos, pequeno ou médio porte, com núcleos, que tem um recesso característica, cromatina fina e citoplasma escasso blednookrashennuyu. Tais núcleos são chamados de divisão.
Lymphosarcoma prolinfocítica clivada (germinocitoma, tsentrotsytoma, células de linfoma maligno dos centros germinativos dos folículos) caracterizado crescimento predominantemente nodular.
A versão também é lymphosarcoma prolinfocítica esclerosante lymphosarcoma, em que o crescimento de tecido conectivo fibroso na forma de cordões. Composição celular pode ser pontuada magra. Este tipo de linfossarcoma frequentemente localizada na virilha e parietal (parietal) linfonodos, enquanto na forma nodular da doença de Hodgkin, que é, por vezes, necessário diferenciar a doença, Ela afeta principalmente os linfonodos cervicais e do mediastino.
Linfossarcoma linfoblástico (lymphosarcoma pouco diferenciado, zlokachestvennaya tipo limfoblastnogo linfoma, linfoma zlokachestvennaya tsentroblasticheskaya)
O substrato pode ser um tipo de célula tumoral micro- e makrolimfoblastov. No primeiro caso, eles são pequenos, os pobres núcleos cromatina, Tem um nucléolo, e uma borda estreita de citoplasma basofílico. Com a progressão do processo de desenvolvimento de leucemia linfoblástica aguda.
Makrolimfoblasty (células do 3- 4 vezes mais pequena de linfócitos) Eles têm um grande núcleo redondo ou oval, por vezes de forma irregular em forma e irregular-afiado com 1- 3 nucleoles, variando frequentemente perto da membrana nuclear interna. O citoplasma das células é contornos difusos, basophilic, moderadamente ou blednookrashennaya.
Muitas vezes, há células em mitose.
Em alguns casos tumores de substrato são linfoblastos, tendo uma estrutura única de núcleos cromatina, lembrando convoluções. Este tipo de tumor ocorre na adolescência. A maioria dos afetados gânglios linfáticos do mediastino. Progredindo, o processo avança para leucemia aguda.
Ocorre variante esclerosante sarcoma linfoblástica, em que as células tumorais são separados por células de tecido conjuntivo sobre. Em preparações citológicas encontradas lymphoblasts e prolimfoity. A doença ocorre favoravelmente.
Lymphosarcoma imunoblástico (linfoma zlokachestvennaya immunoblastnaya, sarcoma imunoblástico)
Inchaço ocorre freqüentemente no fundo da imunodeficiência ou terapia imunossupressora, mas também pode se desenvolver em pacientes sem comprometimento do sistema imunológico.
Os tumores puntiformes detectado imunoblastos - Grandes células com grande redonda ou oval núcleos vesiculares, contendo um, raramente dois grandes nucléolo, localizado no centro. Os núcleos estão localizados centralmente ou excentricamente. Citoplasma abundante, basophilic, intensamente colorido.
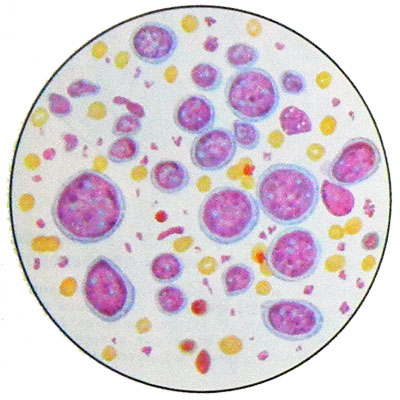
Muitas células em mitose. A suspensão de células tumorais dar uma resposta positiva Koons (imunoglobulina na), Consequentemente, eles são um B-imunoblastos. A célula de linfoma de células T natureza existência imunoblástico não está provado.
O linfoma imunoblástico substrato celular pode ser a diferenciação celular plasmocíticos. Esta célula polimorfonuclear tumoral. Também imunoblastos isso ocorrer com atípica plazmoblasty núcleo excentricamente localizado, e citoplasma intensamente basofílico. Há células gigantes multinucleadas e histiócitos.
A presença de células gigantes multinucleadas podem exigir lymphosarcoma diferenciado com Hodgkin imunoblástico (Sarcoma de Hodgkin). Em tais casos, a biópsia de punção e repetido.
Linfoma Berkitta (limfosarkoma Berkitta)
Ela ocorre como uma doença endêmica na África e Nova Guiné. Casos isolados descritos em outros países. Não é a idade de 30 anos. Os linfonodos são raramente envolvidos. Localização preferida do tumor - os ovários, íleo e ceco, tireóide e glândulas salivares, ossos da face e tubular, tecido do cérebro ou da medula espinal, tecido adiposo retroperitoneal.
Os tumores detectados punctatas tipo pequenas células indiferenciadas explosões monomórficas ou mikrolimfoblastov. Os kernels forma redonda, por vezes com pequenas depressões, disponível a partir de 2 para 5 nucleoles. O citoplasma é estreito, basophilic, às vezes vacuolado. Muitas figuras de mitose. Muitas vezes, há macrófagos com inclusões de detritos celulares e células inteiras, a sua presença cria uma imagem do chamado "céu estrelado", que não é específico para o linfoma de Burkitt, como se observa em outros tumores. Processo leucemização neste tumor ocorre.
Retikulosarkoma
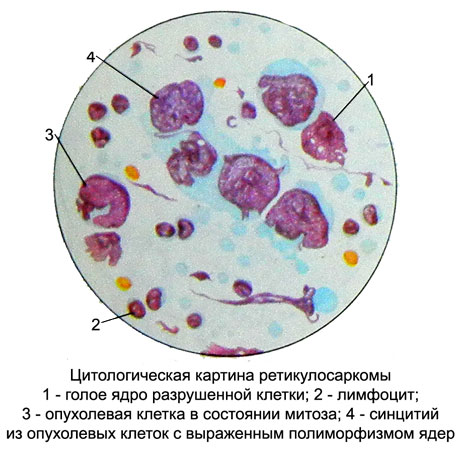
Retikulosarkoma (retikulokletochnaya sarcoma, linfoma gistiotsitarnaya e outros.) - Tumor maligno, desenvolve a partir de células do estroma reticular.
O substrato pode ser um tumor de células reticulares e histiócitos, pertencentes a um sistema de fagócitos mononucleares. Em preparações citológicas são encontrados grandes células (diâmetro up 35 m) com grandes núcleos vesiculares de várias formas (arredondado, oval, com contornos irregulares ou recesso) e um ou dois nucléolos.
Citoplasma moderadamente largo, nem sempre claramente definido, basophilic, pintado com intensidade diferente. Há células com ligações citoplasmáticos preservados.
Pode haver o fenômeno da fagocitose. Um aspecto importante no diagnóstico é para determinar a actividade da esterase não específica; histiócitos em que é elevada e não é inibida pelo fluoreto de sódio.
Mieloma (plasmocitoma extramedular, linfoma zlokachestvennaya plazmotsitarnaya)
O tumor ponteada revelou um grande número de células plasmáticas maduras. O tumor por um longo período de tempo pode ser local, na sua medula óssea generalização, normalmente, nenhuma infestação.
Limfogranulematoz – Doença de Hodgkin – Linfomatose maligna crónica
Limfogranulematoz - Doença de tumor de leucemia Grupo. Desenvolver em qualquer idade (Os homens sofrem 2,5-3 vezes mais). O principal sintoma é um inchaço dos gânglios linfáticos, frequentemente em qualquer uma área.
No início da doença são determinados por simples, em movimento, não soldadas para os nódulos linfáticos tecidos circundantes, no futuro, eles tornam-se denso, soldadas em conjunto e muitas vezes formam conglomerados. A derrota dos gânglios linfáticos do mediastino são muitas vezes determinados por métodos radiográficos de investigação, usava mediastinoscopy com biópsia ou de diagnóstico toracotomia. Para a detecção de nódulos linfáticos, localizado abaixo do diafragma, Ele pode ser usado de diagnóstico laparotomia.
Durante a laparotomia realizada uma biópsia dos gânglios linfáticos disponíveis, esplenectomia borda e biópsia hepática. O exame histológico de biópsias de tecido para determinar o grau de danificação do teste e clarificar a fase clínica da doença, é de suma importância para a escolha do tratamento.
Como a progressão do processo com clamídia, excepto dos gânglios linfáticos, baço e fígado, podem ser afectadas praticamente todos os órgãos e tecidos: Nervoso, osso, pulmões, rins, intestino, glândulas endócrinas, etc..
A partir de Hodgkin locais extranodais é a doença pulmonar mais comum. De acordo com vários investigadores, sua frequência é de 20 a 45-54 % casos. Muitas vezes, nota-se e pleural específica. No líquido pleural revelou linfóide, células reticulares e Berezovsky-Sternberg.
De acordo com a classificação clínica da doença de Hodgkin, dependendo da extensão da doença é dividida em quatro etapas.
A primeira fase da doença de Hodgkin
Linfonodos uma área (EU) ou fracasso de qualquer órgão ou tecido (IE).
A segunda fase da doença de Hodgkin
Nódulos Linfáticos dos dois ou mais zonas de um dos lados do diafragma (II) ou a mesma lesão e localizada de qualquer órgão ou tecido (IIE) no mesmo lado do diafragma.
A terceira fase da doença de Hodgkin
Linfonodos todas as áreas em ambos os lados do diafragma (III), ou acompanhado por uma lesão localizada de qualquer órgão ou tecido (IIIE), ou lesão do baço (IIIS), ou a derrota de ambos (IIIES).
A quarta etapa da doença de Hodgkin
Perda difusa de um ou mais órgãos com uma lesão ou sem envolvimento de gânglios linfáticos.
Localização de lesões em estágio IV, histologicamente comprovada, representado pelo símbolo: L - LUZ, H - fígado, M cérebro -kostny, O - osso, P - плевра, D - кожа, tecido subcutâneo.
Os sintomas mais comuns da doença (B):
- Suor noturno.
- A temperatura do corpo acima 38 ° C.
- 3. Perda de peso em 10 % e para mais 6 meses.
Dependendo da presença ou ausência de um ou mais sintomas comuns, t. é. sinais de intoxicação, Cada fase é dividida em dois:
- A - na ausência de sintomas;
- D - se presente.
As alterações específicas do hemograma com clamídia não está marcada. O número de leucócitos pode ser diferente. Metade dos pacientes no início da doença observada leucocitose. Frequentemente, especialmente com envolvimento dos órgãos internos, desenvolver leucopenia com neutrofilia relativa e deslocará para a esquerda. Contagem de glóbulos brancos possível e normal.
Neutrofilia observada independentemente do número de leucócitos e o estágio da doença em 50 % casos. Inicialmente, pode haver uma mudança de facada em leucograma, e, em seguida, aparecem no sangue periférico e mielócitos toksogennaya granulação em granulócitos neutrófilos, que aumentou o teor lipídico, fosfatase alcalina, e um passo IV do processo - e peroxidase.
Eosinofilia significativa (para 50 % e mais) raramente observada (para 3 % casos). Em metade do decréscimo observado no número de granulócitos eosinófilos, até aneozinofiliya. Nas fases II e III da doença pode ocorrer monocytic, que está no último estágio é substituído monocitopenia.
Com a progressão do processo como um resultado de toxicidade e supressão da medula óssea sob a influência da anemia citostáticos norma- hipercrico ou personagem, trombocitopenia e leykopeniya.
A doença de Hodgkin é uma característica aumento da taxa de sedimentação de eritrócitos (30-40 mm / h, e III e IV estágio da doença, especialmente - a 70-80 mm / h).
No estudo de medula óssea no início da doença é marcada hiperplasia do granulado hematopoiese germe. O número de granulócitos eosinófilos aumentada, várias número de células megakaryocytic inalterada, e o número de o número de glóbulos vermelhos com o crescimento de intoxicação e supressão da medula óssea reduzida. Se afeta o tumor ponteada medula óssea nas suas células linfáticas pode ser detectada- granulomas.
Actualmente, existem diferentes classificações de doença de Hodgkin, tentando vincular o quadro clínico da doença com alterações morfológicas nos gânglios linfáticos e outros órgãos. Notável Lux classificação morfológica, Butler e os hicsos (1966), segundo a qual existem quatro tipos histológicos de doença de Hodgkin.
Versão linfo da doença de Hodgkin
Variante linfo é caracterizado por uma predominância de linfócitos nos linfonodos e histiócitos. Ao visualizar muitas drogas podem ser detectadas pequenas células Berezovsky-Sternberg de duas lâminas isoladas com uma grande citoplasma basofílico de cor clara, bem como único granulócitos eosinófilos e células plasmáticas.
A esclerose nodular
Quando nodular, ou nodular, esclerose proliferação linfonodo aparecem como faixas de tecido fibroso. Encontrados células Berezovsky-Sternberg, seus predstadii (Células de Hodgkin) e células reticulares. Berezovsky células-Sternberg são grandes tamanhos, Eles têm um monte de pequenos núcleos ou núcleo uma multiblade com grandes nucléolos. Citoplasmática ampla, espumoso, luz.
Variante de célula mista da doença de Hodgkin
Variante de célula mista é caracterizada pela diversidade da composição celular do linfonodo. Linfócitos também, encontrado nas preparações de granulócitos neutrófilos e eosinófilos, plasmócitos, células reticulares, Células Hodgkin e típica célula Sternberg Berezovskogo-.
Linfogranulomatose com depleção linfóide
Para a opção de depleção linfóide fibra grosseira característica ou uma expansão maciça do tecido conjuntivo (opção fibrótico), a presença de zonas de necrose e um pequeno número de células de Hodgkin, células atípicas Berezovskogo- Sternberg, um predomínio de células reticulares e Berezovsky-Sternberg com esclerose moderada (opção reticular).
Muitos acreditam morfologia variantes histológicas das sucessivas fases de desenvolvimento de predominância linfóide doença de Hodgkin, no início do processo até ao final da depleção linfóide da doença, quando o número de linfócitos diminuída significativamente.
Um dos métodos de diagnóstico da doença de Hodgkin é um estudo histológico e citológico de drogas. O diagnóstico pode ser considerada válida apenas se detectar uma preparações de células Berezovskogo- Sternberg. Estas células são elementos linfogranuloma multi-específica. Eles forma arredondada, de tamanho 40 para 80 m, volta, núcleos ou palmate em forma de feijão, é uma central ou excêntrico. Nos núcleos dos mais visível 1-2 muito grande nucléolo, menos fina 5-8. Berezovsky células-Sternberg clássicos dupla, em que o núcleo da mesma forma e tamanho, Eles são como imagens de espelho um do outro.
Em células mais maduras Berezovsky-Sternberg geralmente têm múltiplos núcleos. Citoplasma basofílico, pintado no tom azul escura ou azulada pálida.
Predstadii, ou jovens células Berezovsky-Sternberg, mononuclear, Menor. Os núcleos de volta, centralmente localizado e tem dois ou três grande luz azul nucléolo, citoplasma é mais intensamente colorido, basophilic.
Quando o estudo citoquímico em células Berezovsky-Sternberg são encontrados glicogênio, A naftilatsetatesteraza inespecífica, Kislaya fosfatase, ARN-ase e ADN-ase, sukcinatdegidrogeiaza, Over and Over-diaforase, glucose-6-fosfatdegidrogenaza, citocromo-oxidase.
A presença de uma eosinofílica linfonodo punctata e granulócitos neutrófilos, As células de plasma e reticulares, linfócitos, Berezovsky células-Sternberg, a proporção dos quais pode variar, Ele cria um quadro misto e permite que você coloque em segurança o diagnóstico citológico da doença de Hodgkin. A ausência de pathognomonic para células de Hodgkin disease Berezovsky-Sternberg exclui o diagnóstico da doença, desde que um padrão semelhante pode ser observada em processos patológicos inflamatórios e outros.
O estabelecimento de uma variante morfológica da doença de Hodgkin para determinar a previsão aproximada. Assim, quando a versão lymphohistiocytic (o início do processo patológico) Podemos assumir um fluxo constante de doença. Na esclerose nodular possível longa duração do processo nos gânglios linfáticos e órgãos, localizado acima do diafragma, metástases para o osso. Sintomas de intoxicação desenvolver mais tarde. Variante de célula mista - a mais freqüente (em 60 % pacientes), com uma expectativa de vida média de 3-5 anos, Caracteriza-se por mais grave do que nas versões anteriores. Quando depleção linfóide a doença pode ser rápida e maligno.
Os critérios de malignidade incluem o crescimento destes indicadores, como a ESR, a quantidade de fibrinogénio no sangue, uma2-globulina, haptoglobina e ceruloplasmina. Ativo durante o processo observado nos casos, Se todas estas descobertas laboratoriais, ou pelo menos alguns deles ultrapasse determinados valores críticos (ESR acima 30 mm / h, Fibrinogênio ≥ 5 g / l, uma2-hlobulynы ≥ 10 g / l, gaptoglobin ≥ 1,5 g / l, tseruloplazmyn ≥ 0,4 Poder. ekstiaktsii).
Sujeito a disponibilidade (B) ou falta de (UMA) sintomas comuns e a presença de (para) ou falta de (e) indicadores de actividade biológica existem três grupos de pacientes:
- Aa - com sintomas locais (sintomas comuns estão ausentes, parâmetros laboratoriais são normais);
- Bb - uma generalização do processo (sintomas comuns são);
- Ab - com um aumento dos valores de laboratório, precedido pelo aparecimento de sintomas de intoxicação.
Após o tratamento em pacientes com Ab indicadores de actividade biológica normalizados, na ausência de tratamento, estes pacientes ir a um grupo Bb, em que completa normalização dos exames laboratoriais após o tratamento não ocorre.