雄の生殖器官の腫瘍の細胞診
精巣腫瘍
精巣腫瘍 アップ 2 % 男性のすべての悪性腫瘍の. 小児では、これらの腫瘍はそれほど頻繁に発生します, 主に生命の最初の3年間. 男性の腫瘍 卵はどの年齢でも発症します, しかし、ほとんどの場合、間 20 と 45 年.
同じ周波数は、両方の精巣に影響を与えると, 一部の著者は、右の睾丸をより頻繁に病変を指摘したが、. 多分, これは、最も一般的な右側停留によるものです. 両方の睾丸の同時損失は稀です.
精巣腫瘍の大部分は悪性新生物を占めます, 良性腫瘍は非常にまれです.
精巣腫瘍, 通常, プライマリー, 白血病とretikulosarkomeの彼の敗北を除きます. しかし、これらの場合には、影響を受けた精巣は、多くの場合、最初の場所であります.
他の腫瘍の転移は精巣ではめったに発生しません.
組織学的分類によれば、, 精巣腫瘍、次のタイプ.
胚細胞腫瘍
組織型の腫瘍
- セミノーマ
- セミノーマの精母細胞
- Эmbrionalynыy癌
- 卵黄嚢腫瘍 (乳児胚性癌腫タイプ; éntodermal'nogo洞opuhol')
- Poliembrioma
- Xoriokarцinoma
- 奇形腫: と) 成熟しました; へ) 未熟; で) 悪性形質転換と
複数の組織型の腫瘍
- 胚性癌腫と奇形腫 (奇形癌腫)
- 絨毛癌および他
- 他の組み合わせ
間質腫瘍性的ローラー
よく分化フォーム
- 精巣腫瘍glandulotsitov (間質eidokrinotsitov, またはライディッヒ細胞)
- 入り組ん精細管の支持細胞の腫瘍 (sustentocitov, またはセルトリ細胞)
- Folliculoma
混合形式
完全にフォームを分化しないでください
腫瘍および腫瘍様病変, 生殖細胞と生殖隆起の間質要素を含む
Gonadoblastoma
その他
さまざまな腫瘍
リンパ組織および造血組織の腫瘍
二次 (転移性の) 腫瘍
直接精細管の腫瘍, 精巣ネットワーク, 精巣付属肢, 精索, カプセル, 支持構造と基本的な形成
腺腫様腫瘍
中皮腫
腺腫
癌
メラニン性神経外胚葉性腫瘍
ブレンナー腫瘍
軟部組織腫瘍
分類されていない腫瘍
腫瘍様病変
胚細胞腫瘍
胚細胞腫瘍 (生殖細胞から) に関して 97 % 精巣のすべての新生物. それらは細胞組成が類似している可能性があります。 (セミノーマ, эmbrionalynыy癌, xoriokarцinoma) 不均一 (奇形腫).
セミノーマ-胚芽腫 – 精子芽細胞腫
セミノーマ (dysgerminoma, 精子- 芽細胞腫など) 最も一般的な胚細胞腫瘍. 多くの場合、奇形腫と同時に睾丸に発生します. 右の睾丸で最もよく見られます, しかし、それは二国間でもありえます. 典型的なものを区別する, 未分化および精母細胞セミノーマ.
典型的なセミノーマ 単一または複数のカプセル化されていない丸みを帯びたノードとして成長します. 最初に近くのリンパ節に転移する, そして内臓へ. 顕微鏡的には、腫瘍は同じタイプの大または中サイズの円形または楕円形の細胞で構成されています。. 大細胞核, 繊細なクロマチン構造を持ちます, 1-2核小体を含む, 通常、偏心して配置されます. 多くの部門の数字.
染色された調製物中の細胞の細胞質は、大量のグリコーゲンを含んでいるため、好塩基性です。, 空胞化.
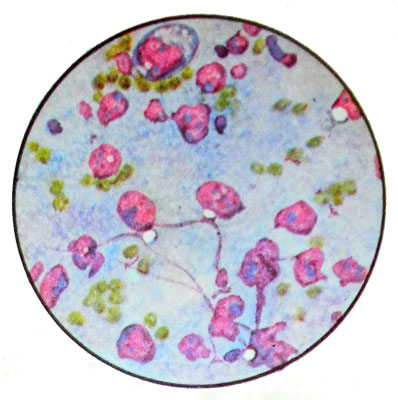
ほとんどすべての場合、製剤にはリンパ系の要素が含まれています。, 線維芽細胞も発生する可能性があります, gistiocitы, 上皮細胞とPirogov-Langhans型細胞. 壊死の領域と上記の要素がある場合、腫瘍は結核と区別されなければなりません。.
未分化セミノーマ 見た目はクラシックと変わりません. 顕著な細胞多型によって顕微鏡的に特徴づけられる, それらの異なるサイズ, 巨大なまで. 大きなカーネル, 異形, かなり粗いクロマチン構造と核小体. 多核細胞が見つかります.
精母細胞セミノーマ (精子細胞腫) 未満であります 5 % すべてのセミノーマ. 年配の男性に見られる 40 年. 肉眼的に黄色い腫瘍, スポンジ状の構造になっています. 出血や壊死はありません.
3種類の腫瘍細胞が顕微鏡で区別されます:
- 丸みを帯びたミディアムサイズ, 比較的小さな核と細胞質の広い縁;
- 小さなリンパ球のような;
- 大きいもの-, 2- またはマルチコア.
このセミノーマは、腫瘍細胞の核が成熟型の精子形成と類似しているため、精母細胞と呼ばれます。. 顕微鏡検査では、精母細胞セミノーマは精巣網状肉腫と区別されなければなりません。.
Эmbrionalynыy癌
腫瘍は、体細胞型および胚外型の未分化細胞から発生します。. やわらかい風合いです, 壊死の多くの領域のためにセクションで斑入り.
体細胞胎児がんが最も一般的です. 微視的には、それは大きな優勢を有する細胞の顕著な多型によって特徴付けられる. 多くの巨大なもの- および多核分裂細胞, 上皮細胞に似ている, あいまいな境界線, 大きな泡の形, 高色素性の核, 核小体を含みます. 好塩基性細胞質. 細胞は別々に、または腺と乳頭状の構造の形で配置されています.
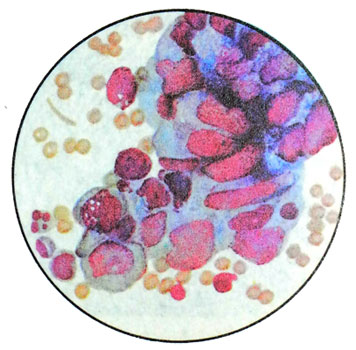
このタイプの癌は、セミノーマと共存する可能性があります。.
卵黄嚢腫瘍
通常、子供に発症します, 男女の成人ではめったに発生しません. 顕微鏡検査で大きな核を持つ立方体の細胞が明らかになる, 細胞質に大きな液胞が存在するために偏心して位置する, 核を殻に向かって押す. セルはゆるく配置されています, 腺ループ構造の形で. おそらく間葉系腫瘍細胞.
糸球体様の体は腫瘍の点状に見られます, 小さな嚢胞, 乳頭が突き出ている内腔に, キャピラリー. 乳頭と嚢胞の壁は、空胞化した立方体細胞と平らな内皮様細胞で裏打ちされています。. 卵黄嚢腫瘍と胚性癌の形態学的特徴の組み合わせが可能です. 時々, 胚様体は腫瘍の点状に見られます, 要素で構成されています, 胚発生の初期段階の特徴. かなりの数の胚様体があり、腫瘍は多胚様体として扱われます。 (胚性がんの種類).
Xoriokarцinoma (horionэpitelioma)
形態学的に卵巣絨毛癌に類似.
奇形腫
すべての胚葉の誘導体は奇形腫の形成に関与しています. 精巣腫瘍の間で比較的一般的 (すべてのケースの7つで). どの年齢で開発. 形態学的特徴によると、成熟した, 未熟奇形腫および悪性奇形腫.
成熟した精巣奇形腫 めったに見られなかっ. 主にさまざまな起源の成熟組織で構成されています (腺, 嚢胞, 空洞, 腸型上皮と扁平上皮が並んでいる, 肝臓組織の領域, 甲状腺と膵臓, 緊張, 軟骨性, 骨).
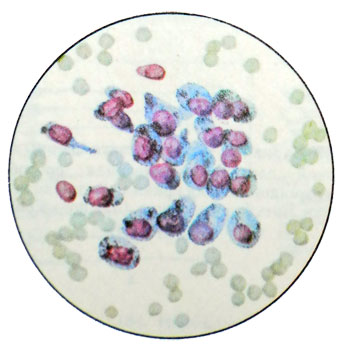
これらの組織の成熟にもかかわらず, 成熟奇形腫には悪性腫瘍の兆候があります. 成熟した要素と未成熟な要素がその転移に見られます。. 形態学的構造によれば、この腫瘍の転移は原発腫瘍とは著しく異なり、しばしば胚性癌または絨毛癌に似ています。. 睾丸の類皮嚢胞は、はるかに少ない頻度で発症します, 卵巣よりも. 成熟した精巣奇形腫は、セミノーマとともに観察することができます.
未熟型奇形腫. 成熟奇形腫とは異なり、腫瘍は主に未成熟組織で構成されています。, 胚組織に似ています. リンパ球もあるかもしれません, 軟骨性, 結合組織細胞, 神経性上皮など.
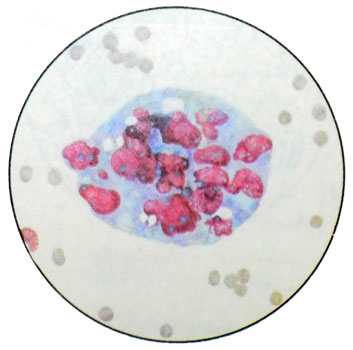
成熟した組織の領域もあるかもしれません. 腫瘍はしばしば胚性癌と組み合わされます.
悪性奇形腫 めったに発生しません. それは、上皮細胞または間葉起源の細胞の顕著な悪性形質転換を特徴とする。. 最初のケースでは、癌が発生します, 2番目に-肉腫.
セックス臍帯間質腫瘍
レイディゴマ
レイディゴマ -間質性腫瘍, 腺細胞から発生する (間質性内分泌細胞, またはライディッヒ細胞), 茶色の結び目のように見えます, 周囲の組織から明確に分離されている. あらゆる年齢で発生します. Leydigomaは男の子に思春期早発症を引き起こします, 女性化は男性によく起こります. 腫瘍は良性です, しかし時々転移する.
顕微鏡検査により、さまざまなサイズと形状の細胞が明らかになります。, 持っている, 正常な腺細胞のように, 成熟度が異なり、機能的活動のさまざまな段階にある. 最も一般的なセルは中型です, ラウンド, 拡大された楕円形または多角形, 偏在核, 核小体を含みます. 好塩基性空胞化細胞質には褐色色素が含まれています, 脂質と時々タンパク質 Reinecke晶質. 染色された製剤では、Reinecke晶質液は、端が丸いまたは切り取られた無色の細長い棒のように見えます。. 通常の状態でも、それらはすべての間質性内分泌細胞に見られるわけではありません。.
点状腫瘍 大きな2つが優勢なさまざまな細胞を検出することが可能です- およびマルチコアフォーム. 天然の調製物では、脂質を含む液胞が細胞の細胞質で検出されます。. おそらく伸長した紡錘状細胞, 多くの場合、血管の周りに入れ子になっている、またはストランドの形で配置されています. 正常な腺細胞過形成を伴う, たとえば停留精巣, 同様の写真を見ることができます. ただし、後者の場合、目に見える腫瘍結節は現れず、精巣の間質細管は保存されます。, これは組織学的検査によってのみ確立することができます.
セルトリオーマ
腫瘍は、複雑な精細管の支持細胞から発生します。 (sustentocitov, セルトリ細胞). 未熟な腫瘍に適用されます, 組織学的に莢膜に類似. 精巣外への腫瘍の広がりと転移はまれです. 3種類の細胞が顕微鏡で検出されます: 1
- 楕円形のコアを持つ円筒形, 核小体を持っている, 脂質封入体を伴う細胞質の狭い縁;
- 立方体の, 少し小さい, 巣とストランドの形で配置されています;
- 光, 腺細胞に似ており、ストランドに配置されています.
腫瘍および腫瘍様病変, 生殖細胞と生殖隆起の間質要素を含む
性腺発育不全および停留精巣で発生します.
Gonadoblastoma
がんはどの年齢でも発症します. IN 1/3 両側精巣病変の症例. ホルモンの不均衡は一般的です, 女性化または男性化として臨床的に現れる.
腫瘍は2つの成分の存在によって特徴付けられます:
- 生殖細胞;
- 生殖器間質細胞.
顕微鏡的には、有糸分裂が頻繁に起こるセミノーマ型の生殖細胞と、複雑な精細管または顆粒膜の未成熟な支持細胞型の細胞が見られます。, そして時々細胞, 腺細胞に似ています (間質性内分泌細胞). ヒアリンまたはpsammous体は、しばしば点状に見られます。.
通常、腫瘍の生殖成分のみが転移します。. ほとんどの場合、性腺芽細胞腫の患者は女性の表現型を持っています。. 染色体異常がない場合、彼らは非定型性腺芽細胞腫について話します.
直接精細管の腫瘍, 精巣ネットワーク, 精巣付属肢, 精索と精嚢
この局在の新生物はまれです。. 通常、それは腺腫と腺癌です, 一方、立方体で平らな円筒形の細胞は乳頭状の成長を形成します, 時々嚢胞腺乳頭腫に似ている.
腺癌では、核の高彩度と乳頭状構造への蓄積が観察されます。.
精巣上体および睾丸の腫瘍, 精索は上皮性および非上皮性である可能性があります, 良性および悪性.
上皮性腫瘍 付属肢にローカライズ, 非上皮 -精索と精巣膜. 立方体または平坦化された細胞の存在によって微視的に特徴付けられる, 時々類上皮型. それらはひも状または乳頭状の形で配置されています。. 線条のない筋線維が成長している細胞があります, 腫瘍を平滑筋腫に似せる. リンパ球浸潤および壊死の病巣を伴う領域が検出される場合がある.
精索で 腫瘍が発生する可能性があります, 軟部組織の特徴-脂肪腫, fiʙroma, 血管腫, 神経線維腫など。. 時折、精巣中皮腫は高齢者に発生することがあります。. 顕微鏡検査は、乳頭状の成長とpsammous体の形で円形または楕円形の同じタイプの細胞を明らかにします.
最も一般的なタイプの肉腫は 精索の若年性横紋筋肉腫, 睾丸まで伸びる. 開発することができます 未分化星状間葉系細胞肉腫.
造血組織の腫瘍には以下が含まれます:
- 多発性骨髄腫 (骨髄腫);
- リンパ肉腫など.
陰茎の腫瘍
これらの腫瘍は、陰茎とその付属肢の皮膚から発生します。, 海綿体と尿道. 陰茎癌 かなり頻繁に発生します. 通常、増殖過程が先行します, 白板症, コンジローマ, 乳頭腫.
前癌病変とも呼ばれます ケイラの紅板症 と ボーエン病. 癌の形態学的変異体のうち、扁平上皮癌が最も頻繁に発症します。.
海綿体の腫瘍には以下が含まれます fiʙroma, 血管腫とその悪性の対応物.
前立腺の腫瘍
前癌性プロセスは、前立腺で発生する可能性があります, 良性および悪性腫瘍.
前立腺の前癌性疾患
前癌性疾患には以下が含まれます 結節性過形成. しかし、前立腺では, 主に中葉に, 複数のノードが形成されます, これは臓器全体の増加につながります. 55〜60歳で発生します. 顕微鏡的には、点状は、細胞の基底部と軽い細胞質に高彩度の核を持つ角柱状上皮の同じタイプの高細胞を明らかにします, 粒状性を含み、脂肪滴の頂端部に. 上皮は乳頭状の形成の形で位置しています. ほかに, 点状は化生上皮を明らかにすることができます, 特にsinestrolによる治療後, だけでなく、白血球の蓄積, マクロファージとアミロイド体.
前立腺の良性腫瘍
腺腫. 単一ノードとして成長します, 顕微鏡的には結節性過形成および細胞腺癌に類似. 古いときに発生します 40 年.
Leyomyoma. 顕微鏡的には他の局在の同様の腫瘍と異ならない. 40〜50歳の人に発生します.
前立腺の悪性腫瘍
前立腺癌 高齢者に発症 50 年, 頻度は年齢とともに増加します. がんの進行が遅い, 早期診断は非常に困難です. 内臓だけでなく転移する, 骨だけでも, 骨盤と椎骨で特に一般的. 組織学的には、前立腺癌は同じ腫瘍内でも有意な多型を特徴としています。.
次の種類の前立腺がんを区別する:
- 腺癌;
- 暗細胞管状癌;
- 明細胞尿細管肺胞癌;
- 粘液産生腺癌;
- クリブロシスがん;
- 固形小柱移行上皮細胞 (同様の膀胱がんに似ています);
- Ploskokletochnыy癌 (まれに);
- Nedifferentsirovannыy癌.
