腎盂腎炎 – 状態および尿検査
腎盂腎炎は、主に腎盂やカップの過程で間質組織との関与に影響を与え、腎実質の炎症であります. 彼は、最も一般的なの一つであります 腎臓病, 多くの場合、慢性化, 高血圧と尿毒症端を伴っています.
腎盂腎炎の発症率, 特に急性, 近年大幅に増加しています, に起因する急激な微生物の病原性を増加させ、その定性的組成の変化 (大腸菌, プロテウス, ブドウ球菌, クレブシエラ属, 連鎖球菌、およびその他。). 尿混合細菌叢で見つかった多くの患者.
腎盂腎炎の起源と発展において非常に重要では、本体と、彼の免疫系の状態の一般的な状態であり、.
感染は主に血行を介して拡散します.
Urinogenous, T. それはあります. 上昇, 尿の通過を妨げたときに感染経路は尿管からそれに接触することが可能です. リンパ 感染経路は現在、疑問視されています.
関係なく、感染経路の急性腎盂腎炎における尿沈渣の臨床像と形態を同じ.
腎盂への感染の浸透は、常に腎盂腎炎を引き起こすことはありません. その外観は、病原性と大規模感染に依存します, 生物の反応性および尿の流出の難しさの存在. Chascheeすべての感染プロセスは、右の腎臓に影響を与えます. 明らかに, これは事実によるものです, 右の腎臓は左の下に配置されていること, それは、尿を遅延させます. 腎盂腎炎は、ほとんどの場合、女性で発生します, 男性より.
それと見なされます, 子供の未硬化症の継続である腎盂腎炎の成人.
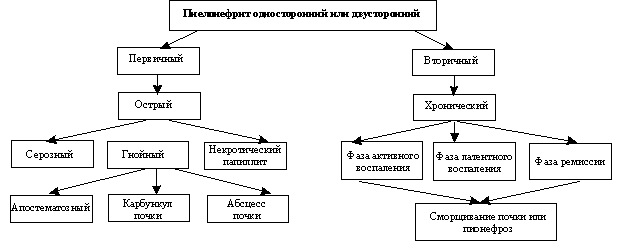
一次があります, 合併症のありません, または血行, 腎盂腎炎および二次, 複雑な, または閉塞. プライマリ腎盂腎炎は、健康な腎臓で発症します, 二 - 腎臓と尿路の有機または機能障害の背景に.
プライマリとセカンダリの腎盂腎炎は、病因にだけでなく、互いに異なります, しかし、疾患の臨床像で, 治療と転帰.
腎盂腎炎のいくつかの分類があります。. 分類Aによります. 私. Pytel, いずれかを区別する- と両側腎盂腎炎. 流れの性質によっては急性であってもよいです (漿液の, 化膿しました), 慢性及び再発, および感染の途中で - 血行 (下向きの) とurinogenous (上昇). 当然の特性に応じて, 患者の年齢による, その生理的状態の変化, 病理学的プロセスの存在, 孤立した子供の頃の腎盂腎炎 (新生児を含みます), 高齢者, 妊娠しました, 糖尿病患者, 脊髄損傷患者.
臨床診療では、最も頻繁に分類腎盂腎炎のHのために使用. (A). LopatkinとB. E. Rodoman.
急性腎盂腎炎
この疾患はどの年齢でも発生する可能性があります, しかし、多くの場合、2つの苦しみます- 3歳児, による子どもの感染に対する抵抗の低減および小児の腎盂と尿管の解剖学的および生理学的特性. ほとんどの場合、腎盂腎炎の女の子で発生, 特に2歳以上の, ため、その広いと短い尿道の.
多くの場合、急性腎盂腎炎は、妊娠中に発生します, 何, 明らかに, 腎盂尿の停滞に起因します, 尿管拡大子宮の圧縮に起因します.
急性腎盂腎炎腎臓では、通常、やや増加, 腎盂が引き伸ばさ, その粘膜の充血, うねり, 弛緩, 時には潰瘍と膿性分泌物で覆われて, どこかで目に見える出血. 組織学は、腎盂白血球の壁の焦点壊死および浸潤を明らかにしました. ネフロンにおける尿細管は、膿を含んでいます; 実質腎臓は、複数の膿瘍を形成しました. 非常に厳しい腎盂腎炎、腎乳頭壊死であります.
急性腎盂腎炎は、いずれかになります。- 二国間. 典型的なコースで現れる症状は急速に感染症を開発しています (高熱の急性発症, 寒気, 注ぐ汗, 腰部の痛み), そして、それは通常、急性腎盂炎として臨床で診断されます. 臨床症状のない腎盂腎炎のため、おそらく低迷 (多くの場合、子どもや妊婦), それが明らかにされている場合にのみ後に尿を繰り返します.
高窒素血症と尿毒症はまれです. 彼らは、乳頭壊死を伴う腎盂腎炎で発生する可能性があります (乳頭腎盂腎炎) ほとんどの場合、糖尿病の患者で. 病気のこの重症型, 壊死塊と血栓は時々尿管を詰まらせる場所, 発作性の痛みの原因となります (いくら), 結石腎盂腎炎のような.
尿の量を増加させます (多尿症), 特に二国間プロセスで, ネフロンの遠位尿細管での再吸収の違反に起因します. 炎症性浮腫および腎盂腎炎と尿細管間の細胞浸潤は、上皮の圧縮につながります, 細管をライニング, 主にそれらの遠位で, 血管への損傷を. この点に関して、特に腎盂腎炎の水の再吸収を減少させ, これは、尿の相対密度の減少を引き起こします (gipostenuriю).
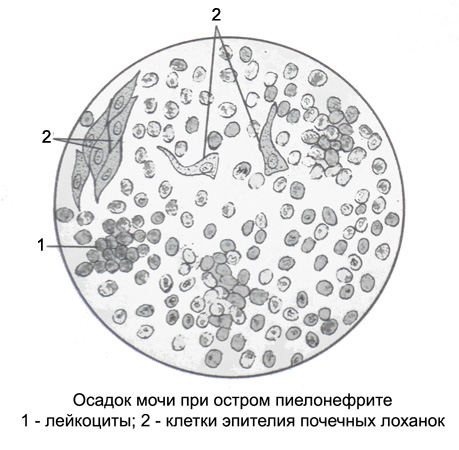
腎盂腎炎における尿 淡色, 低い相対密度および酸性, 大腸菌によって引き起こされます. この病気のための肉眼的血尿は標準値ではありません. 尿中の膿がたくさんあれば, それが濁っています, 、沈殿物の化膿. タンパク質含有量は、典型的には、以下であります 1 G / L.
薬物白血球の顕微鏡検査は、視野全体をカバーし、別々に配置されていますか, それはより頻繁に発生します, 近いグループ (化膿性塊) 異なるサイズ.
ときに一方的病変 尿中の体温上昇の膿の高さで検出することができません, した後、温度を下げるピウラを表示されます. それは話すことができます, 関連するプロセスに腎盂の敗北ことと尿管prilohanochnayaの一部. 炎症の減衰や腫れがおさまるとき膿が尿中に存在します (より良い患者, 尿の割合が悪く).
両側性腎疾患における 一時的な無尿があるかもしれません. ほとんどの場合、顕微鏡的血尿を迎えました. 草案は、ほとんど浸出赤血球を識別する.
腎盂尿中の病気の初めに多くの上皮細胞, および疾患の中で, 骨盤は、膿で覆われたとき, 分離された上皮細胞, 時々脂肪変性の段階で丸みを帯びました. 腎盂腎炎のために尿中の腎上皮細胞の出現によって特徴付けられます, 硝子と粒状シリンダ, 尿酸塩を少量. 長期のプロセスで乏尿、さらには高窒素血症を伴う重度の腎不全を発症することができます.
慢性腎盂腎炎
感染症の病原体および方法は同じです, 急性腎盂腎炎のように.
慢性腎盂腎炎の形態変化 これは、プロセスの持続時間に依存します, 腎組織の炎症および硬化の程度. 慢性腎盂腎炎は、皮質における腎盂と髄質の病理学的プロセスの普及によって特徴付けられます, 腎臓の導入の方法で、すべての感染について観察されました. 保存領域またはmaloizmenennymi腎実質領域に加えて、炎症性浸潤やただれをマーク. 長い硬化症の領域と交互に腎臓で化膿性炎症の腎盂腎炎領域を流すと, と島の間に完全に変化していない実質であってもよいです. このため、高度な腎盂腎炎選択藍でときcystochromoscopy通常の両方の時間で, と強度.
両側性腎盂腎炎で 腎間質組織上の広がりは、ネフロンの主細管不均一と影響を受けています. そして、生産endarteriitがあります, 血管の中膜および細動脈硬化症の過形成, これは腎臓のさらなる萎縮の理由の一つであります. 唯一の糸球体の最終段階で、開発ヒアリンまで影響を受けています. イソと長期的な利尿 - 疾患の形態学的変化の遅い成長は独特の説明します, 、その後gipostenuriey (遠位管状症候群) - 生活のため、比較的より有利な見通し. 複数のプロセスが進行します, より顕著な線維症および血管硬化症, 腎盂のしわにつながると腎臓を減らします (pielonefroticheskayaは腎臓を契約しました).
膀胱炎またはpielita - 疾患は、通常、尿路における急性炎症の数年後に検出されました. 基本的に腎盂腎炎、尿や血圧の調査で偶然発見された場合、または腎不全の兆候.
急性腎盂腎炎の期間で 尿の量を増加させます. その相対密度は1,005-1,012であります, 淡い色, 酸性反応. タンパク質及びヘイズの量が、白血球の数に応じて異なっていてもよいです. 通常再発タンパク質含有量が増加中, と尿が濁ります. 多くの場合、大量の沈殿物, 化膿しました.
薬の顕微鏡検査は、白血球を決定します, 別々に位置し、化膿しこりなど, 顕微鏡の視野全体をカバー. 数淡い白血球および白血球の移動ペレットは80〜100に到達することができます %. 多くの場合、好酸球顆粒球を同定しました. 顕微鏡的血尿があるかもしれません, 同時に、単離された浸出赤血球を発見. 腎盂の移行上皮細胞があります。, 着色されたフィブリンのスクラップ, 細菌.
病気乏しい尿沈渣の潜伏期間, 白血球数の正常またはわずかに上昇. そこに好酸性顆粒球, 分離された浸出赤血球, 腎臓上皮細胞, 各気筒. 時折、腎盂の移行上皮の細胞が存在します, 多くの場合、脂肪変性と空胞化の状態で. 病気のこの時期には非常に困難な診断です, そのためには、白血球の数を決定することをお勧めします, Kakovskogo-アディスによる尿中の赤血球シリンダ (毎日の尿中), Ambyurje (尿サンプル中の, ためvыdelivsheysya 3 尿の微小体積に基づいて、H、), Nechiporenko (で 1 尿のミリリットル).
また、使用され 潜在白血球尿を決定するための迅速な方法 (方法Gedholta). ペルオキシダーゼ反応における白血球の色の彼の想定変化に基づい. この方法の研究で 10 新鮮尿mlの濾紙を通過させ, それは色素の3滴を堆積させ、そこで. であれば 1 リットルの尿が含まれているより 10 白血球, 染料の適用部位は、濃い青色のスポットを表示されます. サンプルは、赤い斑点の出現のために陰性とされています, と疑問, とき青色スポット. この方法は簡単で、十分な信頼性があります. 答えは数分で得ることができます. 特に貴重な様々な保育所の子どもたちの日常点検の際に適用されたときに明示方法であり、 (飼い葉おけ, 幼稚園, 学校).
ときに一方的腎盂腎炎 腎盂と膀胱から得られた尿, 白血球の数をカウントし、結果を比較. 慢性糸球体腎炎の鑑別診断では忘れてはなりません, 慢性腎盂腎炎の特性上の白血球の数が多いと、赤血球がそれらの優位こと, 反対方向に白血球および赤血球の変化の慢性糸球体腎炎及び腎動脈硬化の割合.
慢性腎盂腎炎の重要な診断機能は、増加した白血球尿と合わせ、細菌であります. 量の細菌の存在, 超過 100000 で 1 尿のミリリットル, これは、抗生物質および他の化学療法剤への特異性と感度を決定する必要があります.
細菌尿の程度を決定するために、 比色を使用細菌学の方法に加えて、, その中で最も広く TTHを用いた試験 (trifeniltetrazoliyhlorida). この定量試験は、細菌について陽性であります 85 % ケース. 彼は潜在腎盂腎炎を明らかにし、治療の有効性を評価します.
同様に有益です 亜硝酸塩試験Grissa, スルファニル酸とanaftilaminaを添加することによって尿中の亜硝酸塩の決意に基づきます. 赤色に染色試薬の尿を加えた後、数秒で亜硝酸塩の存在下で、. 通常の尿中の亜硝酸塩が含まれていません. 正の亜硝酸塩試験は、観察されます 80 % 細菌の重症例との存在を示します 1 mlの尿以上 100000 mikrobnыhワイヤー.
適切なテストは両方とも外来で適用します, それは彼らの抵抗の細菌文化と決意をカウントすることは必ずしも可能ではない場合に.
細菌尿の程度を決定するために、最近の急速なメソッドの数を適用, その中で特別な注目に値します ディップ尿プレート, 特別な栄養培地で被覆されました. 寒天でコーティングされたプレートの一方の側に, 細菌のすべての種類を栽培します, 修正された寒天 - 他の, これは、グラム陰性菌および腸球菌を成長させます. 層流の方法は、インキュベーションの12〜16時間を必要とします. 彼らは技術的に、真の細菌収率陽性の結果を有する患者で簡単です 95 % ケース.
慢性腎盂腎炎の診断において非常に重要なのは、腎臓の機能的能力の程度の確立であります. 個別に各腎臓の浄化の決意, 例えば、内因性クレアチニン, それはあなたが設定することができます, 1- または両側性疾患, 各腎臓のバックアップ機能を識別. 腎血流量および糸球体ろ過の低下の慢性腎盂腎炎違反ではずっと後に発生します, ネフロンの機能障害の細管より, 特に、それらの遠位部.
そのため、慢性腎盂腎炎の患者の管状の機能不全のナトリウム、カリウムの損失を生じます, 高リン血症と低カルシウム血症.
慢性腎盂腎炎の診断のための調査の放射性核種およびX線撮影法を使用, ならびに腎生検.
