а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є 2022 – а§ѓа§є а§Ха•На§ѓа§Њ а§єа•И, а§≤а§Ха•На§Ја§£, ৮ড়৶ৌ৮, а§∞а•Ла§Ч а§Ха§Њ а§Й৙а§Ъа§Ња§∞ – а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є а§Ха§Њ а§Ц১а§∞а§Њ
а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є а§Ха•З а§ђа§Ња§∞а•З а§Ѓа•За§В а§Ѓа•Ба§Ца•На§ѓ ১৕а•На§ѓ
- а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є ৵ৌৃа§∞а§Є а§Ѓа•Ба§Ца•На§ѓ а§∞а•В৙ а§Єа•З а§Ьа§Ва§Ча§≤а•А а§Ьৌ৮৵а§∞а•Ла§В а§Єа•З ু৮а•Ба§Ја•На§ѓа•Ла§В а§Ѓа•За§В а§Ђа•Иа§≤১ৌ а§єа•Иа•§, а§Ьа•Иа§Єа•З а§Ха•Г৮а•Н১а§Ха•Ла§В а§Фа§∞ ৙а•На§∞а§Ња§За§Ѓа•За§Я. ুৌ৮৵-а§Єа•З-ুৌ৮৵ а§Єа§Ва§Ъа§∞а§£ ৶а•Н৵ৌа§∞а§Њ а§За§Єа§Ха§Њ ৶а•Н৵ড়১а•Аа§ѓа§Х ৵ড়১а§∞а§£ а§Єа•Аুড়১ а§єа•Иа•§.
- а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є а§Па§Х ৶а•Ба§∞а•На§≤а§≠ ৵ৌৃа§∞а§≤ а§Ьа•В৮а•Ла§Яа§ња§Х а§ђа•Аа§Ѓа§Ња§∞а•А а§єа•Иа•§, а§Ьа•Л а§єа•Л১ৌ а§єа•И, а§Ѓа•Ба§Ца•На§ѓ а§∞а•В৙ а§Єа•З, а§Ѓа§Іа•На§ѓ а§Фа§∞ ৙৴а•На§Ъа§ња§Ѓ а§Еа§Ђа•На§∞а•Аа§Ха§Њ а§Ха•З а§Єа•Б৶а•Ва§∞ а§За§≤а§Ња§Ха•Ла§В а§Ѓа•За§В, а§Йа§Ја•На§£а§Ха§Яа§ња§ђа§Ва§Іа•Аа§ѓ ৵а§∞а•Нৣৌ৵৮а•Ла§В а§Ха•З ৙ৌ৪ а§Єа•Н৕ড়১.
- а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є а§Ха§Њ а§Ха•Ла§И ৵ড়৴ড়ৣа•На§Я а§Й৙а§Ъа§Ња§∞ а§ѓа§Њ а§Яа•Аа§Ха§Њ ৮৺а•Аа§В а§єа•Иа•§, а§єа§Ња§≤а§Ња§Ва§Ха§њ, а§Ъа•За§Ъа§Х а§Ха•З а§Ца§ња§≤а§Ња§Ђ ৙а•Ва§∞а•Н৵ а§Яа•Аа§Ха§Ња§Ха§∞а§£ а§≠а•А а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є а§Ха•А а§Е১а•На§ѓа§Іа§ња§Х ৙а•На§∞а§≠ৌ৵а•А а§∞а•Ла§Х৕ৌু ৙а•На§∞৶ৌ৮ а§Ха§∞১ৌ а§єа•И.
а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є ৵ৌৃа§∞а§Є ৙а•Йа§Ха•Н৪৵ড়а§∞а§ња§°а•З ৙а§∞ড়৵ৌа§∞ а§Ѓа•За§В а§Ьа•А৮৪ а§Са§∞а•Н৕а•Л৙а•Йа§Ха•Н৪৵ৌৃа§∞а§Є а§Єа•З а§Єа§Ва§ђа§В৲ড়১ а§єа•Иа•§.
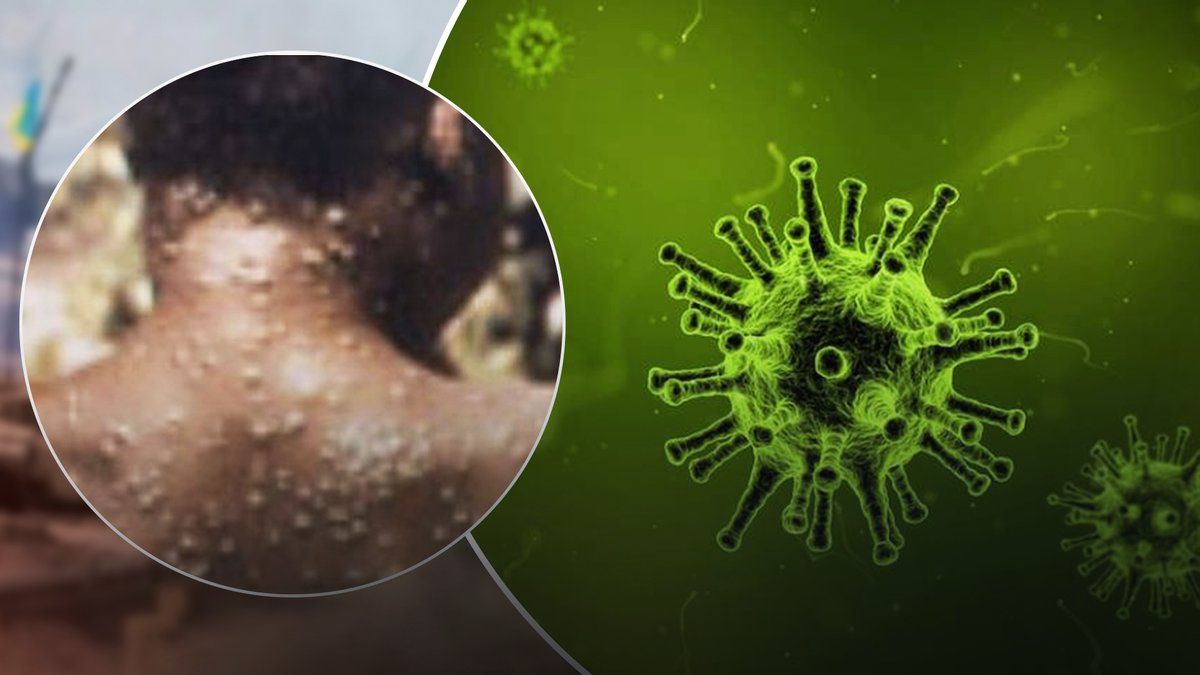
а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є а§Па§Х ৶а•Ба§∞а•На§≤а§≠ ৵ৌৃа§∞а§≤ а§Ьа•В৮а•Ла§Яа§ња§Х а§ђа•Аа§Ѓа§Ња§∞а•А а§єа•Иа•§ (ৃৌ৮а•А. а§∞а•Ла§Ч, а§Ьৌ৮৵а§∞а•Ла§В а§Єа•З ু৮а•Ба§Ја•На§ѓа•Ла§В а§Ха•Л ৙а•На§∞а•Зৣড়১), а§Ьড়৮а§Ха•З а§≤а§Ха•На§Ја§£ а§За§В৪ৌ৮а•Ла§В а§Ѓа•За§В а§Й৮৪а•З а§Ѓа§ња§≤১а•З-а§Ьа•Ба§≤১а•З а§єа•Иа§В, а§Ъа•За§Ъа§Х а§Ха•З а§∞а•Ла§Ча§ња§ѓа•Ла§В а§Ѓа•За§В а§Е১а•А১ а§Ѓа•За§В ৶а•За§Ца§Њ а§Ча§ѓа§Њ, а§єа§Ња§≤а§Ња§Ва§Ха§њ а§Ха§Ѓ а§Ча§Ва§≠а•Аа§∞. а§Ъа•За§Ъа§Х а§Ха•З а§Й৮а•На§Ѓа•Ва§≤৮ а§Ха•З ৐ৌ৶ 1980 ৵а§∞а•На§Ј а§Фа§∞ ৐ৌ৶ а§Ѓа•За§В а§Ъа•За§Ъа§Х а§Ха•З а§Ца§ња§≤а§Ња§Ђ а§Яа•Аа§Ха•Ла§В а§Ха•З а§Й৙ৃа•Ла§Ч а§Ха•А ৪ুৌ৙а•Н১ড়, а§Е৮а•На§ѓ а§Са§∞а•Н৕а•Л৙а•Йа§Ха•Н৪৵ৌৃа§∞а§Є а§Ха•З а§ђа•Аа§Ъ ুৌ৮৵ а§∞а•Ла§Ча§Ь৮а§Х১ৌ а§Ха•З а§Ѓа§Ња§Ѓа§≤а•З а§Ѓа•За§В а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є ৴а•Аа§∞а•На§Ј ৙а§∞ а§Жа§ѓа§Њ. а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є а§Ха•З а§Ѓа§Ња§Ѓа§≤а•З а§Еа§≠а•А а§≠а•А а§Еа§Ђа•На§∞а•Аа§Ха§Њ а§Ха•З а§Ха•Ба§Ы а§єа§ња§Єа•На§Єа•Ла§В а§Ѓа•За§В а§Ыа§ња§Я৙а•Ба§Я а§∞а•В৙ а§Єа•З а§єа•Л১а•З а§єа•Иа§В, а§Ьа§єа§Ња§Б а§Йа§Ја•На§£ а§Ха§Яа§ња§ђа§Ва§Іа•Аа§ѓ ৵а§∞а•Нৣৌ৵৮а•Ла§В а§Ха•А ৙а•На§∞৲ৌ৮১ৌ а§єа•Л১а•А а§єа•И.
а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є а§Ха§Њ ৙а•На§∞а§Ха•Л৙
ু৮а•Ба§Ја•На§ѓа•Ла§В а§Ѓа•За§В а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є а§Ха•А ৙৺а§Ъৌ৮ а§Єа§ђа§Єа•З ৙৺а§≤а•З а§Ѓа•За§В а§єа•Ба§И ৕а•А 1970 а§Ха§Ња§Ва§Ча•Л а§≤а•Ла§Х১ৌа§В১а•На§∞а§ња§Х а§Ча§£а§∞а§Ња§Ьа•На§ѓ а§Ѓа•За§В ৵а§∞а•На§Ј (а§Йа§Є а§Єа§Ѓа§ѓ а§Ьа§Ља•Иа§∞а•З а§Ха•З ৮ৌু а§Єа•З а§Ьৌ৮ৌ а§Ьৌ১ৌ ৕ৌ) а§Ха•На§Ја•З১а•На§∞ а§Ѓа•За§В а§Па§Х 9 ৵а§∞а•На§Ја•Аа§ѓ а§≤а§°а§Ља§Ха•З а§Ѓа•За§В, а§Ьа§єа§Ња§В а§Ъа•За§Ъа§Х а§Ха§Њ а§Й৮а•На§Ѓа•Ва§≤৮ а§Ха§ња§ѓа§Њ а§Ча§ѓа§Њ ৕ৌ 1968 ৵а§∞а•На§Ј. ১৐ а§Єа•З, а§Ха§Ња§Ва§Ча•Л а§ђа•З৪ড়৮ а§Фа§∞ ৙৴а•На§Ъа§ња§Ѓ а§Еа§Ђа•На§∞а•Аа§Ха§Њ а§Ха•З а§Йа§Ја•На§£а§Ха§Яа§ња§ђа§Ва§Іа•Аа§ѓ ৵а§∞а•Нৣৌ৵৮а•Ла§В а§Ха•З а§Ча•На§∞а§Ња§Ѓа•Аа§£ а§За§≤а§Ња§Ха•Ла§В а§Ѓа•За§В а§Ьа•Нৃৌ৶ৌ১а§∞ а§Ѓа§Ња§Ѓа§≤а•З ৪ৌু৮а•З а§Жа§П а§єа•Иа§Ва•§, ৵ড়৴а•За§Ј а§∞а•В৙ а§Єа•З а§Ха§Ња§Ва§Ча•Л а§≤а•Ла§Х১ৌа§В১а•На§∞а§ња§Х а§Ча§£а§∞а§Ња§Ьа•На§ѓ а§Ѓа•За§В, а§Ьа§єа§Ња§В а§∞а•Ла§Ч а§Ха•Л а§Єа•Н৕ৌ৮ড়а§Х ুৌ৮ৌ а§Ьৌ১ৌ а§єа•И. а§Ѓа•За§В 1996-1997 Gg. а§Ха§Ња§Ва§Ча•Л а§≤а•Ла§Х১ৌа§В১а•На§∞а§ња§Х а§Ча§£а§∞а§Ња§Ьа•На§ѓ ৮а•З а§ђа•Аа§Ѓа§Ња§∞а•А а§Ха•З а§Па§Х а§ђа§°а§Ља•З ৙а•На§∞а§Ха•Л৙ а§Ха§Њ а§Е৮а•Ба§≠৵ а§Ха§ња§ѓа§Њ а§єа•И.
а§Єа•Н৙а•На§∞а§ња§Ва§Ч 2003 а§Єа§Ва§ѓа•Ба§Ха•Н১ а§∞а§Ња§Ьа•На§ѓ а§Еа§Ѓа•За§∞а§ња§Ха§Њ а§Ха•З а§Ѓа§Іа•На§ѓ-৙৴а•На§Ъа§ња§Ѓа•А а§Ха•На§Ја•З১а•На§∞ а§Ѓа•За§В а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є а§Єа§Ва§Ха•На§∞а§Ѓа§£ а§Ха•З ৙а•Ба§Ја•На§Я а§Ѓа§Ња§Ѓа§≤а•З ৪ৌু৮а•З а§Жа§П. а§Еа§Ђа•На§∞а•Аа§Ха•А ু৺ৌ৶а•Н৵а•А৙ а§Ха•З а§ђа§Ња§єа§∞ а§За§Є а§ђа•Аа§Ѓа§Ња§∞а•А а§Ха§Њ а§ѓа§є ৙৺а§≤а§Њ а§∞ড়৙а•Ла§∞а•На§Я а§Ха§ња§ѓа§Њ а§Ча§ѓа§Њ а§Ѓа§Ња§Ѓа§≤а§Њ а§•а§Ња•§. а§ѓа§є ৙ৌৃৌ а§Ча§ѓа§Њ, а§Ха§њ а§Еа§Іа§ња§Ха§Ња§В৴ а§Ѓа§Ња§Ѓа§≤а•Ла§В а§Ѓа•За§В ৙ৌа§≤১а•В ৙а•На§∞а•Иа§∞а•А а§Ха•Б১а•Н১а•Ла§В а§Ха•З ৪ৌ৕ а§Єа§В৙а§∞а•На§Х ৕ৌ, а§Ьа•Л а§Ха•Г৮а•Н১а§Ха•Ла§В а§Єа•З а§Єа§Ва§Ха•На§∞ুড়১ а§єа•Л а§Ча§П а§єа•Иа§В, а§Еа§Ђа•На§∞а•Аа§Ха§Њ а§Єа•З а§Жৃৌ১ড়১.
৙৴а•На§Ъа§ња§Ѓа•А а§Фа§∞ а§Ѓа§Іа•На§ѓ а§Еа§Ђа•На§∞а•Аа§Ха§Њ а§Ха•З а§Ха§И ৶а•З৴а•Ла§В а§Ѓа•За§В а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є а§Ха•З а§Ыа§ња§Я৙а•Ба§Я а§Ѓа§Ња§Ѓа§≤а•З ৪ৌু৮а•З а§Жа§П а§єа•Иа§Ва•§, а§Фа§∞ а§Ьа•Иа§Єа•З-а§Ьа•Иа§Єа•З а§ђа•Аа§Ѓа§Ња§∞а•А а§Ха•З а§ђа§Ња§∞а•З а§Ѓа•За§В а§Ьа§Ња§Ча§∞а•Ва§Х১ৌ ৐৥৊১а•А а§єа•И, ৵а•Иа§Єа•З-৵а•Иа§Єа•З ৮ড়৶ৌ৮ а§Ха§ња§П а§Ча§П а§Ѓа§Ња§Ѓа§≤а•Ла§В а§Ха•А а§Єа§Ва§Ца•На§ѓа§Њ а§≠а•А ৐৥৊১а•А а§Ьৌ১а•А а§єа•И. а§Єа•З 1970 а§Ьа•А. а§Ѓа•За§В а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є а§Єа•З ুৌ৮৵ а§Єа§Ва§Ха•На§∞а§Ѓа§£ а§Ха•З а§Ѓа§Ња§Ѓа§≤а•З ৪ৌু৮а•З а§Жа§П а§єа•Иа§В 10 а§Еа§Ђа•На§∞а•Аа§Ха•А ৶а•З৴: а§Ха§Ња§Ва§Ча•Л а§≤а•Ла§Х১ৌа§В১а•На§∞а§ња§Х а§Ча§£а§∞а§Ња§Ьа•На§ѓ, а§Ха§Ња§Ва§Ча•Л а§Ча§£а§∞а§Ња§Ьа•На§ѓ, а§Ха•Иа§Ѓа§∞а•В৮, а§Ѓа§Іа•На§ѓ а§Еа§Ђа§Ља•На§∞а•Аа§Ха•А а§Ча§£а§§а§В১а•На§∞, ৮ৌа§За§Ьа•Аа§∞а§ња§ѓа§Њ, ৺ৌ৕а•А৶ৌа§В১ а§Ха§Њ а§Хড়৮ৌа§∞а§Њ, а§≤а§Ња§За§ђа•За§∞а§ња§ѓа§Њ, а§Єа•За§∞а§Њ а§≤а§ња§У৮, а§Ча•Иа§ђа•Й৮ а§Фа§∞ ৶а§Ха•На§Ја§ња§£ а§Єа•Вৰৌ৮. а§Ѓа•За§В 2017 а§Ьа•А. ৮ৌа§За§Ьа•Аа§∞а§ња§ѓа§Њ ৮а•З а§ђа•Аа§Ѓа§Ња§∞а•А а§Ха•З а§Еа§В১ড়ু а§Ьа•На§Юৌ১ ৙а•На§∞а§Ха•Л৙ а§Ха•А а§Ѓа•За§Ь৐ৌ৮а•А а§Ха•А, ৙৺а§≤а•А а§ђа§Ња§∞ 40 а§За§Є ৶а•З৴ а§Ѓа•За§В а§ѓа•Л а§Ѓа§Ња§Ѓа§≤а§Њ.
а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є а§Єа§Ва§Ъа§∞а§£
а§Єа•Ва§Ъа§Ха§Ња§Ва§Х а§Ха•З а§Ѓа§Ња§Ѓа§≤а•Ла§В а§Ѓа•За§В а§Єа§Ва§Ха•На§∞а§Ѓа§£ а§∞а§Ха•Н১ а§Ха•З а§Єа•Аа§Іа•З а§Єа§В৙а§∞а•На§Х а§Ха•З ৙а§∞а§ња§£а§Ња§Ѓа§Єа•Н৵а§∞а•В৙ а§єа•Л১ৌ а§єа•И, а§Ьа•И৵ড়а§Х ১а§∞а§≤ ৙৶ৌа§∞а•Н৕, ৪ৌ৕ а§єа•А а§Єа§Ва§Ха•На§∞ুড়১ а§Ьৌ৮৵а§∞а•Ла§В а§Ха•А ৙а•На§∞а§≠ৌ৵ড়১ ১а•Н৵а§Ъа§Њ а§ѓа§Њ ৴а•На§≤а•За§Ја•На§Ѓа§Њ а§Эа§ња§≤а•На§≤а•А. а§Еа§Ђа•На§∞а•Аа§Ха§Њ а§Ѓа•За§В, а§Єа§Ва§Ха•На§∞ুড়১ а§ђа§В৶а§∞а•Ла§В а§Ха•Л а§Єа§Ва§≠а§Ња§≤৮а•З а§Єа•З ুৌ৮৵ а§Єа§Ва§Ха•На§∞а§Ѓа§£ а§Ха§Њ ৶৪а•Н১ৌ৵а•За§Ьа•Аа§Ха§∞а§£ а§Ха§ња§ѓа§Њ а§Ча§ѓа§Њ а§єа•И, а§Ча•Иа§Ѓа•Н৐ড়ৃ৮ а§Ъа•Ва§єа•З а§Фа§∞ а§Ча§ња§≤а§єа§∞а•А, а§Ьа§ђа§Ха§њ а§Ха•Га§В১а§Х ৵ৌৃа§∞а§Є а§Ха•З а§Єа§Ва§≠ৌ৵ড়১ а§≠а§Ва§°а§Ња§∞ а§єа•Иа§В. а§Па§Х а§Єа§Ва§≠ৌ৵ড়১ а§Ьа•Ла§Ца§ња§Ѓ а§Ха§Ња§∞а§Х а§Йа§Ъড়১ а§Ча§∞а•На§Ѓа•А а§Й৙а§Ъа§Ња§∞ а§Ха•З ৐ড়৮ৌ а§Єа§Ва§Ха•На§∞ুড়১ а§Ьৌ৮৵а§∞а•Ла§В а§Ха§Њ а§Ѓа§Ња§Ва§Є а§Ца§Њ а§∞а§єа§Њ а§єа•Иа•§.
а§Ѓа§Ња§Іа•На§ѓа§Ѓа§ња§Х а§Єа§Ва§Ъа§∞а§£, а§ѓа§Њ ৵а•На§ѓа§Ха•Н১ড়-а§Єа•З-৵а•На§ѓа§Ха•Н১ড় а§Єа§Ва§Ъа§∞а§£, ৴а•Н৵৪৮ ৙৕ а§Єа•З а§Єа§Ва§Ха•На§∞ুড়১ а§Єа•На§∞ৌ৵ а§Ха•З ৮ড়а§Ха§Я а§Єа§В৙а§∞а•На§Х а§Ха•З ৙а§∞а§ња§£а§Ња§Ѓа§Єа•Н৵а§∞а•В৙ а§єа•Л১ৌ а§єа•И, а§Ха§ња§Єа•А а§Єа§Ва§Ха•На§∞ুড়১ ৵а•На§ѓа§Ха•Н১ড় а§ѓа§Њ ৵৪а•Н১а•Ба§Уа§В а§Ха•З ৪ৌ৕ ১а•Н৵а§Ъа§Њ а§Ха•З а§Шৌ৵, а§ђа•Аа§Ѓа§Ња§∞ ৵а•На§ѓа§Ха•Н১ড় а§Ха•З а§Шৌ৵а•Ла§В а§Єа•З ৶а•Вৣড়১ а§Ьа•И৵ড়а§Х ১а§∞а§≤ ৙৶ৌа§∞а•Н৕ а§ѓа§Њ а§Єа§Ња§Ѓа§Ча•На§∞а•А.
а§Єа§Ва§Ха•На§∞а§Ѓа§£ а§Ха§Њ а§Єа§Ва§Ъа§∞а§£ а§Ѓа•Ба§Ца•На§ѓ а§∞а•В৙ а§Єа•З а§≤а§Ва§ђа•З а§Єа§Ѓа§ѓ ১а§Х ৵а•На§ѓа§Ха•Н১ড়а§Ч১ а§Єа§В৙а§∞а•На§Х а§Ха•З ৪ৌ৕ ৺৵ৌа§И а§ђа•Ва§В৶а•Ла§В ৶а•Н৵ৌа§∞а§Њ а§єа•Л১ৌ а§єа•Иа•§, а§Ча§Ва§≠а•Аа§∞ а§ђа•Аа§Ѓа§Ња§∞а•А ৵ৌа§≤а•З ৵а•На§ѓа§Ха•Н১ড় а§Ха•З ৙а§∞ড়৵ৌа§∞ а§Ха•З ৪৶৪а•На§ѓа•Ла§В а§Ха•Л а§Єа§Ва§Ха•На§∞а§Ѓа§£ а§Ха•З а§Єа§ђа§Єа•З а§ђа§°а§Ља•З а§Ьа•Ла§Ца§ња§Ѓ а§Ѓа•За§В а§Ха•На§ѓа§Њ а§°а§Ња§≤১ৌ а§єа•И. а§Єа§Ва§Ха•На§∞а§Ѓа§£ а§З৮а•Ла§Ха•На§ѓа•Ва§≤а•З৴৮ а§ѓа§Њ ৙а•На§≤а•За§Єа•За§Ва§Яа§Њ а§Ха•З а§Ѓа§Ња§Іа•На§ѓа§Ѓ а§Єа•З а§≠а•А а§єа•Л а§Єа§Х১ৌ а§єа•Иа•§ (а§Ь৮а•На§Ѓа§Ьৌ১ а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є). а§Жа§Ь ১а§Х, а§За§Єа§Ха§Њ а§Ха•Ла§И а§Єа§ђа•В১ ৮৺а•Аа§В а§єа•И, ুৌ৮৵-а§Єа•З-ুৌ৮৵ а§Єа§Ва§Ъа§∞а§£ а§Еа§Ха•За§≤а•З ুৌ৮৵ а§Ж৐ৌ৶а•А а§Ѓа•За§В а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є а§Ха•З а§Єа§Ва§Ха•На§∞а§Ѓа§£ а§Ха•Л ৐৮ৌа§П а§∞а§Ц৮а•З а§Ха•З а§≤а§ња§П ৙а§∞а•Нৃৌ৙а•Н১ а§єа•И.
৙а•На§∞а•Иа§∞а•А а§Ха•Б১а•Н১а•Ла§В а§Фа§∞ ু৮а•Ба§Ја•На§ѓа•Ла§В а§Ѓа•За§В а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є а§Ѓа•Йа§°а§≤ а§Ха§Њ а§Й৙ৃа•Ла§Ч а§Ха§∞১а•З а§єа•Ба§П а§єа§Ња§≤ а§Ха•З а§Ьৌ৮৵а§∞а•Ла§В а§Ха•З а§Еа§Іа•Нৃৃ৮ ৮а•З ৵ৌৃа§∞а§Є а§Ха•З ৶а•Л а§Еа§≤а§Ч-а§Еа§≤а§Ч а§Ѓа•Л৮а•Ла§Ђа§ња§≤а•За§Яа§ња§Х а§Єа§Ѓа•Ва§єа•Ла§В а§Ха•А ৙৺а§Ъৌ৮ а§Ха•А а§єа•И - а§Ха§Ња§Ва§Ча•Л а§ђа•З৪ড়৮ а§Фа§∞ ৙৴а•На§Ъа§ња§Ѓ а§Еа§Ђа•На§∞а•Аа§Ха§Њ, а§Йа§Єа•А а§Єа§Ѓа§ѓ а§ѓа§є а§Єа•Н৕ৌ৙ড়১ а§єа•Л а§Ьৌ১ৌ а§єа•И, а§Ха§њ ৙৺а§≤а§Њ а§Єа§Ѓа•Ва§є а§Еа§Іа§ња§Х а§µа§ња§Ја§Ња§£а•Ба§Ь৮ড়১ а§єа•И.
а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є а§Ха•З а§≤а§Ха•На§Ја§£ а§Фа§∞ а§≤а§Ха•На§Ја§£
а§Й৶а•На§≠৵৮ (а§Єа§Ва§Ха•На§∞а§Ѓа§£ а§Єа•З а§≤а§Ха•На§Ја§£а•Ла§В а§Ха•А ৴а•Ба§∞а•Ба§Ж১ ১а§Х а§Ха•А ৪ুৃৌ৵৲ড়) а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є а§Жু১а•Ма§∞ ৙а§∞ а§єа•Л১ৌ а§єа•И 6 а§Ха•Л 16 ৶ড়৮а•Ла§В, а§≤а•За§Хড়৮ а§Єа•З а§∞а•За§Ва§Ь а§Ѓа•За§В а§≠ড়৮а•Н৮ а§єа•Л а§Єа§Х১а•З а§єа•Иа§В 5 а§Ха•Л 21 ৶ড়৮.
а§Єа§Ва§Ха•На§∞а§Ѓа§£ а§Ха•Л ৶а•Л а§Е৵৲ড়ৃа•Ла§В а§Ѓа•За§В ৵ড়а§≠а§Ња§Ьড়১ а§Ха§ња§ѓа§Њ а§Ьа§Њ а§Єа§Х১ৌ а§єа•И:
- а§Жа§Ха•На§∞а§Ѓа§£ а§Ха•А а§Е৵৲ড় (0-5 ৶ড়৮а•Ла§В), а§Ьа•Л а§ђа•Ба§Ца§Ња§∞ а§Ха•А ৵ড়৴а•Зৣ১ৌ а§єа•И, а§Ча§Ва§≠а•Аа§∞ а§Єа§ња§∞ ৶а§∞а•Н৶, а§≤а§ња§Ѓа•На§Ђа•Иа§°а•З৮а•Л৙а•И৕а•А (hyperadenosis), ৙а•А৆ а§Ѓа•За§В ৶а§∞а•Н৶, а§Ѓа§Ња§Ва§Єа§≤১ৌ а§Ѓа•За§В ৙а•Аа§°а§Ља§Њ (а§Ѓа§Ња§Ва§Єа§≤১ৌ а§Ѓа•За§В ৙а•Аа§°а§Ља§Њ) а§Фа§∞ а§Ча§Ва§≠а•Аа§∞ а§Еа§Єа•Н৕ড়а§≠а§Ва§Ч (৶а•Ба§∞а•На§ђа§≤১ৌ);
- ১а•Н৵а§Ъа§Њ а§≤а§Ња§≤ а§Ъа§Х১а•Н১а•З а§Е৵৲ড় (а§Ха•З а§Ѓа§Ња§Іа•На§ѓа§Ѓ а§Єа•З 1-3 а§ђа•Ба§Ца§Ња§∞ а§Ха•А ৴а•Ба§∞а•Ба§Ж১ а§Ха•З а§Ха•Ба§Ы ৶ড়৮ ৐ৌ৶), а§Ьа§ђ а§Ъа§Х১а•Н১а•З а§Ха•З ৵ড়а§≠ড়৮а•Н৮ а§Ъа§∞а§£ ৶ড়а§Ца§Ња§И ৶а•З১а•З а§єа•Иа§В, а§Ьа•Л а§Еа§Ха•На§Єа§∞ ৙৺а§≤а•З а§Ъа•За§єа§∞а•З ৙а§∞ ৶ড়а§Ца§Ња§И ৶а•З১а•З а§єа•Иа§В а§Фа§∞ а§Ђа§ња§∞ ৴а§∞а•Аа§∞ а§Ха•З а§Е৮а•На§ѓ а§єа§ња§Єа•На§Єа•Ла§В а§Ѓа•За§В а§Ђа•Иа§≤ а§Ьৌ১а•З а§єа•Иа§В. а§Ьа•Нৃৌ৶ৌ১а§∞ ৵а•З а§Ъа•За§єа§∞а•З ৙а§∞ ৶ড়а§Ца§Ња§И ৶а•З১а•З а§єа•Иа§Ва•§ (а§Ѓа•За§В 95% а§Ѓа§Ња§Ѓа§≤а•Ла§В), ৪ৌ৕ а§єа•А ৺৕а•За§≤а§ња§ѓа•Ла§В а§Фа§∞ ১а§≤৵а•Ла§В ৙а§∞ ( а§Ѓа•За§В 75% а§Ѓа§Ња§Ѓа§≤а•Ла§В). а§Ъа§Х১а•Н১а•З ৵ড়а§Ха§Ња§Є а§Ха•З а§Ха§И а§Ъа§∞а§£а•Ла§В а§Єа•З а§Ча•Ба§Ьа§∞১а•З а§єа•Иа§В - а§Ѓа•Иа§Ха•Ба§≤а•Л৙ৌ৙а•Ба§≤а•На§Є а§Єа•З (а§Ђа•На§≤а•Иа§Я а§Жа§Іа§Ња§∞ড়১ ১а•Н৵а§Ъа§Њ а§Ха•З а§Шৌ৵) ৙а•Ба§Яа§ња§Ха§Ња§Уа§В а§Ха•З а§≤а§ња§П (а§Ыа•Ла§Яа•З ৶а•На§∞৵ а§Єа•З а§≠а§∞а•З а§Ђа§Ђа•Ла§≤а•З) а§Фа§∞ pustules, а§Ьа•Л а§Ха•З а§ђа§Ња§∞а•З а§Ѓа•За§В а§єа•Иа§В 10 ৶ড়৮ а§Ха•На§∞а§Єа•На§Яа•На§Є а§Єа•З ৥а§Ха•З а§єа•Ба§П а§єа•Иа§В. а§Ха•На§∞а§Єа•На§Я ৙а•Ва§∞а•А ১а§∞а§є а§Єа•З а§Ча§Ња§ѓа§ђ а§єа•Л৮а•З а§Ѓа•За§В ১а•А৮ ৪৙а•Н১ৌ৺ ১а§Х а§Ха§Њ а§Єа§Ѓа§ѓ а§≤а§Ч а§Єа§Х১ৌ а§єа•Иа•§.
১а•Н৵а§Ъа§Њ а§Ха•З а§Шৌ৵а•Ла§В а§Ха•А а§Єа§Ва§Ца•На§ѓа§Њ а§Ха•Ба§Ы а§Єа•З а§Ха§И а§єа§Ьа§Ња§∞ ১а§Х а§≠ড়৮а•Н৮ а§єа•Л১а•А а§єа•Иа•§. ৵а•З а§Ѓа•Ма§Ца§ња§Х а§Ча•Ба§єа§Њ а§Ха•З ৴а•На§≤а•За§Ја•На§Ѓ а§Эа§ња§≤а•На§≤а•А а§Ха•А а§Эа§ња§≤а•На§≤а§ња§ѓа•Ла§В ৙а§∞ ৶ড়а§Ца§Ња§И ৶а•З১а•З а§єа•Иа§В (а§Ѓа•За§В 70% а§Ѓа§Ња§Ѓа§≤а•Ла§В), а§Ча•Б৙а•Н১ৌа§Ва§Ч (30%), ৪ৌ৕ а§єа•А conjunctiva . ৙а§∞ (৪৶а•А) (20%) а§Фа§∞ а§Ха•Йа§∞а•Н৮ড়ৃৌ (৮а•З১а•На§∞а§Ча•Ла§≤а§Х).
а§Ха•Ба§Ы а§∞а•Ла§Ча§ња§ѓа•Ла§В а§Ѓа•За§В ৶ৌ৮а•З а§Ха•З ৙а•На§∞а§Ха§Я а§єа•Л৮а•З а§Єа•З ৙৺а§≤а•З а§Ча§Ва§≠а•Аа§∞ а§≤а§ња§Ѓа•На§Ђа•Иа§°а•З৮а•Л৙а•И৕а•А ৵ড়а§Х৪ড়১ а§єа•Л а§Ьৌ১а•А а§єа•Иа•§ (hyperadenosis), а§Ьа•Л а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є а§Ха•Л а§Е৮а•На§ѓ ৪ুৌ৮ а§ђа•Аа§Ѓа§Ња§∞а§ња§ѓа•Ла§В а§Єа•З а§Еа§≤а§Ч а§Ха§∞১ৌ а§єа•И.
а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є а§Жু১а•Ма§∞ ৙а§∞ а§Па§Х а§Ж১а•На§Ѓ-а§Єа•Аুড়১ а§ђа•Аа§Ѓа§Ња§∞а•А а§єа•Иа•§, а§Ьа§ња§Єа§Ха•З а§≤а§Ха•На§Ја§£ ৐৮а•З а§∞৺১а•З а§єа•Иа§В 14 а§Ха•Л 21 ৶ড়৮. а§Ча§Ва§≠а•Аа§∞ а§Ѓа§Ња§Ѓа§≤а•З а§ђа§Ъа•На§Ъа•Ла§В а§Ѓа•За§В а§Єа§ђа§Єа•З а§Жа§Ѓ а§єа•Иа§В а§Фа§∞ ৵ৌৃа§∞а§Є а§Ха•З а§Єа§В৙а§∞а•На§Х а§Ха•А а§°а§ња§Ча•На§∞а•А а§Єа•З а§Єа§Ва§ђа§В৲ড়১ а§єа•Иа§Ва•§, а§∞а•Ла§Ча•А а§Ха•А а§Єа•Н৵ৌ৪а•Н৕а•На§ѓ а§Єа•Н৕ড়১ড় а§Фа§∞ а§Ьа§Яа§ња§≤১ৌа§Уа§В а§Ха•А а§Ча§Ва§≠а•Аа§∞১ৌ.
а§≤а•Ла§Ч, ৵৮ а§Ха•На§Ја•З১а•На§∞а•Ла§В а§Ѓа•За§В а§ѓа§Њ а§Йа§Єа§Ха•З ৮ড়а§Ха§Я а§∞৺৮ৌ, а§Єа§Ва§Ха•На§∞ুড়১ а§Ьৌ৮৵а§∞а•Ла§В ৶а•Н৵ৌа§∞а§Њ а§Е৙а•На§∞১а•На§ѓа§Ха•На§Ј а§ѓа§Њ а§Ха§Ѓа§Ьа•Ла§∞ а§∞а•В৙ а§Єа•З ৙а•На§∞а§≠ৌ৵ড়১ а§єа•Л а§Єа§Х১ৌ а§єа•И, а§Ьа•Л а§Й৙৮а•И৶ৌ৮ড়а§Х вАЛвАЛа§Ха•З ৵ড়а§Ха§Ња§Є а§Ха•Л а§Ь৮а•На§Ѓ ৶а•З а§Єа§Х১ৌ а§єа•И (а§Єа•Н৙а§∞а•Н৴а•Л৮а•На§Ѓа•Ба§Ц) а§Єа§Ва§Ха•На§∞а§Ѓа§£.
а§Ѓа§єа§Ња§Ѓа§Ња§∞а•А а§Ха•З а§Жа§Іа§Ња§∞ ৙а§∞ а§Ѓа•Г১а•На§ѓа•Б ৶а§∞ ৵а•Нৃৌ৙а§Х а§∞а•В৙ а§Єа•З а§≠ড়৮а•Н৮ а§єа•Л১а•А а§єа•И, а§≤а•За§Хড়৮ ৙а•На§∞а§≤а•За§Цড়১ а§Ѓа§Ња§Ѓа§≤а•Ла§В а§Ѓа•За§В а§Єа•З а§Ха§Ѓ ৕ৌ 10%. а§Єа§ђа§Єа•З а§Ьа•Нৃৌ৶ৌ а§Ѓа•М১а•За§В а§Ыа•Ла§Яа•З а§ђа§Ъа•На§Ъа•Ла§В а§Ѓа•За§В а§єа•Л১а•А а§єа•Иа§В. а§Жа§Ѓ ১а•Ма§∞ ৙а§∞, а§Ха§Ѓ а§Йа§Ѓа•На§∞ а§Ха•З а§Єа§Ѓа•Ва§є а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є а§∞а•Ла§Ч а§Ха•З ৙а•На§∞১ড় а§Еа§Іа§ња§Х а§Єа§В৵а•З৶৮৴а•Аа§≤ а§єа•Л а§Єа§Х১а•З а§єа•Иа§В.
а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є ৮ড়৶ৌ৮
৮а•И৶ৌ৮ড়а§Х вАЛвАЛ৵ড়а§≠а•З৶а§Х ৮ড়৶ৌ৮ а§Ѓа•За§В, а§Е৮а•На§ѓ а§∞а•Ла§Ча•Ла§В а§Ха•А а§Єа§Ва§≠ৌ৵৮ৌ ৙а§∞ ৵ড়а§Ъа§Ња§∞ а§Ха§ња§ѓа§Њ а§Ьৌ৮ৌ а§Ъа§Ња§єа§ња§П, а§Ъа§Х১а•Н১а•З а§Ха•З ৪ৌ৕, а§Ьа•Иа§Єа•З а§Ъа•За§Ъа§Х (ৃ৶а•Нৃ৙ড়, а§Ха§њ а§∞а•Ла§Ч ৙а•Ва§∞а•А ১а§∞а§є а§Єа•З ৪ুৌ৙а•Н১ а§єа•Л а§Ча§ѓа§Њ а§єа•И), vetryanaya а§Єа§Ха•На§Ја§Ѓ, а§Ха•Ла§∞, а§Ьа•Аа§µа§Ња§£а•Б ১а•Н৵а§Ъа§Њ а§Єа§Ва§Ха•На§∞а§Ѓа§£, а§Ца•Ба§Ьа§≤а•А, а§Й৙৶а§В৴ а§Фа§∞ ৶৵ৌ а§Па§≤а§∞а•На§Ьа•А. а§∞а•Ла§Ч а§Ха•З prodromal а§Ъа§∞а§£ а§Ѓа•За§В а§≤а§ња§Ѓа•На§Ђа•Иа§°а•З৮а•Л৙а•И৕а•А а§Па§Х ৮а•И৶ৌ৮ড়а§Х вАЛвАЛвАЛвАЛа§Єа§Ва§Ха•З১ а§Ха•З а§∞а•В৙ а§Ѓа•За§В а§Ха§Ња§Ѓ а§Ха§∞ а§Єа§Х১а•А а§єа•И, а§Ъа•За§Ъа§Х а§Єа•З а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є а§Ха•Л а§Еа§≤а§Ч а§Ха§∞৮ৌ.
а§Еа§В১ড়ু ৮ড়৶ৌ৮ а§Ха•З৵а§≤ ৵ড়৴ড়ৣа•На§Я а§Єа§Ва§Єа•Н৕ৌ৮а•Ла§В а§Ѓа•За§В ৙а•На§∞а§ѓа•Ла§Ч৴ৌа§≤а§Њ ৮ড়৶ৌ৮ а§Ха•З ৙а§∞а§ња§£а§Ња§Ѓа•Ла§В а§Ха•З а§Жа§Іа§Ња§∞ ৙а§∞ а§Ха§ња§ѓа§Њ а§Ьа§Њ а§Єа§Х১ৌ а§єа•Иа•§, а§Ьа§єа§Ња§В а§За§Єа§Ха•З а§≤а§ња§П ৵ৌৃа§∞а§Є а§Ха§Њ ৙১ৌ а§≤а§Чৌ৮а•З а§Ха•З а§≤а§ња§П а§Ха§И ৵ড়৴ড়ৣа•На§Я ৙а§∞а•Аа§Ха•На§Ја§£а•Ла§В а§Ха•З ৙а•На§∞৶а§∞а•Н৴৮ а§Ха•А а§Ж৵৴а•На§ѓа§Х১ৌ а§єа•Л১а•А а§єа•И. ৃ৶ড় а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є а§Ха§Њ а§Єа§В৶а•За§є а§єа•И, ১а•Л а§Єа•Н৵ৌ৪а•Н৕а•На§ѓ ৶а•За§Ца§≠а§Ња§≤ а§Ха§∞а•На§Ѓа§ња§ѓа•Ла§В а§Ха•Л а§∞а•Ла§Ча•А а§Ха§Њ ৆а•Аа§Х а§Єа•З ৮ুа•В৮ৌ а§≤а•З৮ৌ а§Ъа§Ња§єа§ња§П (а§Єа•За§Ѓа•А. ৮а•Аа§Ъа•З) а§Фа§∞, а§Йа§Ъড়১ ৴а§∞а•Н১а•Ла§В а§Ха§Њ а§Єа§Ѓа•Нুৌ৮, ৙а•На§∞а§ѓа•Ла§Ч৴ৌа§≤а§Њ а§Ѓа•За§В ৙а§∞ড়৵৺৮ а§Ха•З ৮ুа•В৮а•З, ৮ড়৶ৌ৮ а§Ха§∞৮а•З а§Ѓа•За§В а§Єа§Ха•На§Ја§Ѓ.
৴а§∞а•Аа§∞ а§Ха•З ৙а•На§∞а§≠ৌ৵ড়১ а§Ха•На§Ја•З১а•На§∞а•Ла§В а§Ха•З ৮ুа•В৮а•З а§≤а•З৮ৌ а§Єа§ђа§Єа•З а§Еа§Ъа•На§Ыа§Њ а§єа•И - а§Па§Ха•На§Єа§ѓа•Ва§°а•За§Я а§ѓа§Њ а§Ха•На§∞а§Єа•На§Я а§Ха•З а§Єа•На§Ѓа•Аа§ѓа§∞. а§Й৮а•На§єа•За§В а§Єа•Ва§Ца§Њ а§∞а§Ца§Њ а§Ьৌ৮ৌ а§Ъа§Ња§єа§ња§П, а§ђа§Ња§Ба§Э а§Яа•За§Єа•На§Я а§Яа•На§ѓа•Ва§ђ (а§Фа§∞ ৵ৌৃа§∞а§≤ а§Єа§Ња§Ѓа§Ча•На§∞а•А а§Ха•З ৙а§∞ড়৵৺৮ а§Ха•З а§≤а§ња§П а§Па§Х ৵ড়৴а•За§Ј ৵ৌ১ৌ৵а§∞а§£ а§Ѓа•За§В ৮৺а•Аа§В), а§Ђа•На§∞а§ња§Ь а§Ѓа•За§В а§∞а§Ц ৶ড়ৃৌ. а§∞а§Ха•Н১ а§ѓа§Њ а§Єа•Аа§∞а§Ѓ а§Ха•З ৮ুа•В৮а•Ла§В а§Ха§Њ а§Й৙ৃа•Ла§Ч а§Ха§ња§ѓа§Њ а§Ьа§Њ а§Єа§Х১ৌ а§єа•И, а§єа§Ња§≤а§Ња§Ва§Ха§њ, а§Й৮а§Ха§Њ ৵ড়৴а•На§≤а•За§Ја§£ а§Еа§Ха•На§Єа§∞ ৵ড়а§∞а•За§Ѓа§ња§ѓа§Њ а§Ха•А а§Ха§Ѓ а§Е৵৲ড় а§Фа§∞ ৮ুа•В৮а•З а§Ха•З а§Й৙-а§За§Ја•На§Я১ু а§Єа§Ѓа§ѓ а§Ха•З а§Ха§Ња§∞а§£ а§Па§Х ৮ড়৴а•На§Ъড়১ ৮ড়ৣа•На§Ха§∞а•На§Ј ৙а•На§∞৶ৌ৮ ৮৺а•Аа§В а§Ха§∞১ৌ а§єа•Иа•§.
৙а§∞а§ња§£а§Ња§Ѓ а§Ха•А ৵а•На§ѓа§Ња§Ца•На§ѓа§Њ а§Ха•З а§≤а§ња§П, а§ѓа§є а§ђа§єа•Б১ ু৺১а•Н৵৙а•Ва§∞а•На§£ а§єа•И, ৮ুа•В৮ৌ а§Ха•З ৪ৌ৕ а§∞а•Ла§Ча•А а§Ха•З а§ђа§Ња§∞а•З а§Ѓа•За§В а§Ьৌ৮а§Ха§Ња§∞а•А ৙а•На§∞৶ৌ৮ а§Ха•А а§Ьа§Ња§П, ৴ৌুড়а§≤:
- а§Фа§∞) а§Е৮а•Бুৌ৮ড়১ ৶ড়৮ৌа§Ва§Х, а§Ьа§ђ ১ৌ৙ুৌ৮ ৐৥৊ৌ;
- а§ђа•А) ৶ৌ৮а•З а§Ха•А ৴а•Ба§∞а•Ба§Ж১ а§Ха•А ১ৌа§∞а•Аа§Ц;
- а§Єа•А) ৮ুа•В৮ৌ ১ড়৕ড়;
- а§Ш) а§∞а•Ла§Ч а§Ха§Њ ৵а§∞а•Н১ুৌ৮ а§Ъа§∞а§£ (৶ৌ৮а•З ৵ড়а§Ха§Ња§Є а§Ъа§∞а§£);
- (а§И)) а§∞а•Ла§Ча•А а§Ха•А а§Жа§ѓа•Б.
а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є – а§Й৙а§Ъа§Ња§∞ а§Фа§∞ а§Яа•Аа§Ха§Ња§Ха§∞а§£
а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є а§Ха•З а§≤а§ња§П а§Ха•Ла§И ৵ড়৴ড়ৣа•На§Я а§Й৙а§Ъа§Ња§∞ а§ѓа§Њ а§Яа•Аа§Ха•З ৮৺а•Аа§В а§єа•Иа§В, а§єа§Ња§≤а§Ња§Ба§Ха§њ, а§∞а•Ла§Ч а§Ха§Њ ৙а•На§∞а§Ха•Л৙ ৙а•На§∞а§ђа§В৲৮а•Аа§ѓ а§єа•И. а§Ъа•За§Ъа§Х а§Ха§Њ а§Яа•Аа§Ха§Ња§Ха§∞а§£ а§Е১а•А১ а§Ѓа•За§В а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є а§Ха•Л а§∞а•Ла§Х৮а•З а§Ѓа•За§В ৙а•На§∞а§≠ৌ৵а•А а§∞а§єа§Њ а§єа•Иа•§ 85%, а§єа§Ња§≤а§Ња§Ба§Ха§њ, ৶а•Б৮ড়ৃৌ а§≠а§∞ а§Ѓа•За§В а§Ъа•За§Ъа§Х а§Ха•З а§Й৮а•На§Ѓа•Ва§≤৮ а§Ха•З ৪ৌ৕, а§ѓа§є а§Яа•Аа§Ха§Њ а§Еа§ђ ৪ৌুৌ৮а•На§ѓ а§Ж৐ৌ৶а•А а§Ха•З а§≤а§ња§П а§Й৙а§≤а§ђа•На§І ৮৺а•Аа§В а§єа•И. а§ђа§єа§∞а§єа§Ња§≤, а§Ъа•За§Ъа§Х а§Ха•З а§Яа•Аа§Ха§Ња§Ха§∞а§£ а§Ха§Њ а§З১ড়৺ৌ৪ а§∞а•Ла§Ч а§Ха•З а§Ха§Ѓ а§Ча§Ва§≠а•Аа§∞ ৙ৌ৆а•На§ѓа§Ха•На§∞а§Ѓ а§Ѓа•За§В а§ѓа•Ла§Ч৶ৌ৮ а§Ха§∞ а§Єа§Х১ৌ а§єа•И.
а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є ৵ৌৃа§∞а§Є а§Ха•З ৙а•На§∞а§Ња§Ха•Г১ড়а§Х ৵ৌ৺а§Х
а§Еа§Ђа•На§∞а•Аа§Ха§Њ а§Ѓа•За§В а§Ха§И а§Ьৌ৮৵а§∞а•Ла§В а§Ха•А ৙а•На§∞а§Ьৌ১ড়ৃа•Ла§В а§Ѓа•За§В ৙ৌৃৌ а§Ча§ѓа§Њ а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є а§Єа§Ва§Ха•На§∞а§Ѓа§£, а§Ьа•Иа§Єа•З а§Іа§Ња§∞а•А৶ৌа§∞ а§Ча§ња§≤а§єа§∞а•А, ৙а•За§°а§Љ а§Ча§ња§≤а§єа§∞а•А, а§Ча•Иа§Ѓа•Н৐ড়ৃ৮ а§Ъа•Ва§єа•З, а§Іа§Ња§∞а•А৶ৌа§∞ а§Ъа•Ва§єа•З, а§Єа•За§≤а•З৵ড়৮ড়ৃৌ а§Фа§∞ ৙а•На§∞а§Ња§За§Ѓа•За§Я. ৵ৌৃа§∞а§Є а§Ха§Њ ৙а•На§∞а§Ња§Ха•Г১ড়а§Х а§З১ড়৺ৌ৪ а§Еа§Єа•Н৙ৣа•На§Я а§єа•И, а§Фа§∞ а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є ৵ৌৃа§∞а§Є а§Ха•З а§Єа§Яа•Аа§Х а§≠а§Ва§°а§Ња§∞ а§Фа§∞ ৙а•На§∞а§Ха•Г১ড় а§Ѓа•За§В а§За§Єа§Ха•З а§∞а§Ца§∞а§Цৌ৵ ১а§В১а•На§∞ а§Ха•Л ৮ড়а§∞а•На§Іа§Ња§∞ড়১ а§Ха§∞৮а•З а§Ха•З а§≤а§ња§П а§Фа§∞ а§Еа§Іа§ња§Х ৴а•Ла§І а§Ха•А а§Ж৵৴а•На§ѓа§Х১ৌ а§єа•Иа•§.
а§ѓа§є ুৌ৮ৌ а§Ьৌ১ৌ а§єа•И, а§Ха§њ а§Еа§Ѓа•За§∞а§ња§Ха§Њ а§Ѓа•За§В ৵ৌৃа§∞а§Є а§Еа§Ђа•На§∞а•Аа§Ха•А а§Ьৌ৮৵а§∞а•Ла§В а§Єа•З а§Ха•Ба§Ы а§Єа§В৵а•З৶৮৴а•Аа§≤ а§Ча•Иа§∞-а§Еа§Ђа•На§∞а•Аа§Ха•А а§Ьৌ৮৵а§∞а•Ла§В а§Ха•А ৙а•На§∞а§Ьৌ১ড়ৃа•Ла§В а§Ѓа•За§В ৙а•На§∞а•Зৣড়১ а§Ха§ња§ѓа§Њ а§Ча§ѓа§Њ а§єа•И (а§Па§Х ৙а•На§∞а•За§ѓа§∞а•А а§Ха•Б১а•Н১а•З а§Ха•А ১а§∞а§є) а§Жа§Ѓ а§Ха•На§Ја•З১а•На§∞ а§Ѓа•За§В а§З৮ а§Ьৌ৮৵а§∞а•Ла§В а§Ха•З ৮ড়৵ৌ৪ а§Ха•З ৙а§∞а§ња§£а§Ња§Ѓа§Єа•Н৵а§∞а•В৙.
а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є а§Ха•А а§∞а•Ла§Х৕ৌু
ু৮а•Ба§Ја•На§ѓа•Ла§В а§Ѓа•За§В а§Єа§Ва§Ха•На§∞а§Ѓа§£ а§Ха•З а§Ьа•Ла§Ца§ња§Ѓ а§Ха•Л а§Ха§Ѓ а§Ха§∞৮ৌ
а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є а§Ха•З ৙а•На§∞а§Ха•Л৙ а§Ха•З ৶а•Ма§∞ৌ৮, а§Е৮а•На§ѓ а§∞а•Ла§Ча§ња§ѓа•Ла§В а§Ха•З ৪ৌ৕ ৮ড়а§Ха§Я а§Єа§В৙а§∞а•На§Х а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є ৵ৌৃа§∞а§Є а§Єа•З а§Єа§Ва§Ха•На§∞а§Ѓа§£ а§Ха•З а§≤а§ња§П а§Єа§ђа§Єа•З ু৺১а•Н৵৙а•Ва§∞а•На§£ а§Ьа•Ла§Ца§ња§Ѓ а§Ха§Ња§∞а§Х а§єа•И. ৵ড়৴ড়ৣа•На§Я а§Й৙а§Ъа§Ња§∞ а§Фа§∞ а§Яа•Аа§Ха•Ла§В а§Ха•З а§Еа§≠ৌ৵ а§Ѓа•За§В, ুৌ৮৵ а§Єа§Ва§Ха•На§∞а§Ѓа§£ а§Ха•Л а§Ха§Ѓ а§Ха§∞৮а•З а§Ха§Њ а§Па§Хুৌ১а•На§∞ ১а§∞а•Аа§Ха§Њ а§Ьа•Ла§Ца§ња§Ѓ а§Ха§Ња§∞а§Ха•Ла§В а§Ха•З а§ђа§Ња§∞а•З а§Ѓа•За§В а§Ьа§Ња§Ча§∞а•Ва§Х১ৌ ৐৥৊ৌ৮ৌ а§Фа§∞ а§≤а•Ла§Ча•Ла§В а§Ха•Л а§Й৙ৌৃа•Ла§В а§Ха•З а§ђа§Ња§∞а•З а§Ѓа•За§В ৴ড়а§Ха•Нৣড়১ а§Ха§∞৮ৌ а§єа•Иа•§, а§Ьа§ња§Єа•З ৵ৌৃа§∞а§Є а§Ха•З а§Єа§В৙а§∞а•На§Х а§Ха•Л а§Єа•Аুড়১ а§Ха§∞৮а•З а§Ха•З а§≤а§ња§П а§≤а§ња§ѓа§Њ а§Ьа§Њ а§Єа§Х১ৌ а§єа•И. ৙а•На§∞а§Ха•Л৙ ৮ড়ৃа§В১а•На§∞а§£ а§Ха•З а§≤а§ња§П ৮ড়а§Ча§∞ৌ৮а•А а§Ха•З а§Й৙ৌৃ а§Фа§∞ ৮а§П а§Ѓа§Ња§Ѓа§≤а•Ла§В а§Ха§Њ ১а•За§Ьа•А а§Єа•З ৙১ৌ а§≤а§Чৌ৮ৌ а§Ж৵৴а•На§ѓа§Х а§єа•И.
а§Ж৐ৌ৶а•А а§Ха•З а§ђа•Аа§Ъ а§Єа•Н৵ৌ৪а•Н৕а•На§ѓ ৴ড়а§Ха•На§Ја§Њ а§Ха§Њ а§Єа§Ва§Ъа§Ња§≤৮ а§Ха§∞১а•З а§Єа§Ѓа§ѓ, ৮ড়ুа•Н৮а§≤а§ња§Цড়১ а§Ьа•Ла§Ца§ња§Ѓ а§Ха§Ња§∞а§Ха•Ла§В ৙а§∞ ৵ড়৴а•За§Ј а§Іа•Нৃৌ৮ ৶ড়ৃৌ а§Ьৌ৮ৌ а§Ъа§Ња§єа§ња§П::
- ৙৴а•Б-а§Єа•З-ুৌ৮৵ а§Єа§Ва§Ъа§∞а§£ а§Ха•З а§Ьа•Ла§Ца§ња§Ѓ а§Ха•Л а§Ха§Ѓ а§Ха§∞৮ৌ. а§Єа•Н৕ৌ৮ড়а§Х а§Ха•На§Ја•З১а•На§∞а•Ла§В а§Ѓа•За§В а§Єа§Ва§Ъа§∞а§£ а§Ха•Л а§∞а•Ла§Х৮а•З а§Ха•З ৙а•На§∞а§ѓа§Ња§Єа•Ла§В а§Ха•Л ৮ড়а§∞а•Н৶а•З৴ড়১ а§Ха§ња§ѓа§Њ а§Ьৌ৮ৌ а§Ъа§Ња§єа§ња§П, а§Єа§∞а•Н৵৙а•На§∞৕ু, а§Ха•Г৮а•Н১а§Ха•Ла§В а§Фа§∞ ৙а•На§∞а§Ња§За§Ѓа•За§Я а§Ха•З ৪ৌ৕ а§Ха§ња§Єа•А а§≠а•А а§Єа§В৙а§∞а•На§Х а§Ха•Л а§ђа§Ња§єа§∞ а§Ха§∞৮а•З а§Ха•З а§≤а§ња§П а§Фа§∞, ৶а•Ва§Єа§∞а•А ৐ৌ১, а§∞а§Ха•Н১ а§Фа§∞ а§Ѓа§Ња§Ва§Є а§Ха•З ৪ৌ৕ а§Єа•Аа§Іа•З а§Єа§В৙а§∞а•На§Х а§Ха•Л а§Єа•Аুড়১ а§Ха§∞৮а•З а§Ха•З а§≤а§ња§П, а§Й৙а§≠а•Ла§Ч а§Єа•З ৙৺а§≤а•З ৙৴а•Б а§Й১а•Н৙ৌ৶а•Ла§В а§Ха•З ৙а•Ва§∞а•А ১а§∞а§є а§Єа•З а§Ча§∞а•На§Ѓа•А а§Й৙а§Ъа§Ња§∞ а§Ха•А а§Ж৵৴а•На§ѓа§Х১ৌ ৪৺ড়১. а§ђа•Аа§Ѓа§Ња§∞ а§Ьৌ৮৵а§∞а•Ла§В а§ѓа§Њ а§Й৮а§Ха•З а§Єа§Ва§Ха•На§∞ুড়১ а§К১а§Ха•Ла§В а§Ха•Л а§Єа§Ва§≠а§Ња§≤১а•З а§Єа§Ѓа§ѓ, а§Ьৌ৮৵а§∞а•Ла§В а§Ха•З ৵৲ а§Ха•З ৶а•Ма§∞ৌ৮ ৶৪а•Н১ৌ৮а•З а§Фа§∞ а§Е৮а•На§ѓ а§Й৙ৃа•Ба§Ха•Н১ а§Єа•Ба§∞а§Ха•Нৣৌ১а•На§Ѓа§Х а§Х৙ৰ৊а•З а§≠а•А ৙৺৮৮а•З а§Ъа§Ња§єа§ња§П.
- ুৌ৮৵-а§Єа•З-ুৌ৮৵ а§Єа§Ва§Ъа§∞а§£ а§Ха•З а§Ьа•Ла§Ца§ња§Ѓ а§Ха•Л а§Ха§Ѓ а§Ха§∞৮ৌ. а§≤а•Ла§Ча•Ла§В а§Ха•З ৪ৌ৕ ৮ড়а§Ха§Я ৴ৌа§∞а•Аа§∞а§ња§Х а§Єа§В৙а§∞а•На§Х а§Єа•З а§ђа§Ъа•За§В, а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є а§Єа§Ва§Ха•На§∞ুড়১. а§ђа•Аа§Ѓа§Ња§∞ а§≤а•Ла§Ча•Ла§В а§Ха•А ৶а•За§Ца§≠а§Ња§≤ а§Ха§∞১а•З а§Єа§Ѓа§ѓ, ৶৪а•Н১ৌ৮а•З ৙৺৮а•За§В а§Фа§∞ а§Єа•Ба§∞а§Ха•Нৣৌ১а•На§Ѓа§Х а§Й৙а§Ха§∞а§£а•Ла§В а§Ха§Њ а§Й৙ৃа•Ла§Ч а§Ха§∞а•За§Ва•§. а§ђа•Аа§Ѓа§Ња§∞ а§≤а•Ла§Ча•Ла§В а§Ха•А ৶а•За§Ца§≠а§Ња§≤ а§Ха§∞৮а•З а§Ха•З ৐ৌ৶ а§ѓа§Њ а§Ра§Єа•З а§≤а•Ла§Ча•Ла§В а§Єа•З а§Ѓа§ња§≤৮а•З а§Ха•З ৐ৌ৶ ৮ড়ৃুড়১ а§∞а•В৙ а§Єа•З ৺ৌ৕ а§Іа•Л৮ৌ а§Ъа§Ња§єа§ња§Па•§. а§Ѓа§∞а•Аа§Ьа•Ла§В а§Ха•Л а§Жа§За§Єа•Ла§≤а•За§Я а§ѓа§Њ а§Ша§∞ ৙а§∞ а§∞৺৮а•З а§Ха•А а§Єа§≤а§Ња§є ৶а•А а§Ьৌ১а•А а§єа•И, а§ѓа§Њ а§Па§Х а§Ъа§ња§Хড়১а•На§Єа§Њ а§Єа•Б৵ড়৲ৌ а§Ѓа•За§В.
а§Єа•Н৵ৌ৪а•Н৕а•На§ѓ ৶а•За§Ца§≠а§Ња§≤ а§Єа•За§Яа§ња§Ва§Ча•На§Є а§Ѓа•За§В а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є ৮ড়ৃа§В১а•На§∞а§£
а§Ъа§ња§Хড়১а•На§Єа§Њ ৙а•З৴ৌ, а§Єа§В৶ড়а§Ча•На§І а§ѓа§Њ ৙а•Ба§Ја•На§Я а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є ৵ৌৃа§∞а§Є а§Єа§Ва§Ха•На§∞а§Ѓа§£ ৵ৌа§≤а•З а§∞а•Ла§Ча§ња§ѓа•Ла§В а§Ха•А ৶а•За§Ца§≠а§Ња§≤ а§Ха§∞৮ৌ а§ѓа§Њ ৮ুа•В৮а•Ла§В а§Ха•Л а§Єа§Ва§≠а§Ња§≤৮ৌ, а§З৮ а§Ѓа§∞а•Аа§Ьа•Ла§В а§Єа•З а§≤а§ња§ѓа§Њ а§Ча§ѓа§Ња•§, ুৌ৮а§Х а§Єа§Ва§Ха•На§∞а§Ѓа§£ ৮ড়ৃа§В১а•На§∞а§£ ৪ৌ৵৲ৌ৮ড়ৃৌа§В а§ђа§∞১৮а•А а§Ъа§Ња§єа§ња§П.
а§Ъа§ња§Хড়১а•На§Єа§Њ а§Ха§∞а•На§Ѓа§Ъа§Ња§∞а•А а§Фа§∞ а§≤а•Ла§Ч, а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є а§Ха•З а§∞а•Ла§Ча§ња§ѓа•Ла§В а§ѓа§Њ а§Й৮৪а•З а§≤а§ња§П а§Ча§П ৮ুа•В৮а•Ла§В а§Ха•З а§Єа§В৙а§∞а•На§Х а§Ѓа•За§В а§Ж৮а•З а§Єа•З, а§Ъа•За§Ъа§Х а§Ха•З а§Ца§ња§≤а§Ња§Ђ а§Яа•Аа§Ха§Ња§Ха§∞а§£ ৙а§∞ ৵ড়а§Ъа§Ња§∞ а§Ха§∞৮а•З а§Ха•З а§≤а§ња§П а§∞а§Ња§Ја•На§Яа•На§∞а•Аа§ѓ а§Єа•Н৵ৌ৪а•Н৕а•На§ѓ а§Еа§Іа§ња§Ха§Ња§∞а§ња§ѓа•Ла§В а§Єа•З а§Єа§В৙а§∞а•На§Х а§Ха§∞а•За§В. а§єа§Ња§≤а§Ња§Ва§Ха§њ, а§Ха§Ѓа§Ьа•Ла§∞ ৙а•На§∞১ড়а§∞а§Ха•На§Ја§Њ ৙а•На§∞а§£а§Ња§≤а•А ৵ৌа§≤а•З а§≤а•Ла§Ча•Ла§В а§Ха•Л ৙а•Ба§∞ৌ৮а•З а§Яа•Аа§Ха•Ла§В а§Ха§Њ а§Й৙ৃа•Ла§Ч а§Ха§∞а§Ха•З а§Ъа•За§Ъа§Х а§Ха•З а§Ца§ња§≤а§Ња§Ђ а§Яа•Аа§Ха§Њ ৮৺а•Аа§В а§≤а§Ча§Ња§ѓа§Њ а§Ьৌ৮ৌ а§Ъа§Ња§єа§ња§Па•§.
৮ুа•В৮ৌ а§єа•Иа§Ва§°а§≤а§ња§Ва§Ч, а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є ৵ৌৃа§∞а§Є а§Єа•З а§Єа§Ва§Ха•На§∞ুড়১ а§єа•Л৮а•З а§Ха•З а§Єа§В৶а•За§є а§Ѓа•За§В ু৮а•Ба§Ја•На§ѓа•Ла§В а§Фа§∞ а§Ьৌ৮৵а§∞а•Ла§В а§Єа•З а§≤а§ња§ѓа§Њ а§Ча§ѓа§Њ, ৵ড়৴а•За§Ј а§∞а•В৙ а§Єа•З ৙а•На§∞৴ড়а§Ха•Нৣড়১ а§Ха§∞а•На§Ѓа§ња§ѓа•Ла§В ৶а•Н৵ৌа§∞а§Њ а§Йа§Ъড়১ а§∞а•В৙ а§Єа•З а§Єа•Ба§Єа§Ьа•На§Ьড়১ ৙а•На§∞а§ѓа•Ла§Ч৴ৌа§≤а§Ња§Уа§В а§Ѓа•За§В а§Ха§ња§ѓа§Њ а§Ьৌ৮ৌ а§Ъа§Ња§єа§ња§П. а§Ѓа§∞а•Аа§Ьа•Ла§В а§Єа•З а§≤а§ња§П а§Ча§П ৮ুа•В৮а•Ла§В а§Ха§Њ ৙а§∞ড়৵৺৮ а§Ха§∞১а•З а§Єа§Ѓа§ѓ, а§Й৮а•На§єа•За§В а§Па§Х а§Єа•Ба§∞а§Ха•Нৣড়১ а§Ха§Ва§Яа•З৮а§∞ а§Ѓа•За§В а§∞а§Ца§Њ а§Ьৌ৮ৌ а§Ъа§Ња§єа§ња§П а§Фа§∞ а§Єа§Ва§Ха•На§∞а§Ња§Ѓа§Х а§Єа§Ња§Ѓа§Ча•На§∞а•А а§Ха•Л а§Єа§Ва§≠а§Ња§≤৮а•З а§Ха•З ৮ড়ৃুа•Ла§В а§Ха§Њ ৙ৌа§≤৮ а§Ха§∞৮ৌ а§Ъа§Ња§єа§ња§П.
৙৴а•Б ৵а•Нৃৌ৙ৌа§∞ а§Ха•З а§Ѓа§Ња§Іа•На§ѓа§Ѓ а§Єа•З а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є а§Ха•Л а§Фа§∞ а§Ђа•Иа§≤৮а•З а§Єа•З а§∞а•Ла§Ха•За§В
а§Ыа•Ла§Яа•З а§Еа§Ђа•На§∞а•Аа§Ха•А а§Єа•Н১৮৲ৌа§∞а§ња§ѓа•Ла§В а§ѓа§Њ а§ђа§В৶а§∞а•Ла§В а§Ха•А а§Ж৵ৌа§Ьа§Ња§єа•А а§Ха•Л ৙а•На§∞১ড়৐а§В৲ড়১ а§ѓа§Њ ৙а•На§∞১ড়৐а§В৲ড়১ а§Ха§∞৮ৌ а§Еа§Ђа•На§∞а•Аа§Ха§Њ а§Ха•З а§ђа§Ња§єа§∞ ৵ৌৃа§∞а§Є а§Ха•З ৙а•На§∞а§Єа§Ња§∞ а§Ха•Л а§∞а•Ла§Х৮а•З а§Ѓа•За§В ৙а•На§∞а§≠ৌ৵а•А а§єа•Л а§Єа§Х১ৌ а§єа•Иа•§.
а§ђа§В৶а•А а§Ьৌ৮৵а§∞а•Ла§В а§Ха•Л а§Ъа•За§Ъа§Х а§Ха•З а§Ца§ња§≤а§Ња§Ђ а§Яа•Аа§Ха§Њ ৮৺а•Аа§В а§≤а§Ча§Ња§ѓа§Њ а§Ьৌ৮ৌ а§Ъа§Ња§єа§ња§П. а§єа§Ња§≤а§Ња§Ва§Ха§њ, а§Єа§Ва§≠ৌ৵ড়১ а§∞а•В৙ а§Єа•З а§Єа§Ва§Ха•На§∞ুড়১ а§Ьৌ৮৵а§∞а•Ла§В а§Ха•Л а§Е৮а•На§ѓ а§Ьৌ৮৵а§∞а•Ла§В а§Єа•З а§Еа§≤а§Ч а§Ха§ња§ѓа§Њ а§Ьৌ৮ৌ а§Ъа§Ња§єа§ња§П а§Фа§∞ ১а•Ба§∞а§В১ а§Ха•Н৵ৌа§∞а§Ва§Яа§Ња§З৮ а§Ха§ња§ѓа§Њ а§Ьৌ৮ৌ а§Ъа§Ња§єа§ња§Па•§. а§Ха•Ла§И а§≠а•А а§Ьৌ৮৵а§∞, а§Ьа§ња§Єа§Ха§Њ а§Ха§ња§Єа•А а§Єа§Ва§Ха•На§∞ুড়১ а§Ьৌ৮৵а§∞ а§Єа•З а§Єа§В৙а§∞а•На§Х а§єа•Л а§Єа§Х১ৌ а§єа•И, а§Ха•З а§≠а•А১а§∞ а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є а§Ха•З а§≤а§Ха•На§Ја§£а•Ла§В а§Ха•З а§≤а§ња§П а§Єа§Ва§Ча§∞а•Ла§І а§Фа§∞ ৮ড়а§Ча§∞ৌ৮а•А а§Ха•А а§Ьৌ৮а•А а§Ъа§Ња§єа§ња§П 30 ৶ড়৮а•Ла§В.
а§Ѓа§Ва§Ха•А৙а•Йа§Ха•На§Є ৙а§∞ а§°а§ђа•На§≤а•На§ѓа•Ва§Па§Ъа§У а§Ха•А ৙а•На§∞১ড়а§Ха•На§∞а§ња§ѓа§Њ
WHO ৮ড়а§Ча§∞ৌ৮а•А а§Ѓа•За§В ৪৶৪а•На§ѓ а§∞а§Ња§Ьа•На§ѓа•Ла§В а§Ха•А ৪৺ৌৃ১ৌ а§Ха§∞১ৌ а§єа•И, ৶а•З৴а•Ла§В а§Ѓа•За§В ১а•Иа§ѓа§Ња§∞а•А а§Фа§∞ ৙а•На§∞а§Ха•Л৙ ৮ড়ৃа§В১а•На§∞а§£, а§Ъа•За§Ъа§Х а§ђа§В৶а§∞.
