Vasculaire-plaquettaire hémostase – Le système de l'hémostase
L'endothélium, revêtement de la surface interne des vaisseaux sanguins, Il est très thromborésistante et joue un rôle important dans le maintien de l'état liquide en circulation artérielle. Cette propriété endothélium associée avec les caractéristiques suivantes:
- la capacité de produire et de sécréter dans le sang puissant inhibiteur de l'agrégation plaquettaire - prostacycline (métabolite de l'acide arachidonique, relative à prostaglandines);
- production d'activateur de tissu de la fibrinolyse;
- incapacité à communiquer avec l'activation de système de coagulation du sang;
- la création d'un potentiel anticoagulant au sang / tissu par fixation sur l'endothélium de l'héparine complexe - l'antithrombine III;
- capacité à éliminer du sang activé facteurs de coagulation.
Cependant, les parois des vaisseaux sanguins en raison de leurs caractéristiques anatomiques et physiologiques - rigidité, élasticité, plasticité et d'autres - capables de résister non seulement la pression sanguine, mais les influences extérieures traumatique légère, grâce à quoi ils empêchent l'apparition d'hémorragie. Cette propriété, ainsi que la capacité à résister à la sortie de globules rouges à partir de capillaires par diapédèse, t. c'est. par la paroi vasculaire mécaniquement intactes, dépend de la pleine valeur de l'endothélium et sur les caractéristiques structurales de la couche sous-endothéliale - le degré de développement et la qualité de collagène et microfibrilles, le rapport des fibres de collagène et élastiques, la structure de la membrane basale, etc.. ré. Ces propriétés dépendent fortement des caractéristiques de qualité et de quantité de plaquettes, de sorte que dans de faibles concentrations dans le sang et (ou) quand thrombocytopathy amplifié que le saignement diapedetic, et la fragilité microvaisseaux: facilement surgir pétéchies et des ecchymoses, devenu positif échantillons pour la fragilité capillaire - Pincée, manchette, Un pot de. ET. Nesterov, etc..
Microvaisseaux répondre à de graves dommages à un spasme locale - réflexe et associé à la libération des parois des vaisseaux, et les plaquettes épinéphrine, noradrénaline, la sérotonine et d'autres substances biologiquement actives.
Les dommages aux parois des vaisseaux sanguins et, en particulier, exposition de sous-endothéliale contribuent à l'activation de la coagulation du sang et des plaquettes hémostase de plusieurs façons:
- libérer dans la thromboplastine tissulaire de sang (facteur III, apoprotéine C) et d'autres activateurs de la coagulation et l'agrégation des plaquettes - adrénaline, noradrénaline, FAD et d'autres.;
- activation de collagène et d'autres composants, comme les plaquettes de contact sous-endothélial (adhésion), et la coagulation du sang (l'activation du facteur XII);
- production de cofacteur de plasma adhésion des plaquettes et l'agrégation - facteur de von Willebrand, etc..
Ainsi, parois des vaisseaux sanguins est étroitement liée et interagit avec tous les autres hémostase, en particulier les plaquettes.
Implication des plaquettes dans l'hémostase Il déterminée principalement par suite de leurs fonctions:
- angiotroficheskoy - Capacité à maintenir la structure et la fonction normales des microvaisseaux, leur résistance aux effets néfastes, imperméabilité par rapport aux erythrocytes;
- la capacité de maintenir un spasme des vaisseaux sanguins endommagés en sécrétant (réaction de libération) substances vasoactives - Adrenaline, noradrénaline, la serotonine et d'autres.;
- la possibilité de brancher les navires endommagés par la formation d'un bouchon de plaquettes primaire (thrombus), y compris l'adhésion des plaquettes au sous-endothelium (fonction adhésive), les liant les unes aux autres et agglutination des plaquettes gonflées (fonction d'agrégation), et synthèse, l'accumulation et l'activation de la sécrétion de substances, stimuler adhésion et l'agrégation;
- tromboplasticheskoy - La capacité à allouer des facteurs plaquettaires hémostatiques.
Toutes les données est autorisé à étayer la doctrine de l'unité de la vasculaire-plaquettaire, ou primaire, hémostase. La raison en était les enseignements classiques Étude Duke, qui a montré, que le temps de saignement sous la peau de l'aiguille de ponction lobe de l'oreille ou lancette (échantillonner Dyyuka) augmente régulièrement avec une thrombocytopénie sévère, mais reste normale ou presque dans les troubles de saignement profondes (par exemple,, quand gemofïlïï). Ces données, Obtenez pleine confirmation dans d'autres études, conduit à la conclusion, que l'hémostase primaire en microvaisseaux est principalement due à plaquettes. Cette augmentation marquée du temps de saignement est enregistrée non seulement avec une thrombocytopénie graves (T en moins de 30 à 50 1 l), mais dans les formes sévères d'infériorité qualitative des plaquettes (Thrombasthénie de Glanzmann, thrombocytopathy), ainsi que le dysfonctionnement des cellules de l'origine secondaire - à cause de la pénurie de plasma cofacteurs adhésion et l'agrégation dans le plasma ou la présence d'inhibiteurs de ces fonctions (paraprotéines, produits de protéolyse et autres.).
Parmi les formes héréditaires de la dysfonction plaquettaire secondaire plus importants et les communes dans la pratique clinique est angiogemofilija (la maladie de von Willebrand), dans lequel le temps de saignement est portée à 0,5-1 h et plus, mais à partir de formes acquises - dysfonction plaquettaire coagulation intravasculaire disséminée (la consommation thrombocytopathy, l'effet néfaste des produits de protéolyse), urémie, prendre de la drogue (aspirine, antykoahulyantы, fibrinolytiques et al.).
La formation de bouchon plaquettaire et l'arrêt de l'hémorragie de microvaisseaux achevés au cours des essais à Duke pour 2-4 minutes, et à créer une stase veineuse supplémentaire (imposition de la pression du brassard 5,3 kPa, ou 40 mm Hg. Art., et plus) - Pour 6-10 min.
Diriger l'hémostase primaire appartient adhésif-agrégation des plaquettes (AAFT).
Actuellement, bien étudié les mécanismes de base AAFT, développer laboratoire abordable et méthodes instrumentales de son enquête. Le plus souvent, le rôle de démarreur dans ce processus est le endommager les parois des vaisseaux sanguins, de sorte que les plaquettes sont en contact avec la sous-endothélial, en particulier - le stimulateur principal de collagène adhérence, nabuhayut, processus de formage et collé (adhérer) sur ces sites.

Les co-facteurs plasmatiques principaux de ce processus sont des ions calcium et des protéines synthétisées dans l'endothéliumfacteur de von Willebrand (фактор VIII: RKOF) et plaquettes - qui interagit avec facteur de von Willebrand glycoprotéine membrannыy Jedans (SE-Jedans).
Dans le cadre de cette déficience de vWF (angiogemofilija, ou la maladie de von Willebrand) или ГП-Iв (trombotsitodistrofiya, ou la maladie de Bernard-Soulier) accompagné d'une violation brutale de l'adhérence plaquettaire.
En plus de l'adhérence se produit l'agrégation plaquettaire - Gonflement et les lier ensemble pour former des pousses et des unités superposées sur blessure vasculaire des terres, dans lequel le bouchon hémostatique ou thrombus en croissance rapide.
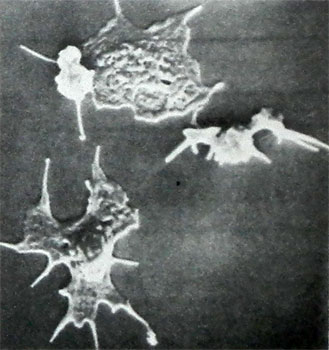
La principale motivation pour produire l'agrégation de collagène, libéré à partir des parois des vaisseaux endommagés, et encore plus ADP des érythrocytes hémolysés dans le domaine de dommages, kateholaminы et la sérotonine (L. 3. Barkagan, B. F. Arkhipov, 1980, 1983).
Plaquettaire, souffrir d'adhésion et l'agrégation, granules activement sécrétées, qui contiennent des substances, le renforcement du processus d'agrégation et de former son deuxième vague. Ceux-ci inclus non protéique granulés à forte densité d'électrons optique, contenant une grande quantité d'ADP, adrénaline, la noradrénaline et de la sérotonine, et les granules alpha-, contenant des protéines - facteur antigeparinovy (facteur 4), b-тромбоглобулин, le facteur de croissance dérivé des plaquettes (facteur mitogene) et etc.
Granulés tard sécrétées, contenant des enzymes lysosomales (réaction libération II).
L'interaction entre les plaquettes et le plasma facteurs de zone de l'hémostase formé thrombine, petites doses qui améliorent de façon spectaculaire et compléter le processus d'agrégation et provoque aussi la coagulation du sang, de sorte que le caillot de fibrine-plaquettes couvert, devient plus grande densité, subit une rétraction.
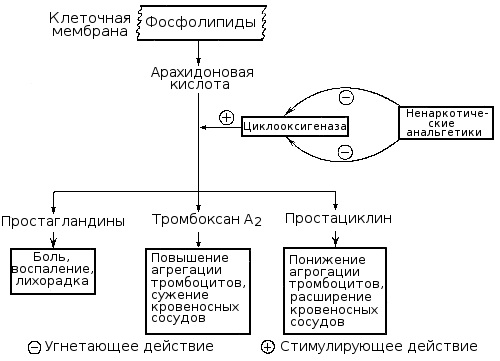
Un rôle extrêmement important dans la régulation de plaquettes jeu de l'hémostase l'acide arachidonique, libéré des phospholipides membranaires des plaquettes et les parois des vaisseaux due à l'activation des phospholipases.
Par la suite, sous l'influence de la cyclo-oxygénase de l'acide arachidonique produit prostaglandines (PGG2, PGH2), et sont sous l'influence de la thromboxane plaquettaire produit un agent d'agrégation extrêmement puissant - thromboxane UNE2 (TXA2), et dans la paroi de la cuve sous l'influence de prostatsiklinsintetazy - l'inhibiteur de l'agrégation de base - prostacycline (prostaglandine Je2, IGP2).
Violation éducation thromboxane2 à la suite de diminution de l'activité de la cyclooxygénase ou blocus ou thromboxane conduit à des plaquettes humaines exprimées, favorise les saignements, que l'on observe dans de nombreux innés et acquis (symptomatique) thrombocytopathy. La violation de la synthèse de la prostacycline dans la paroi vasculaire ou un affaiblissement de sa réception dans le sang conduit à une tendance accrue agrégation plaquettaire de, crée un risque de thrombogène. La durée d'action de la thromboxane actif, prostaglandines de la prostacycline et liés petite (A quelques minutes), mais leur importance dans la régulation de l'hémostase et de la pathologie est très grand. En conséquence du métabolisme ils deviennent inactifs dérivés - B thromboxane2 et d'autres produits finaux.
Selon les scientifiques, recherche qui a formé la base de la doctrine de la prostaglandine régulation plaquettes hémostase, Ce mécanisme est un élément déclencheur dans le développement de l'adhésif et l'agrégation des plaquettes. L'activation des membranes plaquettaires peut se produire non seulement l'ADP et le thromboxane, et les hydroperoxydes d'acides gras polyinsaturés, formé lors de l'oxydation radicalaire libre automatique de phospholipides.
En plus des agents ci-dessus, dans les plaquettes et d'autres cellules sanguines activées (leucocytes, etc.) forme et d'autres stimulants puissants d'agrégation. Ces dernières années, une attention particulière au facteur de fosfolipidnomu plastinočnomu mis en œuvre (PAF) des leucocytes et des plaquettes, un 1-0-oktadecil-2-acetyl-3-fosforilholinom, ainsi tel qu'il figure en α- granules de plaquettes glucoprotein G (thrombospondine, lectine endogène). Ce facteur est libéré par les plaquettes ainsi que des granules α, fixé sur la surface des plaquettes activées de sang, formant un complexe avec fibrinoguenom neuf, et dans le présent formulaire est utilisé pour implémenter trombinagregacii. Par conséquent, lorsque vous trombocitopatiâh l'absence de granules α (par exemple,, Syndrome des plaquettes grises) agrégation perturbée de ces cellules, influencé par la thrombine.
Pour la mise en œuvre de la plaquettes plaquettes adhésif fonction nécessite un nombre d'agrégation de cofacteurs plasma — ions calcium et magnésium, fibrinogène, albumine et cofacteur de deux protéines, appelé agreksonami (A) et (B), Cofacteur de phospholipides, etc..
Cependant, paraprotéines, cryoglobulines et produits fibrinolnza inhibent l'agrégation plaquettaire. Pour les inhibiteurs de protéines de ce processus sont également prostacycline – dépendant de la protéine macromoléculaire, facteur Barnes Liana (fortement réduit par purpura thrombocytopénique thrombotique) et etc.
La mise en œuvre de la fonction d'agrégation plaquettaires sont importantes glycoprotéines membranaires, interagir avec les agents d'agrégation.
Selon les recommandations de la commission internationale sur la thrombose et d'hémostase, Il y a les principaux types suivants de glycoprotéines membranaires:
Glycoprotéine I, composée de deux sous-unités — Ia et Ib. Le premier d'entre eux est le facteur von Willebrand et récepteur est nécessaire pour l'adhérence, et le second pour l'agrégation de la thrombine. Le contenu de la glycoprotéine j'ai réduit sous une des formes variant d'angiogemofilii et à trombocitodistrofiâ (La maladie de Bernard-Soulier).
Glycoprotéine II, également composée de deux sous-unités, requis pour tous les types d'agrégation, le contenu de ses (surtout IIb) considérablement réduit sous trombocitoastenii Glanzmann.
Glycoprotéine III, certains des composants qui se connecte avec les glycoprotéines IIb et calcium, est nécessaire pour la plupart des types d'agrégation et de rétraction du caillot; le contenu de son réduit sous trombocitoastenii Glanzmann
Valeur fonctionnelle (IV) et (V) de membrane glycoprotéines doit être précisée.