Étude de la coagulation sanguine
Les méthodes d'étude du système de coagulation sanguine comprennent les groupes suivants:
- indicatif (sont communs), donner une idée de l'état de l'ensemble de la cascade de coagulation dans son ensemble et de ses différentes étapes (inscription peut être effectué visuellement ou à l'aide d'appareils séparés - un coagulographe, thromboélastographe, etc.);
- déficit différenciateur de facteurs individuels - tests de coagulation correctifs, tests de mélange du plasma sanguin étudié avec le plasma sanguin de patients présentant un déficit connu de certains facteurs;
- détermination quantitative des composants individuels du système par leur activité fonctionnelle (tests de coagulation, études sur substrats chromogéniques et autres) et (ou) par des marqueurs immunologiques;
- identification de l'activation intravasculaire du processus de coagulation sanguine et de fibrinolyse par des caractéristiques fonctionnelles ou des marqueurs moléculaires d'une telle activation - identification des facteurs de coagulation activés dans la circulation, produits de dégranulation plaquettaire, dégradation des composants du système de coagulation sanguine ou de leurs métabolites, l'émergence de nouveaux marqueurs antigéniques des facteurs activés et de leurs complexes, métabolisation accélérée des composants marqués du système de coagulation sanguine (réduisant leur demi-vie en circulation).
Ainsi, lors de l'évaluation de l'état du système de coagulation sanguine, ils sont utilisés comme techniques de coagulation (laboratoire et instrumental), constituant la base du processus de diagnostic, et immunologique, radionucléide et autres types de recherche. De plus, dans de nombreux cas, les composants du système peuvent être déterminés à la fois par leur activité fonctionnelle, et immunologiquement - selon le contenu de l'antigène correspondant dans le sang. L'utilisation parallèle de telles techniques permet de différencier les formes de pathologie, associé au manque de synthèse du facteur de coagulation correspondant (dans ce cas, son activité fonctionnelle est également réduite, et la quantité d'antigène), et des formes, dans lequel la molécule de facteur est synthétisée, mais elle est anormale et fonctionnellement déficiente.
Pour indiquer les premières formes, le signe « — » est ajouté au numéro du facteur correspondant. (par exemple,, VIII-, IX- et T. ré.), et dans le second - le signe "+" (par exemple,, VIII+, IX+).
Approximatif (sont communs) tests de coagulation
Détermination du temps de coagulation sanguine
Détermination du temps de coagulation sanguine (préférable à la technique Lee-White) - utilisé depuis longtemps, rapide à mettre en œuvre (directement au chevet du patient) épreuve d'orientation, permettant de détecter des troubles de la coagulation importants, associé à un déficit en facteurs d’hémocoagulation (sauf facteur VII) ou avec l'action d'anticoagulants et de fibrinolytiques. Utilisé comme test indicatif et pour surveiller le traitement par héparine, éliminer l'effet de l'héparine avec le sulfate de protamine. Le test est relativement peu sensible, ses indicateurs ne sont violés qu'avec une diminution prononcée de la teneur en facteurs de coagulation dans le plasma (en dessous de 4-5 %), donc inadapté à la détection des formes légères d'hémophilie A et B, ainsi que les troubles de la coagulation sanguine dans l'angiohémophilie, déficit en facteur XI, prékallikréine et kininogène de haut poids moléculaire. Pour ces raisons, le test ne peut pas être utilisé pour l’examen préopératoire des patients.: avec des résultats de tests normaux (5-10 minutes) des saignements postopératoires abondants peuvent survenir.
Temps de recalcification du plasma
Temps de recalcification du plasma - test non standardisé de faible sensibilité, moins fiable pour détecter l'hypocoagulation, que le temps de coagulation du sang total. Ne peut être recommandé pour le diagnostic des troubles de l'hémostase.
Temps de céphaline plasmatique activée
Temps de céphaline plasmatique activée (APTV, test kaolin-képhaline) - méthode très sensible, détecter les troubles de la coagulation sanguine lorsque le processus démarre via un mécanisme interne. Sélectivement sensible au déficit en facteurs de coagulation plasmatiques (depuis un déficit en plaquettes et en facteurs 3 les plaquettes sont compensées par de la céphaline ou de l'érythrophosphatide administrés en externe).
Utilisé pour surveiller le traitement par héparine, examen préopératoire des patients, etc.. ré. Les indicateurs standards dépendent des échantillons de céphaline utilisés, dans la plupart des cas, c'est 37-50 s (optimal - 37-45 s).
Temps de plasma de kaolin
Test de temps au plasma kaolin, semblable au précédent, mais sans ajouter de céphaline au plasma (érythrophosphatide), en conséquence, il est sensible non seulement au déficit en facteurs de coagulation plasmatique, mais aussi à un manque de plaquettes et de facteur 3 Plaquettaire. Une évaluation approximative de l'activité de ce facteur peut être effectuée en comparant le temps de kaolin du plasma du sujet testé avec une teneur élevée et faible en plaquettes. (norme - 57-70 s).
L'utilisation de composants phospholipidiques n'est pas recommandée, donnant à l'APTT un temps de coagulation égal à 55 s ou plus, car cela réduit considérablement la précision et la reproductibilité des tests, y compris dans la détermination quantitative des facteurs VIII et IX.
Temps de plasma de silicone
Le temps de plasma de silicone est le temps de recalcification du plasma, obtenu par siliconage d'aiguilles, des tubes à essai, pipette, t. c'est. avec une activation de contact minimale. Le test est sensible à l’hypercoagulation – activation intravasculaire de la phase de contact déclenchante (facteurs XII et XI), cependant, ce trouble est plus clairement identifié en déterminant le temps de coagulation en silicone du sang total (basé sur la méthode Lee-White ou enregistrement thromboélastographique du processus dans une cuvette siliconée).
Les indicateurs standard dépendent du silicone utilisé et sont déterminés en testant séparément le sang de personnes en bonne santé pour chaque échantillon.. Lors du choix du silicone, le meilleur est, ce qui prolonge au maximum le temps de coagulation du sang (plasma).
Prothrombine (thromboplastine) temps de plasma
Prothrombine (thromboplastine) temps de plasma (Heure Kwik, indice de prothrombine) caractérise le taux de coagulation du plasma sanguin recalcifié démarrage du processus de périphérique externe, t. c'est. l'ajout d'une thromboplastine de cerveau humain (ou lapin).
Céphaline active normalisé sur des échantillons mixtes de la normale (test) plasma. L'activité thromboplastine plus couramment utilisé avec 12-18 (dans la technique classique avec Kvika- 12-13). La thromboplastine plus faible, plus l'erreur du procédé.
Avec un temps de prothrombine plasmatique normal, le test permet d'identifier un déficit isolé ou cumulatif en facteurs du complexe prothrombique - VII, X, V et II, dont trois facteurs (VII, X et II) Les vitamines K sont dépendantes et leur activité est réduite sous l'influence des anticoagulants indirects. A cet égard, le test de prothrombine est le principal lors du suivi du dosage des coumarines. (néodicumarine, ou couche, Sinkumar et al.) et d'autres médicaments de ce groupe (fenilin).
Le temps de Quick reste normal avec un déficit en facteurs du mécanisme interne d'activation de la prothrombinase - facteurs XII, XI, IX, VIII (t. c'est. pour tous les types d’hémophilie et de défaut de Hageman), ainsi qu'avec un déficit en prékallicréine et en kininogène de haut poids moléculaire (VM kininogène)
Diverses choses sont acceptées dans la littérature désignation des résultats du test de prothrombine. Il est plus approprié d'indiquer le temps de Quick du test et de contrôler le plasma sanguin en secondes. (qui fournit également des informations sur l'activité de la thromboplastine utilisée). Parfois, le rapport de ces deux quantités est utilisé, t. c'est. indice (PT du plasma testé, de ,)/(PT du plasma de contrôle, de), (la norme est de 0,9 à 1,1).
Une autre forme d'évaluation de cet indicateur, qui est le plus largement utilisé dans les laboratoires, est le calcul de l'indice de prothrombine en pourcentage en établissant une proportion arithmétique inverse (norme — 90-110%), cependant, ce calcul est incorrect, puisqu'il existe une relation non arithmétique entre la concentration de facteurs de coagulation et le temps de coagulation, et la dépendance logarithmique. Outre, le test de prothrombine n'est sensible qu'à une diminution des facteurs de coagulation en dessous 50 % leur taille normale. De ce fait, il est conseillé d'utiliser la détermination de l'indice de prothrombine en pourcentage selon la courbe de dilution (1:2, 1:4, 1:8 et T. ré.) échantillon de plasma normal mixte. Cette courbe est construite une fois pour des thromboplastines d'activités initiales différentes. (de 12 à 18 de) et il est utilisé pour déterminer l'indice de prothrombine chez les patients étudiés. L'avantage de cette technique est aussi que, que les résultats de toutes les études, y compris ceux exécutés dynamiquement à des jours différents, ne sont pas liés à différents échantillons aléatoires de plasma sanguin normal, et aux mêmes paramètres standards moyennés, en conséquence, l'erreur de la méthode est considérablement réduite. Index, obtenu à partir de la courbe de proportion et de dilution du plasma normal, complètement incompatibles les uns avec les autres. Ceci doit également être pris en compte lors de la surveillance de l'effet des anticoagulants indirects., car la réduction de l'indice habituel à 50 % correspond approximativement à une diminution de l'indice le long de la courbe de dilution jusqu'à 25-30 %• À cet égard, les analyses doivent toujours indiquer, Comment a été calculé l’indice de prothrombine ?, quels sont ses indicateurs standards pour la thromboplastine de cette activité.
Temps de thrombine plasmatique
Temps de thrombine plasmatique, t. c'est. temps de coagulation du plasma citraté lorsqu'on y ajoute de la thrombine d'activité standard, est le test principal pour évaluer le stade final de la coagulation sanguine. La prise en compte de cet indicateur est importante pour l'interprétation correcte de tous les autres tests de coagulation, car la perturbation de la dernière étape de la coagulation sanguine devrait inévitablement entraîner une augmentation du temps de coagulation dans toutes les méthodes ci-dessus.
Dans la plupart des cas, lors de la réalisation d'un test de thrombine, cette concentration de solution de thrombine est utilisée, qui, mélangé à un volume égal de plasma sanguin, produit une coagulation en 12 à 18 de, mais lors de la reconnaissance d'une dysfibrinogénémie, des concentrations plus faibles sont également utilisées (conduisant à une coagulation en 30-35 s).
Temps de thrombine - un indicateur de diagnostic important, sa violation est observée comme dans les cas congénitaux, et avec des acquis fréquents (secondaire) hypoprothrombinémie, avec la plupart des dysfibrinogénémies, et aussi sous l'influence de l'héparine, produits de fibrinolyse (PDF) et un certain nombre d'autres antithrombines et inhibiteurs de l'auto-assemblage des monomères de fibrine. Pour cette raison, le temps de thrombine est principalement et dans une plus grande mesure perturbé dans les syndromes CIVD aigus et subaigus., qui joue un rôle important pour le diagnostic rapide de cette pathologie.
Test d'autocoagulation
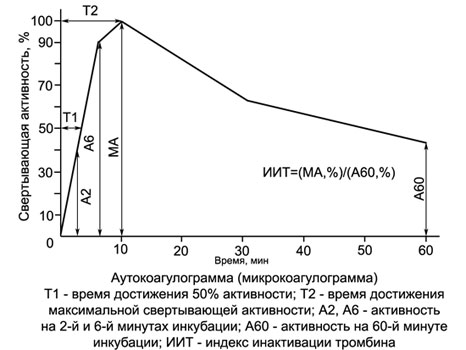
Test d'autocoagulation (ACTE) - deux étages très sensibles, caractérise le processus de coagulation sanguine lorsqu'il est déclenché par un mécanisme interne. Identique à APTV, le test n'est pas sensible au déficit en facteur VII, mais en même temps ses indications ne dépendent pas de la teneur en fibrinogène (facteur I) dans le plasma sanguin étudié, en quoi diffère-t-il de tous les autres tests indicatifs de coagulation.
Un autre avantage d’ACT est que, ce sang dilué est testé, ce qui explique la sensibilité du test à un déficit en facteurs de coagulation et, Outre, la réalisation de l'ACT ne nécessite pas l'utilisation de kaolin et de céphaline, puisque la standardisation du contact et l'activation des phospholipides sont obtenues par l'hémolysat des propres globules rouges du sujet testé.
L’essence d’ACT est, quoi 2 ml de solution hypotonique (0,222 %) du chlorure de calcium est ajouté 0,1 ml de sang du sujet.
Dans ce mélange hémolysat-calcium, se forment de la prothrombinase et de la thrombine, dont l'activité est déterminée par l'addition séquentielle 0,2 ml de ce mélange à 0,2 ml de plasma du sujet (tous 2 min pendant la première 10 m, et puis chaque 10 minutes pour 1 non).
Le plasma du sujet est une source de fibrinogène, sur lequel est testée l'activité de la thrombine formée dans le mélange. Comme l’ont montré de nombreuses études, il peut être remplacé par du plasma sanguin provenant de personnes en bonne santé ou par une solution de fibrinogène. Dans ce cas, la consommation de sang du patient est réduite à 0,1-0,2 ml (peut être pris avec un doigt!), quoi transforme le test d'autocoagulation en test de microcoagulation (TIC) et le rend très pratique pour une utilisation en pédiatrie, y compris l'étude de l'hémostase chez les nouveaux nés.
l'activité de coagulation dans la Loi et MKT augmente initialement chez les personnes saines atteint habituellement un maximum de 10 minutes, incubation du mélange de sang de calcium (KKS), Lorsque substrat de coagulation du plasma se produit à 10 ± 1. Ensuite, l'activité de coagulation commence à décliner KKS, On indique que l'inactivation de la thrombine formée à l'intérieur. Avec l'hémophilie, l'action de l'héparine et autre activité de coagulation de coagulation du KKS fortement réduit, et les maximales se déplace de la 10e minute sur une date ultérieure. Si il existe une augmentation d'hypercoagulabilité plus précoce et plus importante de l'activité de la thrombine dans le CSC.
En procédant à l'essai dans un tube à essai unique (définition seulement 10 minutes incubation KKS) il peut être utilisé pour surveiller la thérapie à l'héparine. L'avantage de cette méthode d'essai plus de temps de céphaline activé partielle est, qu'il nivelé l'impact différentiel sur les différentes céphalines de temps héparine de coagulation.
Basé sur ACT (TIC) une méthode simple et précise pour le diagnostic différentiel de l'hémophilie a été développée.
En utilisant les tables de conversion données dans les ouvrages de référence, les lectures ACT (TIC) peut être exprimé en pourcentage et représenté sous forme de graphique - autocoagulogramme.
Les méthodes de recherche instrumentales sont également largement utilisées pour évaluer un certain nombre de paramètres généraux de la coagulation sanguine., utilisant principalement divers coagulographes et thromboélastographes.
Thromboélastographie donne une idée non seulement des paramètres temporels de la coagulation du sang ou du plasma, mais aussi sur la structure et les propriétés mécaniques des caillots résultants. Ces dernières années, la normalisation du contact et de l’activation des phospholipides du processus de coagulation a été introduite dans les méthodes d’enregistrement matériel.. Des coagulogrammes sont également créés pour la réalisation en masse de tests généraux de coagulation - APTT, prothrombine, thrombine et autres avec enregistrement automatique des résultats.
Méthodes de différenciation des déficiences en divers facteurs de coagulation et leur quantification
Les données du tableau ci-dessous montrent, qu'une étude indicative de la coagulation sanguine à l'aide de trois tests principaux permet de différencier les groupes de déficits en divers facteurs plasmatiques d'hémocoagulation. Alors, ralentissement de la coagulation uniquement dans le test de prothrombine (Je type de violation) avec des lectures normales pour tous les autres, il est caractéristique d'un déficit héréditaire en facteur VII ou d'une diminution du niveau de ce facteur dans les premiers stades du développement de l'ictère obstructif ou au cours des 1-2 premiers jours de traitement par anticoagulants indirects, lorsque la suppression de la synthèse du facteur VII progresse dans son développement, une diminution du taux de tous les autres facteurs de coagulation dépendants de la vitamine K.
Types de violations des principaux tests de coagulation avec déficit de certains facteurs de coagulation plasmatique | ||||
Type de violations | Facteurs déficients dans le plasma sanguin étudié | Tests de coagulation | ||
APTV, ACTE | PV | la télé | ||
| Je | VII | – | + | – |
| JE JE | XII | + | – | – |
| XI | + | – | – | |
| IX | + | – | – | |
| VIII | + | – | – | |
| facteur von Willebrand | + | – | – | |
| Prékallicréine plasmatique | + | – | – | |
| VM kininogène | + | – | – | |
| III | JE JE | + | + | – |
| V | + | + | – | |
| X | + | + | – | |
| VII | – | + | – | |
| IX | + | – | – | |
| Je | + | + | + | |
| XIII | – | – | – | |
| IV | Anticoagulants directs (Héparine, héparinoïdes, etc.) | + | + | + |
| Anticoagulants indirects (kumarinы) | + | + | – | |
| Remarque. (+) - ralentir la coagulation; (-) - pas de trouble de la coagulation. | ||||
Perturbation du mécanisme de coagulation interne uniquement, t. c'est. temps de céphaline activée et ACT (Type II), observé avec un déficit en facteur XII, XI, IX, VIII, von Willebrand (pas dans toutes les formes), prekallikreina et kininogena VM. Parmi ceux-ci, dans les défauts héréditaires de la coagulation, le déficit en facteur XII, la prékallicréine et le kininogène VM sont observés extrêmement rarement et ne s'accompagnent d'aucun saignement, alors que le déficit en facteur VIII (L'hémophilie A), IX (hémophilie en) et le facteur von Willebrand est très courant (est plus que 96 % toutes les coagulopathies héréditaires) et s'accompagne de saignements abondants. Entre eux, tout d'abord, un diagnostic différentiel plus approfondi est effectué..
Déficit en facteur XI est relativement rare (environ 0,5-1,0 % toutes les hémophilies), se produit avec des saignements très légers (principalement après des blessures et des opérations) et occupe une place intermédiaire entre le premier sous-groupe des troubles asymptomatiques et l'hémophilie et la maladie de von Willebrand.
Un autre type de trouble est caractérisé par un allongement du temps de céphaline et de l'ACT., et le temps de prothrombine. C'est caractéristique du déficit en facteur V, X ou II ou en cas de déficit complexe de tous les facteurs dépendants de la vitamine K (VII, X, IX, JE JE), ce qui est observé dans l'ictère obstructif et d'autres types de carence en vitamine K, et aussi lors de la prise d'anticoagulants indirects.
Et enfin, comme le montre le même tableau, Violation possible des trois tests (Type IV), ce qui est observé dans l'hypo héréditaire et acquise- et dysfibrinogénémie (pas tout), lors de la prise d'anticoagulants directs (geparina, héparinoïdes, Girudin et autres.), traitement avec des activateurs de fibrinolyse et des médicaments défibrinants (streptokinase, urokinase, etc.), l'apparition d'antithrombines et de substances pathologiques dans le sang, empêcher la connexion (assemblée) monomères de fibrine - paraprotéines, cryoglobulines, complexes immuns, ainsi que pour les troubles complexes de la coagulation, causé par le syndrome CIVD. Dans ce cas, le temps de thrombine est souvent perturbé davantage et un peu plus tôt., que les autres tests.
Tenir compte de la durée de la maladie et de la possibilité de sa genèse héréditaire ou de son lien secondaire avec d'autres types de pathologies et d'influences médicinales ou autres, la présence ou l'absence de saignement et son type, il est possible de déterminer correctement la genèse de ces troubles profonds de la coagulation sanguine.
Tout les tests de différenciation sont basés sur le principe de correction, t. c'est. sur la définition, dans quelle mesure le trouble de la coagulation identifié est corrigé ou, inversement, n'est pas éliminé par des échantillons de plasma sanguin ou des produits sanguins obtenus artificiellement présentant un déficit connu d'un facteur de coagulation particulier.
A cet effet, des laboratoires spécialisés créent eux-mêmes des collections de plasmas sanguins déficients en facteurs., les recevoir de patients présentant une profondeur connue (Moins 1 %) carence de chacun des facteurs et les stocker dans des petits emballages (par 0,5 ml) à une température - 30 ° C. Si nécessaire, ces échantillons sont décongelés et utilisés dans des tests de diagnostic..
Plasma, accidentellement décongelé ou laissé inutilisé, ne peut pas être recongelé. Dans les tests de correction, le plasma contenant des inhibiteurs immunitaires d'un facteur particulier ne doit pas être utilisé.. Les kits de diagnostic d'un certain nombre d'entreprises contiennent des échantillons de plasma sanguin lyophilisés déficients en facteurs de coagulation détectables. (plasmas de substrat). Cependant, de nombreux troubles de la coagulation sont extrêmement rares en pratique clinique., à cet égard, des composants préparés artificiellement de sang normal présentant un déficit en certains facteurs de coagulation sont utilisés, ainsi que des plasmas hétérogènes (poulets, canetons, etc.).
Le tableau fournit des informations sur la teneur en facteurs de coagulation sanguine des composants sanguins., utilisés pour les tests de coagulation correctifs en fonction de leur durée de conservation. Utiliser ce tableau, facile à déchiffrer les lectures de l’un des trois principaux tests de coagulation. Dans les méthodes correctionnelles de ce type, des tests sont utilisés, standardisé pour l’activation par contact et phospholipidique, t. c'est. kaolin-képhaline ou utilisation d'hémolysat (dans ACTE).
Teneur en facteurs de coagulation dans le plasma sanguin avec différentes périodes de conservation, utilisé pour les tests correctifs | ||
Plasma sanguin | Facteur de coagulation | |
mécanisme interne | mécanisme externe | |
VIII IX XI XII prékallicréine | VIIXV JE JE | |
| Indigène (avec une durée de conservation allant jusqu'à 18 non) | ++++ | ++++ |
| Adsorbé * | +-++ | –+- |
| Avec une durée de conservation de plus de 24 non | -+++ | ++– |
| Avec une durée de conservation de 2 à 4 jours (à une température de +4°C) | Non utilisé | ++-+ |
| Filtré ** | Non utilisé | –++ |
| Plasma natif de poussins ou de canetons (jusqu'à 3-4 jours) | +++- | Non utilisé |
| Remarque. (+) — présence d'un facteur; (-) - absence. | ||
| * L'adsorption s'effectue soit avec du sulfate de baryum issu de plasma oxydé (verre4-plasma). ou gel d'hydroxyde d'aluminium à partir de plasma de citrate (Au(Ohio)3-plasma). | ||
| ** La filtration est réalisée à travers deux filtres à amiante (Filtres Seitz) - avec 20 % (filtre supérieur) et 30 % (filtre inférieur) teneur en amiante respectivement doublée ou triplée 30 et 20 % filtres. | ||
Tests pour mélanger le plasma sanguin du patient avec le plasma, avoir une déficience connue de l'un ou l'autre facteur
Déterminer le temps de céphaline activée dans le plasma sanguin testé, plasma normal (CONTRÔLE) et dans le plasma présentant un déficit connu en facteur VIII (d'un patient atteint d'hémophilie A), IX (d'un patient atteint d'hémophilie B), XI et XII. Ensuite, un mélange est préparé à partir d'échantillons de plasma citraté du sujet de test. (7/10 volume) et séquentiellement avec chacun des plasmas déficients (3/10 volume), en commençant par un déficit en facteurs VIII et IX (les formes de pathologie les plus courantes!).
Du kaolin et de la céphaline sont ajoutés au mélange, et par 2 les mines le soumettent à une recalcification (à une température de 37 ° C). Dans il a mélangé, où le temps de céphaline activée ne se normalise pas, avoir le même défaut de coagulation.
Alors, si le temps de céphaline activée du patient examiné n'est pas normalisé par l'ajout de plasma sanguin provenant d'un patient présentant un déficit connu en facteur VIII, mais est corrigé par le plasma sanguin d'un patient présentant un déficit en facteur IX, il a L'hémophilie A.
De même,, mais sur la base du test de prothrombine, le déficit en facteurs du complexe prothrombique est différencié (X, V, VIIe et II).
Test de génération de thromboplastine
Pour différencier les troubles du mécanisme interne de la coagulation sanguine, le classique test de génération de thromboplastine avec remplacement de composants plaquettaires, dont la préparation nécessite un investissement important en temps et en sang, céphaline Les inconvénients du test de génération de thromboplastine sont son encombrement, la nécessité de préparer un grand nombre de réactifs, temps important consacré à sa mise en œuvre.
Test de correction, basé sur le test d'autocoagulation.
Un autre test correctif répond pleinement aux objectifs du diagnostic express., basé sur une correction avec les mêmes composants du sang normal basé sur le test d'autocoagulation.
Ce test est très fiable, rapide et facile à réaliser et nécessite peu (pas plus 0,5 ml) la quantité de sang du sujet, ce qui permet son utilisation en pratique pédiatrique.
En lui, comme dans le test de génération de thromboplastine, Le plasma adsorbé et le vieux sérum sanguin sont utilisés pour la correction, qui est à nouveau centrifugé avant l'étude. Verser dans trois tubes à essai 2 ml 0,222 % solution de chlorure de calcium et ajoutez à deux d'entre eux 0,1 ml de plasma sanguin normal adsorbé (1-je suis un tube à essai) et 0,1 ml de sérum sanguin ancien normal (2-je suis un tube à essai). Dans trois autres tubes à essai, ajoutez 0,2 ml de plasma citraté normal. Ajoutez ensuite chaque tube à essai contenant une solution de chlorure de calcium. 0,1 ml de sang citraté du sujet.
Exactement dans 4 min d'incubation de ce mélange, son activité coagulante est testée sur plasma normal.
Une forte diminution de l'activité coagulante uniquement dans le premier tube à essai (avec BaSO normal4-plasma) indique que le patient présente un déficit en facteur IX (hémophilie en), seulement dans le deuxième tube à essai (avec du vieux sérum) — à propos du déficit en facteur VIII (L'hémophilie A); si la correction se produit dans les deux tubes à essai (tout aussi fort), puis, évidemment, il y a un déficit en facteur XI ou XII (cm. Tableau. 14).
Tests de coagulation, différencier les troubles de la coagulation sanguine par un mécanisme interne (avec des temps de prothrombine et de thrombine normaux) | |||
Facteurs déficients dans le plasma sanguin étudié | Composants du sang normal, ajouté au plasma de test | ||
Plasma adsorbé (sans facteur IX) | Vieux sérum (sans facteur VIII) | Un mélange de plasma adsorbé et de vieux sérum | |
| Facteur VIII | + | – | + |
| Facteur IX | – | + | + |
| Facteurs XI ou XII | + | + | + |
| Remarque. (+) - normalisation de la coagulation; (-) - manque de normalisation de la coagulation. | |||
Ce test est très sensible, puisque l’étude est menée sur dilué 20 fois le sang lorsque la compensation du facteur 3 hémolysat plaquettaire. Le seul réactif utilisé est une solution hypotonique de chlorure de calcium, qu'est-ce qui rend un échantillon public.
La technique des tests de correction est tout aussi simple., réalisée sur la base d'un test de prothrombine pour différencier un déficit en facteur II, V et VII+, X (dans la table).
Tests de coagulation, déficit en facteur de différenciation II, V et VII+, +X, réalisé sur la base d'un test de prothrombine (avec un temps de thrombine normal) | ||||
Facteurs déficients dans le plasma sanguin étudié | Composants du sang normal, ajouté au plasma de test | |||
Plasma adsorbé (sans facteurs II, VII, X) | Le vieux plasma (sans facteur V) | Plasma filtré (sans facteurs VII et X) | Vieux sérum (sans facteurs II et V) | |
| Facteurs VII ou X | – | + | – | + |
| Facteur V | + | – | + | – |
| Facteur II | – | + | + | – |
| Remarque. (+) - normalisation de la coagulation; (-) - manque de normalisation de la coagulation. | ||||
Différencier le déficit en facteur VII du déficit en facteur X, un test de coagulation supplémentaire est effectué avec l'ajout d'une solution de venin de serpent vipère au plasma sanguin testé - médicament lebétox (une telle concentration de poison est sélectionnée, qui en présence de céphaline et de chlorure de calcium provoque une coagulation en 20-25 s; tous les ingrédients sont pris en quantité 0,1 ml et mélanger) (tableau ci-dessous).
Une préparation de venin de vipère de Russell est utilisée dans le même but., vivre en Inde (préparation stipulé).
Tests de coagulation, différenciation du déficit en facteurs VII et X à l'aide du venin de vipère (lebétox) | |||
Facteurs déficients dans le plasma sanguin étudié | Tests | ||
avec venin de vipère + céphaline + chlorure de calcium | avec venin de vipère + céphaline + chlorure de calcium + plasma sanguin filtré (source de facteurs V a VIII) | prothrombine | |
| Le facteur X | – | – | – |
| Facteur VII | – | + | + |
| Remarque. (+) - normalisation de la coagulation; (-) - manque de normalisation de la coagulation. | |||
Le diagnostic différentiel est complété, si nécessaire, par la détermination quantitative des facteurs déficients ou de leurs inhibiteurs immunitaires spécifiques., Pourquoi utilise-t-on des techniques standardisées spéciales très sensibles ?. Ces techniques utilisent la construction de courbes de dilution d'échantillons mixtes de plasma sanguin normal avec correction du déficit de tous les facteurs., sauf celui à l'étude. Ces courbes permettent de déterminer l'activité du facteur test dans le plasma des patients..
Surtout il est important de quantifier la concentration des facteurs VIII et IX, ainsi que la présence de leurs inhibiteurs chez les patients atteints d'hémophilie A et B (surtout avant et pendant une intervention chirurgicale et pendant un traitement substitutif intensif), ainsi qu'en cas d'hémorragie post-partum abondante et retardée, lorsqu'il faut faire la différence entre le syndrome CIVD et une pathologie plus rare - l'apparition d'un inhibiteur immunitaire du facteur VIII (encore beaucoup moins souvent - facteur V).
Avec déficit sévère en facteur XIII (pathologie héréditaire très rare) tous les tests de coagulation sont normaux, mais les caillots se dissolvent dans 5M ou 7M d'urée.
Il permet également de différencier le déficit de divers facteurs de coagulation en prenant en compte le degré et, notamment, moment de la normalisation des résultats des tests après l'administration intraveineuse de produits sanguins aux patients, t. c'est. comptabilisation de la correction en direct selon la méthode L. 3. Tout.
Cette technique est particulièrement efficace lorsqu'il existe une grande différence dans l'espérance de vie des facteurs différenciateurs en circulation.. Alors, La demi-vie des facteurs du complexe prothrombique varie de plusieurs heures (facteur VII) jusqu'à plusieurs jours (facteur II). Les facteurs X occupent une position intermédiaire entre eux (2- 2,5 jours) et V (12— 18 heures).
Par conséquent, après une transfusion massive de plasma par jet, l'indice de prothrombine augmente très brièvement avec un déficit en facteur VII., avec déficit en facteur V - légèrement plus long (environ 4 à 6 fois), et avec un déficit en facteurs X et, notamment, II pour une période plus longue (sur 1-2 jours). L'effet du médicament PPSB sur l'indice de prothrombine est indicatif à cet égard. (concentré de facteur VII, IX, X et II). Il normalise également le temps de prothrombine à court terme en cas de déficit en facteur VII et à plus long terme. (à plusieurs reprises!) avec déficit en facteurs X et II. Parce que ce médicament ne contient pas de facteur V, cette lacune ne peut pas être corrigée par lui.
Une différence similaire est révélée lors de la transfusion et du traitement substitutif de facteurs du mécanisme de coagulation interne. (XII, XI, IX et VIII), ce qui est enregistré par le test de thromboplastine partielle activée.
Un intérêt particulier est dynamique de la correction du niveau de facteur VIII et des lectures d'aPTT pendant le traitement transfusionnel pour l'hémophilie A et la maladie de von Willebrand. Dans la première de ces maladies, on constate une amélioration immédiate et maximale de la coagulation après transfusion. (vaporiser, rapide!) administration de plasma ou de cryoprécipité d'antihemophilus, et puis assez vite (de 10h à 18h) son déclin constant, alors que dans la maladie de von Willebrand, il y a une certaine augmentation de l'activité de coagulation pendant plusieurs heures après la transfusion, et puis son déclin est beaucoup plus lent, qu'avec. À cet égard, les transfusions de remplacement sont moins souvent utilisées dans le traitement de la maladie de von Willebrand., qu'avec l'hémophilie A.
Etude de l'activité fonctionnelle des facteurs de coagulation et des composants des systèmes kallicréine-kinine et fibrinolytique à l'aide de substrats chromogènes
Les méthodes sont basées sur l'étude de l'activité des enzymes protéolytiques et de leurs inhibiteurs, impliqué dans la coagulation du sang, fibrinolyse et formation de kinines, par l'intensité et la vitesse de clivage des peptides spécifiquement sensibles à ces enzymes, lors de la dégradation, le colorant est libéré (β-nitroaniline).
Degré de couleur du mélange réactionnel déterminé par spectrophotométrie, et par son intensité l'activité des enzymes correspondantes est jugée (facteurs de coagulation, kallickreina, plasmine et autres.), et en inhibant le processus - sur l'activité des inhibiteurs d'enzymes.
Alors, par exemple,, l'effet de l'héparine et de l'antithrombine III peut être évalué en affaiblissant le clivage des substrats chromogènes par le facteur Xa ou la thrombine, et activité α2-antiplasmine - en affaiblissant l'effet de la plasmine sur le substrat chromogène correspondant. Substrat chromogène ou avoir une désignation numérique (par exemple,, s-2222), ou sont appelés chromosines avec le préfixe abrégé, désignant cette enzyme, auquel ce substrat est sensible (par exemple,, Chromozym PL est un substrat de plasmine, Chromozym TH - substrat de thrombine, Chromozym PK - substrat prékallicréine/kallikréine, etc.. ré.).
Les substrats chromogènes élargissent les possibilités d'étude du système d'hémostase, mais pas encore suffisamment disponible pour de nombreux laboratoires. Quelques recherches, réalisé avec leur aide, n'ont aucun avantage par rapport aux tests de coagulation conventionnels et donnent des résultats qui coïncident avec eux; dans d'autres cas, leur utilisation simplifie et accélère la recherche, le rend plus précis; troisièmement, ces méthodes ont une signification indépendante et ne peuvent être remplacées par des tests de coagulation (par exemple,, définition de la prékallicréine).
Détermination immunologique des composants du système hémostatique
La détermination immunologique des composants du système hémostatique est réalisée à l'aide de méthodes:
- Immunoprécipitation;
- Immunoélectrophorèse;
- Radio-immunologiques et autres avec antisérums appropriés
Dans ce cas, la teneur en antigène de l'un ou l'autre facteur de coagulation dans le plasma sanguin est évaluée. (ou ses fragments), activité non fonctionnelle, qui peut être fortement réduit avec des taux normaux d'antigène dans le plasma. Cette situation est typique de tous ces cas, lorsque des substances anormales sont synthétisées dans le corps (fonctionnellement déficient) facteurs, conservant leur antigénicité, mais n'ayant pas la capacité de participer à l'hémostase.
Ceci permet de distinguer l'arrêt complet de la synthèse des facteurs correspondants et la formation de leurs formes anormales.
Dans le même temps, un certain nombre de composants du système hémostatique ne peuvent être déterminés que par voie immunologique..
Ce groupe comprend des études aussi importantes, en définissant les composants suivants:
- β-thromboglobuline;
- α2-macroglobuline;
- protéines C et S;
- antigènes du facteur VIII:C et VIII:Rcafé;
- produits de fibrinolyse (PDF);
- néoantigènes des complexes thrombine - antithrombine III et plasmine - antiplasmine;
- un certain nombre d'autres tests.
La recherche immunologique complète donc de manière significative l’évaluation fonctionnelle des différentes parties du système hémostatique..
Les tests de diagnostic, basé sur l'utilisation de médicaments à base de venins de serpent comme réactifs
Établi depuis longtemps, que les venins de nombreux serpents contiennent des enzymes protéolytiques hautement actives, provoquant la coagulation du sang et affectant différentes parties de la cascade de coagulation. En conséquence, les venins de serpent et les coagulases qui en sont isolées sont largement utilisés pour reconnaître les troubles hémostatiques., quantification des facteurs de coagulation, détection et quantification de complexes fibrine-monomère solubles (RFMK) et plusieurs autres études.
Les tests avec des venins de serpent rendent souvent le diagnostic des troubles de l'hémostase beaucoup plus simple et plus efficace..
Le tableau fournit des données sur le mécanisme d'action des poisons sur le système de coagulation sanguine et les possibilités d'utilisation diagnostique de chacun d'eux..
Propriétés hémocoagulantes des venins de serpent et leur utilisation dans la pratique du diagnostic | |||
Nom des serpents * et les préparations de leurs poisons | Mécanisme d'action sur le système de coagulation | Différences par rapport aux propriétés des facteurs naturels de coagulation | Possibilités d'applications de diagnostic |
| Gyurza Vipère lebetina); lebétox (La vipère de Russell; stipulé) | Activateur du facteur X (en présence de calcium, facteur V et phospholipides **) | Contrairement à la thromboplastine tissulaire, elle ne contient pas de phospholipides et ne compense pas son déficit. Ne nécessite pas de facteur VII pour la coagulation | Détermination du facteur et des plaquettes et sa libération lors de l'agrégation; différenciation entre le déficit en facteur VII et en facteur X; quantification du facteur X |
| Epha multi-échelle (Echis multigumatos) et épha sableux (Chevaux carinés); èkarin, èhitoks | Activateur du facteur II, forme de la thrombine-Em atypique | Contrairement à l'α-thrombine, la thrombine-Em n'est pas bloquée par l'héparine et l'antithrombine III, n'active pas le facteur XIII (les caillots sont lysés dans l'urée), coagule l'ensemble du pool de fibrinogène et tous les complexes fibrine-monomère solubles | Détection de l'hypercoagulabilité, y compris caché, pendant le traitement à l'héparine; détermination quantitative du fibrinogène total et du RFMC pour le diagnostic de la thrombinémie et de la CIVD- syndrome |
| Cottonmouth commun (Aghistrodon lisse lisse), ainsi que de nombreux serpents à sonnettes d'Amérique tropicale et d'Asie; ancistron-H1, reptilase, botroplotase, crotalase, Ankrod, etc.. | Coagule le fibrinogène, clivant uniquement les peptides A et formant des monomères de fibrine incomplets (des-A-fibrine) | N'élimine pas les peptides B, n'active pas le facteur XIII et les plaquettes, ne provoque pas de rétraction du caillot, non bloqué par l'héparine, lyse rapidement les caillots | Reconnaissance de la dysfibrinogénémie; évaluation du rôle de l'héparine dans les troubles terminaux de la coagulation (par rapport au temps de thrombine) |
| * Tous ces serpents vivent en Asie centrale (les autres espèces ayant un mécanisme d'action similaire et leurs préparations de marque sont indiquées entre parenthèses; La vipère de Russell vit en Inde, Vipère Daboya - en Australie. | |||
| ** Analogue de la céphaline et du facteur plaquettaire 3. | |||
Ces possibilités sont encore élargies avec l'utilisation simultanée de plusieurs poisons et des tests de coagulation généraux les plus simples.. Alors, par exemple,, l'utilisation simultanée de tests de coagulation au venin de vipère et d'efa permet de différencier facilement un déficit en facteur VII, H-V et II (dans le tableau ci-dessous), et avec une correction supplémentaire du plasma normal filtré (source des facteurs V et II) —déficit des facteurs X et V.
Tests de coagulation utilisant divers poisons, déficit différenciateur en facteurs du complexe prothrombique | |||
Facteurs déficients dans le plasma sanguin étudié | Tests | ||
avec venin de vipère + céphaline | avec du poison epha | prothrombine | |
| VII | + | + | – |
| X+V | – | + | – |
| JE JE | – | – | – |
| Remarque. (+) - normalisation de la coagulation; (-)—manque de normalisation de la coagulation. | |||
Détermination des principaux anticoagulants physiologiques
Le plus important est de déterminer l'activité du principal anticoagulant physiologique - l'antithrombine III., une diminution qui peut être génétiquement déterminée (thrombophilie primaire) ou secondaire en raison d’une consommation intensive (DIC, thrombose massive) ou métabolisme accéléré (traitement à l'héparine, L-asparaginase, contraceptifs synthétiques) et blocage par les complexes immuns, paraprotéines, fibronectine, protéines de phase aiguë.
Dans tous les cas, une diminution de l'activité antithrombine III inférieure à 60-65 % soutient la coagulation intravasculaire, rend l'effet anticoagulant de l'héparine moins prononcé. Cependant, très souvent, il n'existe pas de correspondance naturelle entre le taux d'antithrombine III et une diminution de la sensibilité à l'héparine..
Dans ce cas, l'affaiblissement de l'effet anticoagulant de l'héparine l'emporte généralement de manière significative sur le degré de réduction de l'activité de l'antithrombine III.. Prouvées, que dans différentes formes de déficit en antithrombine III, son affinité pour l'héparine peut changer à des degrés divers. Outre, différentes fractions d'héparine, dont la proportion dans les médicaments est très variable, ont également des affinités différentes pour l'antithrombine III. Par conséquent, il est pratiquement important d’étudier comment l’activité réelle de l’antithrombine III, et sa capacité à se transformer sous l'influence de l'héparine en un anticoagulant à action rapide.
Activité anticoagulante de l'antithrombine III
Activité anticoagulante de l'antithrombine III déterminé par la capacité du plasma sanguin testé (divorcé — Méthode Copley-Winterstein ou dénaturation thermique défibrinée à une température de 56 °C - Méthodes Loliger, Abildgaarda et autres.) inactiver la thrombine administrée en externe pendant une certaine période de temps. L'activité résiduelle de la thrombine dans un tel plasma peut être déterminée par son activité de coagulation. (de fibrinogène, plasma adsorbé avec du sulfate de baryum) ou par clivage d'un substrat chromogène, sensible à la thrombine ou au facteur Xa (puisque l'antithrombine III inactive également ce facteur).
Activité du cofacteur de l'héparine
Activité cofacteur héparine de l'antithrombine III contenue dans le plasma sanguin la période à long terme a été déterminée à l'aide d'un test de tolérance à l'héparine plasmatique, qui peut être considéré comme indicatif, car il donne un très large éventail d'indicateurs normaux et n'est pas suffisamment reproductible.
Des tests nettement plus précis et reproductibles, dans lequel on étudie l'effet de différentes concentrations d'héparine sur le temps de thrombine du plasma étudié, contenant une petite quantité de plaquettes. La comparaison est faite avec l'allongement du temps de thrombine du contrôle du plasma sanguin normal., auquel sont ajoutés les mêmes échantillons d'héparine.
Alors, dans le test thrombine-héparine, les quantités d'héparine suivantes sont ajoutées au plasma sanguin testé :, qui, dans le contrôle, prolonge le temps de thrombine avec 15 jusqu'à 32-35 s (faible concentration) et jusqu'à 95-110 s (concentration élevée d'héparine). Sur la base de ces données, les indices de l'activité antithrombine plasmatique sont calculés. (PAA) et réserve de plasma anticoagulant (ARP).
Des techniques similaires sont également largement utilisées pour évaluer le degré d'inactivation de la thrombine, comme dans les tests de coagulation., et sur substrats chromogènes.
Détermination immunologique de l'antigène antithrombine III
Détermination immunologique de l'antigène antithrombine III permet de différencier différents types de thrombophilie:
- avec synthèse insuffisante d'antithrombine III (le niveau de marqueur antigénique est réduit de manière adéquate à la diminution de l'activité);
- avec synthèse préservée de formes anormales et fonctionnellement défectueuses (le niveau de marqueur antigénique est beaucoup plus élevé, que l'activité).
Protéines C et S, thrombomoduline et α2-la macroglobuline est déterminée par des méthodes immunoenzymatiques.
