Tumores ganglios linfáticos
Los ganglios linfáticos pueden desarrollar primaria y secundaria (metastásico) tumor.
El más numerosos entre la neoplasia primaria de tejido linfoide es un grupo de tumores regionales, procedentes de linfoide maligno y, aparentemente, hystyotsytarnoho rostkov. Eso linfoma maligno. Éstos incluyen:
- Limfogranulematoz;
- Linfosarcoma;
- Retikulosarkoma;
- Mieloma múltiple (mieloma).
Clínicamente, estos un aumento de manifiesto en los ganglios linfáticos del tumor o grupo de nodos cualquiera, dos áreas menos del cuerpo. Los ganglios linfáticos son indoloras, densidad variable, movimiento, no soldadas o soldadas entre sí. Los cambios en la sangre no se observa. Más tarde, cuando la enfermedad progresa secuencialmente afecta los ganglios linfáticos a otras áreas del cuerpo, bazo, hígado, médula ósea, etc..
Linfosarcoma Nodular
Linfosarcoma Nodular (linfosarcoma folicular, gigantofollikulyarnaya linfoma, makrofolliku- lyarnaya linfoma, germinoblastoma, tsentrotsytoma, tsentroblastoma, Enfermedad de Brill, y otra Simmersa.).
Las muestras de tejido encontrados ampliaron significativamente folículos linfáticos, que consiste en prolinfocitos o limfoblastvv, rodeado por pequeñas células linfoides. La enfermedad se caracteriza por la progresión lenta. Con el desarrollo del proceso patológico de los límites entre las células grandes (follikulami) y sus alrededores linfocitos pequeños se vuelven menos claras.
En las preparaciones citológicas punteada de los ganglios linfáticos se encuentran prolinfocitos o una mezcla prolinfocitos con linfoblastos, raramente observado linfoblástica y formas inmunoblástico. Identificadas las células en mitosis. En casos, cuando puntiforme no obtiene a partir de la zona del tumor, linfocitos predominan en las formulaciones.
Linfosarcoma con un crecimiento nodular debe distinguirse de los ganglios linfáticos hiperplasia folicular reactiva, que se caracteriza por la presencia de numerosas figuras mitóticas y marcada reacción de macrófagos. Cuando hiperplasia reactiva puede estar presente en los componentes de la formulación de la inflamación crónica. Desempeña un papel y la edad del paciente. Hiperplasia reactiva de los ganglios linfáticos en niños y jóvenes. Linfosarcoma nodular se presenta en niños es extremadamente raro, y la adolescencia no se encuentra.
Linfosarcoma difusa
Hay seis variantes morfológicas de linfosarcoma difusa.
Linfosarcoma Limfocitarnaâ (linfosarcoma linfocítica bien diferenciado, zlokachestvennaya linfoma, linfocitoma)
El examen microscópico reveló unas células de nódulos linfáticos puntiforme, morfológicamente similares a madurar linfocitos; polimorfismo nuclear veces marcada. No hay figuras de mitosis.
Citológica e histológica incluso diferenciar este tumor con leucemia linfocítica crónica sobre la base de citológico y el examen histológico incluso sin datos clínicos, fotos de la sangre y la médula ósea no es posible. Cuando el proceso leucemización, t. es. progresión linfosarcoma con infiltración de la médula ósea y sangre periférica, el cuadro general de la sangre y la médula ósea, similares a los de la leucemia linfocítica crónica.
Linfosarcoma Limfoplazmocitarnaâ (limfoplazmotsitoidnaya zlokachestvennaya linfoma, limfoplazmotsitoidnaya immunotsitoma)
Las células de nódulos linfáticos tumor puntiforme se encuentran, prolinfocitos y células plasmáticas en varias combinaciones. Entre las células tumorales se pueden detectar células plasmáticas típicos y plazmatizirovannye, t. es. tipos de células de linfocitos o prolinfocitos maduros, pero con un citoplasma basófilo más amplio.
A veces el número de células plasmáticas plazmoblastami presenta con síntomas de atipia e incluso inmunoblasto. Entre las células linfoides, excepto los linfocitos y prolinfocitos veces hay linfoblastos. Tal combinación de elementos celulares puede ocurrir en la leucemia linfocítica crónica, Macroglobulinemia de Waldenstrom y la enfermedad de cadena pesada.
Al pintar sobre glicosaminoglicanos (mukopolisaxaridы) citoplasmática (o núcleos) células tumorales inclusiones globulares PAS positivos detectados, diastasis resistentes. Esperado, se inmunoglobulina M, corta g o un, que son producidos por las células de linfosarcoma lymphoplasmacytic. En el plasma sanguíneo puede ver el contenido inmunoglobulinas correspondientes, qué, aparentemente, debido a la violación del mecanismo de la secreción.
Linfosarcoma Linfoma se puede transformar en linfosarcoma inmunoblástico.
Prolimfocitarnaâ linfosarcoma
El punteada tipo de célula tumoral encontró prolinfocitos, entre los cuales hay linfoblastos aislados.
El linfosarcoma prolinfocítica sustrato también puede ser células de centros germinales de folículos, pequeño o mediano tamaño con núcleos, que tiene un rebaje característica, cromatina fina y blednookrashennuyu citoplasma escaso. Tales núcleos se denominan dividida.
Linfosarcoma prolinfocítica escinde (germinocitoma, tsentrotsytoma, células de linfoma maligno de los centros germinales de los folículos) caracterizado crecimiento predominantemente nodular.
Una versión es también linfosarcoma prolinfocítica linfosarcoma esclerosante, en el que el crecimiento de tejido conectivo fibroso en forma de hebras. Composición celular puede ser punteada magra. Este tipo de linfosarcoma menudo localizada en la ingle y parietal (parietal) ganglios linfáticos, mientras que en la forma nodular de la enfermedad de Hodgkin, que a veces es necesario diferenciar la enfermedad, Afecta principalmente a los ganglios linfáticos cervicales y mediastínicos.
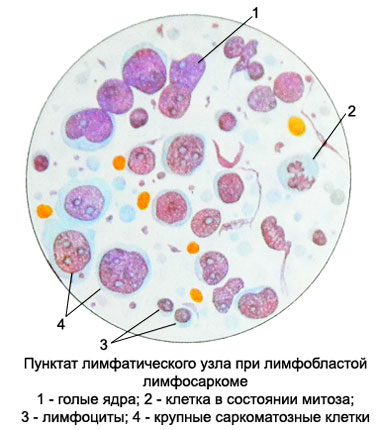
Linfosarcoma linfoblástico (linfosarcoma pobremente diferenciado, zlokachestvennaya tipo limfoblastnogo linfoma, tsentroblasticheskaya zlokachestvennaya linfoma)
El sustrato puede ser un tipo de célula tumoral micro- y makrolimfoblastov. En el primer caso, que son pequeños, los pobres núcleos de cromatina, Tener un nucléolo, y un borde estrecho de citoplasma basófilo. Con la progresión del proceso de desarrollar leucemia linfoblástica aguda.
Makrolimfoblasty (células en el 3- 4 veces más pequeña de linfocitos) Ellos tienen un gran núcleo redondo o ovalada, a veces en forma irregular e irregular de bordes con 1- 3 nucleolos, que van con frecuencia cerca de la membrana nuclear interna. El citoplasma de las células es contornos borrosos, basófilo, moderada o blednookrashennaya.
A menudo hay células en mitosis.
En algunos casos tumores sustrato son linfoblastos, que tiene una estructura única de núcleos de cromatina, recordando convolutas. Este tipo de tumor se produce en la adolescencia. Los más afectados los ganglios linfáticos del mediastino. Progresando, el proceso pasa a la leucemia aguda.
Ocurre variante esclerosante sarcoma linfoblástica, en el que las células tumorales se separan por las células del tejido conectivo en. En las preparaciones citológicas encontrado linfoblastos y prolimfoity. La enfermedad se presenta favorable.
Linfosarcoma inmunoblástico (immunoblastnaya zlokachestvennaya linfoma, sarcoma inmunoblástico)
La hinchazón se produce a menudo en el fondo de la inmunodeficiencia, o terapia inmunosupresora, pero también puede desarrollarse en pacientes sin deterioro del sistema inmunológico.
Los tumores detectados puntiformes inmunoblasto - Las grandes células con gran redondo o núcleos vesiculares ovales, que contiene uno, rara vez dos grandes nucléolo, situado en el centro. Los núcleos tienen una ubicación céntrica o excéntrica. El citoplasma abundante, basófilo, color intensamente.
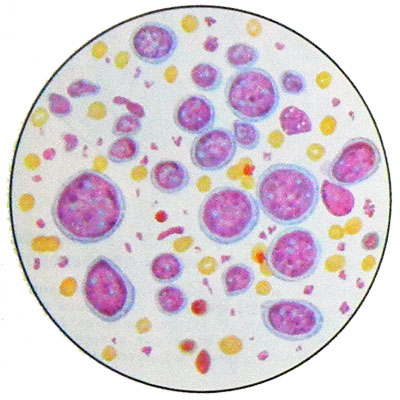
Muchas células en mitosis. La suspensión de células tumorales dar una respuesta positiva Koons (na inmunoglobulina), Consecuentemente, son un B-inmunoblasto. El inmunoblástico existencia de células T naturaleza celular de linfoma no se prueba.
El linfoma de células del sustrato puede ser inmunoblástico la diferenciación celular plasmocitario. Esta célula polimorfonuclear tumor. También inmunoblasto que ocurre con atípica plazmoblasty núcleo situado excéntricamente, y el citoplasma intensamente basófilo. Hay células gigantes multinucleadas e histiocitos.
La presencia de células gigantes multinucleadas puede requerir linfosarcoma diferenciado con linfoma inmunoblástico (Sarcoma de Hodgkin). En tales casos, la biopsia de punción repetida y.
Linfoma Berkitta (limfosarkoma Berkitta)
Se presenta como una enfermedad endémica en África y Nueva Guinea. Casos aislados descritos en otros países. No es la edad de 30 años. Los ganglios linfáticos no suelen participar. Localización preferida del tumor - los ovarios, íleon y ciego, glándulas tiroides y salivales, huesos de la cara y tubular, el tejido del cerebro o la médula espinal, tejido adiposo retroperitoneal.
Los tumores detectados puntiformes tipo de células pequeñas explosiones indiferenciadas monomórficos o mikrolimfoblastov. Los granos de la forma redonda, a veces con pequeñas depresiones, disponible de 2 a 5 nucleolos. El citoplasma es estrecho, basófilo, veces vacuolado. Muchas figuras mitóticas. A menudo hay macrófagos con inclusiones de restos celulares y células enteras, su presencia crea una imagen de la llamada "cielo estrellado", que no es específico para el linfoma de Burkitt, como se observa en otros tumores. Proceso leucemización en este tumor se produce.
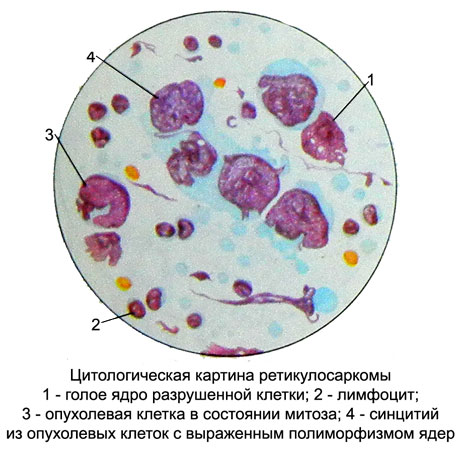
Retikulosarkoma
Retikulosarkoma (sarcoma retikulokletochnaya, linfoma gistiotsitarnaya y otros.) - Tumor maligno, desarrolla a partir de células del estroma reticular.
El sustrato puede ser un tumor células reticulares e histiocitos, perteneciente a un sistema de fagocitos mononucleares. En las preparaciones citológicas se encuentran células grandes (diámetro hasta 35 m) con grandes núcleos vesiculares de varias formas (redondeado, oval, con contornos irregulares o receso) y uno o dos nucleolos.
El citoplasma moderadamente amplia, no siempre claramente definido, basófilo, pintado con diferente intensidad. Hay células con conexiones citoplasmáticos conservados.
Puede haber el fenómeno de la fagocitosis. Un aspecto importante en el diagnóstico es para determinar la actividad de esterasa no específica; histiocitos en ella es alta y no es inhibida por el fluoruro de sodio.
Mieloma (plasmocitoma extramedular, plazmotsitarnaya zlokachestvennaya linfoma)
El tumor puntiforme reveló un gran número de células plasmáticas maduras. El tumor por un largo tiempo puede ser local, en su médula ósea generalización, normalmente, sin infestación.
Limfogranulematoz – Enfermedad de Hodgkin – Linfomatosis maligna crónica
Limfogranulematoz - Enfermedad tumoral de Leukemia Group. Desarrollar a cualquier edad (Los hombres sufren 2,5-3 veces más a menudo). El síntoma principal es una inflamación de los ganglios linfáticos, a menudo en cualquier área.
Al comienzo de la enfermedad están determinados por un solo, movimiento, no soldada a los tejidos circundantes ganglios linfáticos, en el futuro se conviertan densa, soldadas entre sí y, a menudo formar conglomerados. La derrota de los ganglios linfáticos del mediastino son a menudo determinado por métodos radiográficos de investigación, usado mediastinoscopia con biopsia o de diagnóstico toracotomía. Para la detección de ganglios linfáticos, situado debajo del diafragma, Se puede utilizar de diagnóstico laparotomía.
Durante la laparotomía a cabo una biopsia de los ganglios linfáticos disponibles, esplenectomía borde y la biopsia hepática. El examen histológico de las biopsias de tejido para determinar el grado de daño de la prueba y aclarar la etapa clínica de la enfermedad, es de suma importancia para la elección del tratamiento.
A medida que la progresión del proceso con clamidia, excepto los ganglios linfáticos, el bazo y el hígado, puede verse afectado prácticamente todos los órganos y tejidos: Nervioso, hueso, pulmones, riñones, destripar, glándulas endocrinas, etc..
Desde lugares extraganglionares Hodgkin es la enfermedad pulmonar más común. Según varios investigadores, su frecuencia es de 20 de 45 a 54 % casos. A menudo, se observa y pleural específica. En el líquido pleural reveló linfoide, células reticulares y Berezovsky-Sternberg.
De acuerdo con la clasificación clínica de la enfermedad de Hodgkin, dependiendo de la extensión de la enfermedad se divide en cuatro pasos.
La primera etapa de la enfermedad de Hodgkin
Nódulos linfáticos un área (YO) o el fracaso de cualquier órgano o tejido (ES DECIR).
La segunda etapa de la enfermedad de Hodgkin
Los ganglios linfáticos de los dos o más áreas en un lado del diafragma (Yo) o el mismo y localizado lesión de cualquier órgano o tejido (Iie) en el mismo lado del diafragma.
La tercera etapa de la enfermedad de Hodgkin
Ganglios linfáticos todas las áreas en ambos lados del diafragma (tercero), o acompañado de una lesión localizada de cualquier órgano o tejido (III), o lesión del bazo (Iiis), o la derrota de ambos (IIIEs).
La cuarta etapa de la enfermedad de Hodgkin
Pérdida difusa de uno o más órganos con una lesión o sin afectación ganglionar.
La localización de las lesiones en estadio IV, histológicamente probada, denotado por el símbolo: L - LUZ, H - hígado, M cerebro -kostny, O - hueso, P - плевра, D - кожа, tejido subcutáneo.
Los síntomas comunes de la enfermedad (B):
- Sudor Noche.
- La temperatura corporal por encima de 38 ° C.
- 3. Pérdida de peso en 10 % y más para 6 meses.
Dependiendo de la presencia o ausencia de uno o más síntomas comunes, t. es. signos de intoxicación, Cada etapa se divide en dos:
- A - en ausencia de síntomas;
- D - si está presente.
Los cambios específicos en el cuadro hemático con clamidia no está marcado. El número de leucocitos puede ser diferente. La mitad de los pacientes temprano en la leucocitosis enfermedad observada. A Menudo, especialmente con la participación de los órganos internos, desarrollar leucopenia con neutrofilia relativa y desplazará hacia la izquierda. Posible y normal de glóbulos blancos.
La neutrofilia se observa independientemente del número de leucocitos y la etapa de la enfermedad en 50 % casos. Inicialmente, puede haber un cambio puñalada en leucograma, y luego aparecer en la sangre periférica y mielocitos toksogennaya grado de aspereza en granulocitos neutrófilos, que aumentó el contenido de lípidos, fosfatasa alcalina, y una etapa IV del proceso - y peroxidasa.
Eosinofilia significativa (a 50 % y mas) raramente observado (a 3 % casos). En medio de la disminución observada en el número de granulocitos eosinófilos, hasta aneozinofiliya. En las etapas de la enfermedad II y III puede ocurrir monocítica, que está en la última etapa se sustituye monocitopenia.
Con la progresión del proceso como resultado de la toxicidad y la supresión de la médula ósea bajo la influencia de norma citostáticos anemia- hyperchromic o carácter, trombocitopenia y leykopeniya.
Enfermedad de Hodgkin es un rasgo característico aumento de la tasa de sedimentación globular (30-40 mm / h, y III y IV de la enfermedad etapa especialmente - a 70-80 mm / h).
En el estudio de la médula ósea en el comienzo de la enfermedad es marcada hiperplasia de la hematopoyesis germen granular. El número de granulocitos eosinófilos aumentó, varios número de células megacariocítica sin cambios, y el número de serie de glóbulos rojos con el crecimiento de la intoxicación y la supresión de la médula ósea reducida. Si afecta el tumor punteada médula ósea en sus células linfáticas se puede detectar- granulomas.
Actualmente, existen diferentes clasificaciones de la enfermedad de Hodgkin, tratando de vincular el cuadro clínico de la enfermedad con cambios morfológicos en los ganglios linfáticos y otros órganos. Cabe destacar Lux clasificación morfológica, Butler y los hicsos (1966), según la cual hay cuatro tipos histológicos de la enfermedad de Hodgkin.
Linfohistiocitario versión de la enfermedad de Hodgkin
Linfohistiocitario variante se caracteriza por el predominio de linfocitos en los ganglios linfáticos e histiocitos. Al ver que muchos fármacos se pueden detectar pequeñas células Berezovsky-Sternberg de dos palas aislados con una amplia citoplasma basófilo de color claro, así como la única granulocitos eosinófilos y células plasmáticas.
Esclerosis nodular
Cuando nodular, o nodular, la proliferación de los ganglios linfáticos esclerosis aparecen como bandas de tejido fibroso. Células Berezovsky-Sternberg encontrados, sus predstadii (Células de Hodgkin) y células reticulares. Células Berezovsky-Sternberg son grandes tamaños, Tienen una gran cantidad de pequeños núcleos o núcleo de un multipala con grandes nucleolos. Citoplasmática amplia, espumoso, ligero.
Variante de células mixtas de la enfermedad de Hodgkin
Variante de células mixtas se caracteriza por la diversidad de la composición celular de los ganglios linfáticos. También linfocitos, que se encuentra en los preparativos de eosinófilos y granulocitos neutrófilos, plasmacitos, células reticulares, Células Hodgkin y típica de células Sternberg Berezovskogo-.
Lymphogranulomatosis con depleción linfoide
Para la opción de depleción linfoide fibra gruesa característica o una expansión masiva del tejido conectivo (opción fibrótico), la presencia de áreas de necrosis y un pequeño número de células de Hodgkin, células atípicas Berezovskogo- Sternberg, un predominio de células reticulares y Berezovsky-Sternberg con esclerosis moderada (opción reticular).
Muchos creen variantes histológicas morfología de las sucesivas etapas de desarrollo de predominio linfoide la enfermedad de Hodgkin en el inicio del proceso hasta el final de depleción linfoide de la enfermedad, cuando el número de linfocitos disminuyó significativamente.
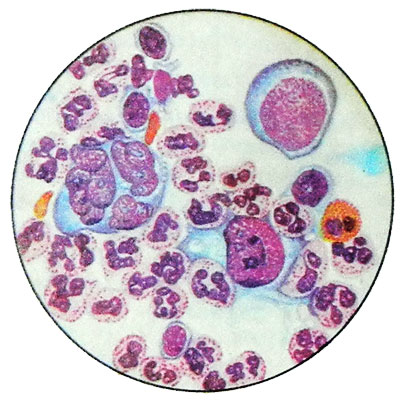
Uno de los métodos de diagnóstico de la enfermedad de Hodgkin es un estudio histológico y citológico de drogas. El diagnóstico puede ser considerado válido sólo si se detecta a preparaciones de células Berezovskogo- Sternberg. Estas células son elementos linfogranuloma multi-específica. Doblaron forma, tamaño desde 40 a 80 m, redondo, núcleos o palmadas en forma de frijol, es una central o excéntrico. En los núcleos de más visible 1-2 muy grande nucleolo, menos fina 5-8. Células Berezovsky-Sternberg Classic doble, en el que el núcleo de la misma forma y tamaño, Son como imágenes especulares entre sí.
En las células más maduras Berezovsky-Sternberg suelen tener múltiples núcleos. Citoplasma basófilo, pintado en tono azul oscuro azulado o pálido.
Predstadii, o jóvenes células Berezovsky-Sternberg, mononucleares, Menor. Los núcleos de ronda, céntrico y tener dos o tres grandes de color azul claro nucléolo, citoplasma es de color más intenso, basófilo.
Cuando estudio citoquímico en células Berezovsky-Sternberg se encuentran glucógeno, Un naftilatsetatesteraza inespecífica, Kislaya fosfatasa, ARN-asa y el ADN-asa, sukcinatdegidrogeiaza, Una y otra vez-diaforasa, glucosa-6-fosfatdegidrogenaza, citocromo oxidasa.
La presencia en un ganglio linfático eosinofílica puntiforme y granulocitos neutrófilos, células plasmáticas y reticulares, linfocitos, Células Berezovsky-Sternberg, la relación de los cuales puede variar, Crea un panorama mixto y le permite poner el diagnóstico citológico de la enfermedad de Hodgkin con seguridad. La ausencia de patognomónico de la enfermedad de Hodgkin células Berezovsky-Sternberg excluye el diagnóstico de la enfermedad, desde un patrón similar se puede observar en procesos patológicos inflamatorios y otros.
El establecimiento de una variante morfológica de la enfermedad de Hodgkin para determinar el pronóstico aproximado. Así, cuando la versión linfohistiocitario (el comienzo del proceso patológico) Podemos suponer un flujo constante de la enfermedad. En la esclerosis nodular posible larga duración del proceso en los ganglios linfáticos y órganos, situado por encima del diafragma, metástasis al hueso. Síntomas de intoxicación se desarrollan más tarde. Variante de células mixtas - el más frecuente (en 60 % pacientes), con una esperanza de vida media de 3-5 años, Se caracteriza por la más grave que en las versiones anteriores. Cuando depleción linfoide la enfermedad puede ser rápida y maligno.
Los criterios de malignidad incluyen el crecimiento de estos indicadores, como la ESR, la cantidad de fibrinógeno en la sangre, la2-globulina, haptoglobina y ceruloplasmina. Activo durante el proceso señalado en los casos, Si todos estos datos de laboratorio, o por lo menos algunos de ellos superan ciertos valores críticos (ESR anterior 30 mm / h, El fibrinógeno ≥ 5 g / l, la2-hlobulynы ≥ 10 g / l, gaptoglobin ≥ 1,5 g / l, tseruloplazmyn ≥ 0,4 Poder. ekstiaktsii).
Sujeto a disponibilidad (B) o la falta de (LA) síntomas comunes y la presencia de (a) o la falta de (y) indicadores de la actividad biológica hay tres grupos de pacientes:
- Aa - con síntomas locales (síntomas comunes están ausentes, parámetros de laboratorio son normales);
- Bb - una generalización del proceso (síntomas comunes son);
- Ab - con un aumento en los valores de laboratorio, precedido por la aparición de síntomas de intoxicación.
Después del tratamiento en pacientes con Ab indicadores de actividad biológica normalizados, en ausencia de tratamiento, estos pacientes van a un grupo Bb, en el que la plena normalización de las pruebas de laboratorio después del tratamiento no se produce.