La definición de las características cuantitativas y cualitativas de los espermatozoides
Determinación de la movilidad de los espermatozoides
La determinación de la movilidad de los espermatozoides es el parámetro más importante, caracterizando la calidad de la eyaculación. Esperma, capaz de fertilización, tener movilidad - Hacer un movimiento progresivo rectilíneo a una velocidad 50 Mkm/s. En el eyaculado puedes encontrar Espermatozoides con trastornos de movilidad: una discusión en forma de oscilatorio, modales y otros tipos de movimiento, que normalmente están ausentes.
La movilidad de los espermatozoides se evalúa en la preparación nativa de eyáculas Con un campo de visión limitado (Con la ayuda de una ventana fonio), Usando el ocular 7x y la lente 40x, Con un condensador medio relacionado. Cálculo 100 célula, Tenga en cuenta el número de dispositivos móviles entre ellos, esperma sedentaria y fija. Los esperma normalmente activos son 80-90 %, Sede -Moving -10-12, fijo - 6- 10 %. Solo se tienen en cuenta aquellos espermatozoides sedentarios y de movimiento activo, quienes hacen movimientos progresivos hacia adelante.
Puede usar una puntuación de evaluación de cinco puntos más detallada:
- "4" - Excelente movilidad (Todos los espermatozoides poseen movilidad progresiva directa con una velocidad significativa);
- "3" - buena movilidad (ligeramente reducido);
- "2" - movilidad mediocre (Mucho esperma inmóvil, Pero con colas vibratorias);
- "1" - Pobre movilidad (Falta de movimiento progresivo, movilidad de solo colas de esperma);
- "0" - El movimiento de los esperma está ausente.
Fertilidad eyaculada Depende de la duración de la movilidad de los espermatozoides, Por lo tanto, es necesario determinar la movilidad del esperma en la dinámica (Kinesegram dinámico).
Se aplica una gota de eyáculas al vidrio de cubierta, Lo dan la vuelta y se ponen una pieza de vidrio con una luna para una percha de esta manera, para que la gota esté en el centro del receso. Los bordes del vidrio de cubierta se lubrican con una parafina líquida y bajo un microscopio determinan el porcentaje de movimiento activo, esperma sedentaria y fija a través de 1, 3, 6, 12 y 24 horas después de la eyaculación. El estudio se lleva a cabo a temperatura ambiente. Normalmente, el número de espermatozoides de movimiento activo se reduce cada 2-3 horas por 20 % ,
- Nota. El examen microscópico de eyaculate debe llevarse a cabo en el laboratorio con una persona, Tener experiencia suficiente en esta área de diagnósticos de laboratorio, Dado que los resultados de determinar la movilidad de los espermatozoides en diferentes investigadores fluctúan a ± 40 % y dependen en gran medida de la experiencia de trabajar con el eyaculado.
Muestra en la "revitalización" de los espermatozoides
Muestra en la "revitalización" de los espermatozoides basado en la restauración de la movilidad normal de inmóvil, Pero esperma viviendo con la ayuda de estimular soluciones:
1) Solución de becker (Glucosa - 3 g, En2HPO4 - 0,6 g, NaCl - 0,2 g, Kh2DESPUÉS4 –0.01 g, Agua destilada antes 100 ml; ph - 7,8);
2) 0,1 % solución de cafeína (Simplemente no en ampolas!) - 10 % Del volumen de eyaculate;
3) 0,1 M Solución de arginina.
Método. Pipeta de medición con capacidad 1 Ml está chupado 0,1 ml eyaculate (bien mezclado) Y escriben con la misma pipeta 0,9 ml de solución estimulante. El contenido de las pipetas se sopla por vaso de tiempo, Mezclar bien por succión múltiple y fluido en un vaso por hora, y luego los preparativos se preparan con una gota colgante. Después de 5— 10 Min es inmóvil, Pero el esperma vivo comienza a moverse.
El porcentaje de esperma móvil determinado inmediatamente cuando se restaura la movilidad y después 3, 6, 12 y 24 no. Para obtener resultados más confiables, se lleva a cabo una muestra paralela con dos soluciones estimulantes. Solo en condición de la imposibilidad de "revitalizar" los espermatozoides inmóviles pueden hablar de necrospermia.
Identificación de esperma viviente entre inmóviles
El principio del método se basa en eso, que las enzimas de esperma viviente deprimen eoin. A medida que se usan los reactivos 5 % Solución acuosa de eosina de potasio y 10 % Solución acuosa de nigrosina.
Método. Se aplica una pequeña gota de eyaculate a la pieza de vidrio., Cerca se coloca el doble de caída 5 % Solución de eosina de potasio y caída 10 % una solución de nigrosina, que también es el doble que una gota de potasio. Primero, la eyaculación se mezcla con eosina de potasio, Espera unos segundos, y luego mezclar con una gota de nigrosina, De nuevo, espera unos segundos y haga golpes delgados con un vidrio de molido.
Uso del sistema de inmersión del microscopio, En frotis, cuentan al menos 200 esperma, Destacando los vivos (Incoloro) Y los muertos (Eosin con color rojo). El número de esperma vivos y muertos se expresa como un porcentaje. En ausencia de nigrosina, una gota de eyáculas se mezcla con una gota 5 % La solución de eosina de potasio y los golpes delgados se preparan para la microscopía. La nigrosina solo mancha los antecedentes de la droga, en el que los espermatozoides se destacan más contraste. Normalmente, el esperma vivo es 80-90 % De su número total.
Contando esperma en 1 ml y en todo el volumen de eyaculate
El número de esperma en 1 ML y en toda la eyaculación se calcula en la Cámara de Contabilidad de Gravoyev.
El número de espermatozoides en todo el eyaculado se determina multiplicando el número de esperma en 1 Ml en el eyaculat (En mililitros).
- Nota. En la cámara de conteo, también puede determinar la cantidad de esperma móvil, Por qué el eyaculado debe diluirse con una solución isotónica cálida de chlorías de sodio y calcular el número de espermatozoides fijos, y luego restarlos del número total.
Normalmente, en el 1 ML Eyaculate contiene 60-120 millones. esperma, con hiperspermia - más 120 Molino., con oligospermia - de 30 a 60 Molino., qué, normalmente, Hace imposible la fertilización. Sin embargo, los casos se describen, Cuando se produce la fertilización al mantener 1 ml eyaculate de 5 a 30 millón. esperma.
De todos modos Cuando la detección de oligospermia 2-3 Contado de control del número de espermatozoides a los intervalos de tiempo a las 3-4 semanas para establecer su número máximo. En el mismo hombre, el número de espermatozoides está sujeto a fluctuaciones fisiológicas significativas.
Normalmente, toda la eyaculación contiene más 150 millón. esperma.
Contando espermatogramas
Un espermatograma es un porcentaje de diversas formas morfológicas de espermatozoides y células de espermatogénesis.
En el frotis, Hematoxilynosina o papenheim teñido, Se calcula no menos 200 esperma, Además, el número de formas normales y patológicas, así como las células de la espermatogénesis se expresan como un porcentaje. El cálculo se realiza utilizando el sistema de inmersión de un microscopio y una máquina para calcular los leucogramas con nombres de claves previamente cambiados.
En el eyaculado normal, las formas de esperma normales son 80-85 %, algunas veces 100 %, Estos incluyen opciones fisiológicas, que se caracterizan o se reducen inusualmente, o reducido, O una cabeza ampliada.
Joven, O inmaduro, Las formas de espermatozoides tienen el resto del citoplasma alrededor de la cabeza y el cuello ("cuello"), observado con relaciones sexuales frecuentes y no son capaces de fertilización.
Antiguas formas de esperma (Hipercromos, Ahromia, Vacuolación de la cabeza) aparecer en el eyaculado después de la abstinencia sexual prolongada y no es adecuado para la fertilización.
Las formas patológicas incluyen espermatozoides con deformaciones de la cabeza: megalopmatozoide (gigantospermatozoides), macro-, microserstosory, cónico, esperma de dos puntos con un cuello y una cola, sin cuello con una o más colas, Sin cola, con cola sin cabeza, etc..
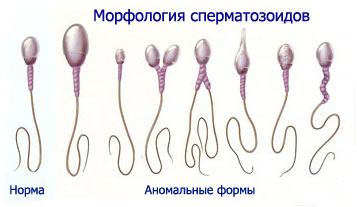
En hombres sanos en eyaculados normales, las formas patológicas de esperma generalmente no se encuentran, Pero a veces su cantidad con la capacidad de fertilización normal de Eyaculate puede lograr 20 %, De estos, aproximadamente 15 % compila la patología de la cabeza, 3-5 % - cuerpos, 2-5 % - Cola.
Con espermatogénesis patológica, La forma secretora de infertilidad detecta espermatozoides con la patología de la cabeza y el cuello. Patología de la cola Generalmente de origen excretor, Ocurre cuando un esperma pasa a través de la vulsión de las formas.
Las células herminativas separadas en diferentes etapas de diferenciación y maduración también son claramente visibles en los medicamentos pintados., lo cual es importante para la diferenciación de aspermia y azoospermia.
Espermatogonía Ellos han redondeado, A veces una forma ovalada, su diámetro 5-12 μm. El núcleo ocupa aproximadamente un tercio de la celda, oscuro- O luz de luz, S 1-2-3 Nuceo- Lama, a menudo ubicado cerca de Kariolemem (Sobre nuclear), estructura de la cromatina melkozernystaya. El citoplasma es estrecho, basófilo, Homogéneo. Dividir espermatogonias mitóticamente varias veces. Hay células con etapas bien definidas de la mitosis.
Algunas de las células, formado a través de la mitosis, diferenciado en espermatocitos i, y luego II pedido. Spermatocyte ordeno - Ronda o células poligonales con un diámetro de 17-19 mm con un gran núcleo redondo y fino luz citoplasma. En preparaciones teñidas es una zona perinuclear claro.
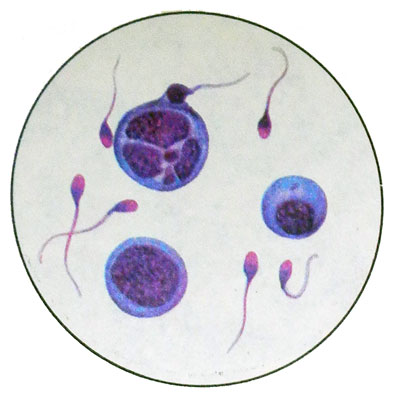
Espermatocitos II de la orden formado como resultado de la meiosis. Son menos, que los espermatocitos del primer orden (diámetro 15 m), Pero en la morfología son casi idénticos. En un eyaculante, son más comunes, que los espermatocitos del primer orden, Pero mucho menos a menudo, que las espermátidas.
Spermatydы - Pequeño, Forma celular redonda o alargada con un diámetro de 12-15 micras con núcleos hipercrómicos redondos, ubicado central o excéntrico. Es posible tener espermatidas de múltiples costos. Citoplasma pálido, Basafi, menudo vacuolado.
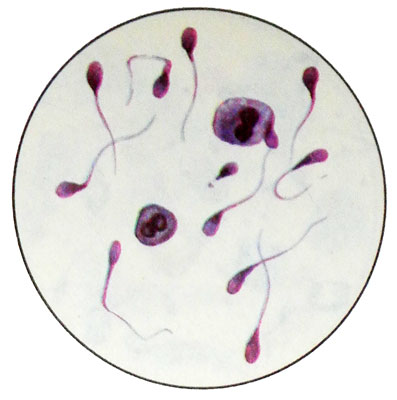
Las espermátidas se convierten en espermatozoides.
Las células de espermatogénesis en un espermatograma normal no son más que 2 %. Se observa una gran cantidad de ellos con una infertilidad secretora.
Para microscopía de contrato de fase Eyaculate se diluye con una solución isotónica de cloruro de sodio con la adición de una pequeña cantidad 1 % Solución acuosa de rivanol o ácido carbólico para reducir la movilidad de los espermatozoides.
Con microscopía luminiscente Se aplica una gota de eyaculación al artículo y una gota de naranja de acridina en la reproducción 1:20000. Las gotas se mezclan y se cubren con vidrio de cubierta. La microscopía utiliza lentes oculares 7x y 40x. Esperma de esperma viviente verde, Dead - en naranja. Las formas normales y patológicas de esperma son fáciles de distinguir debido a sus características morfológicas.
Las reglas para trabajar en un contrato de fase y microscopios fluorescentes se describen en las instrucciones de estos dispositivos.. Cuando se usa una microscopía de contrato de fase y fluorescente, el espermatograma se calcula mediante reglas generales.
Basado en un examen microscópico de eyaculado, se pueden identificar varias condiciones patológicas.
- Asperbia - Ausencia en la eyaculación de los espermatozoides y las células de la espermatogénesis.
- Azoospermia - Falta de esperma en presencia de células de espermatogénesis.
- Astenospermia - Una disminución en el número de células móviles y un aumento en el número de formas patológicas con un número total normal de espermatozoides.
- Oligoastinopermia - Una disminución en el número de espermatozoides y sus formas móviles y un aumento en el número de formas patológicas.
- Necrospermia - La inmovilidad de todos los espermatozoides en el medicamento incluso después de la "revitalización".
- Akinosopermia - estado, en el que, a diferencia de Necrosponsmia, los espermatozoides estacionarios previamente después de la "revitalización" comienzan a moverse activamente.
