Острый миелобластный и миеломонобластный лейкоз
Обе формы лейкоза имеют сугубо гистохимические различия: ни обычная морфология, ни клиническая картина их практически неразличимы.
Миеломонобластный острый лейкоз может быть представлен клетками, каждая из которых несет гистохимические признаки клеток как моноцитарного, так и гранулоцитарного ряда; вместе с тем встречаются случаи заболевания, когда одна часть бластных клеток принадлежит к миелобластам, а другая — к монобластам. Эта группа лейкозов нередко объединяется в литературе понятием «нелимфобластные" (вместе с промиелоцитарным, монобластным лейкозом и эритромиелозом).
Среди нелимфобластных острых лейкозов у взрослых миелобластный и миеломонобластный составляют около 80—90 %, а все нелимфобластные острые лейкозы у взрослых — около 85 % всех острых лейкозов. Børn, modsat, om 85 % составляют лимфобластные острые лейкозы.
Возрастные пики острого миелобластного и миеломонобластного лейкозов наблюдаются до 1—2 и после 10—12 лет. Ifølge litteraturen, средний возраст больных миелобластным острым лейкозом — 38 år, а миеломонобластным острым лейкозом — 50 år.
Формы острого миелобластного и миеломонобластного лейкоза
В настоящее время выделены некоторые формы острого миелобластного и миеломонобластного лейкоза. Принципы их выделения различны.
For Eksempel, выделен острый миеломонобластный лейкоз с транслокацией 8-, 21-th kromosomer. Эта форма встречается в основном у лиц моложе 50 лет и относится к спонтанным неиндуцируемым лейкозам. Заболевание характеризуется довольно благоприятным течением. Красный росток при этой форме нормальный, t. Det er. нелейкемический. В крови нередко обнаруживается эозинофилия. Mere end 50 % больных с этой формой острого лейкоза удается получить ремиссию.
Udover, по морфологии атипичных клеток и ДВС-синдрому выделена особая форма миеломонобластного лейкоза, подобная острому промиелоцитарному лейкозу. Цитохимическая характеристика клеток, несмотря на обильную азурофильную зернистость, соответствует острой миеломонобластной форме. Клетки этого лейкоза не содержат характерных для промиелоцитарного лейкоза кислых сульфатированных мукополисахаридов. Фибробласты костного мозга при этой форме миеломонобластного лейкоза в противоположность промиелоцитарному лейкозу хорошо растут в монослойной культуре.
Клиническая картина острого миелобластного и миеломонобластного лейкоза
Клиническая картина острого миелобластного и миеломонобластного лейкоза обычно характеризуется гематологическими нарушениями. Тяжелое начало заболевания с высокой температурой тела, некрозами в горле свойственно для случаев с глубокой первичной гранулоцитопенией (менее 0,75—0,5 Г в 1 liter blod).
Hos voksne,, normalt, первые проявления этих лейкозов не связаны с внекостномозговыми поражениями: нет увеличения лимфатических узлов, leveren, milt. Børn внекостномозговые поражения бывают несколько чаще. Modsat, при врожденных формах этих лейкозов поражения кожи и внутренних органов встречаются достаточно часто. Нейролейкемия редко бывает в начале заболевания, но если профилактика ее не проводится, наблюдается примерно в 1/4 случаев как при ремиссии, так и при рецидиве.
Бластные клетки во внекостномозговых очагах часто утрачивают зернистость при окраске по Романовскому—Гимзе, но сохраняют пероксидазоположительность и способность опухолевой ткани на разрезе давать окраску, что явилось основанием для названия ее хлоромой.
Картина крови острого миелобластного и миеломонобластного лейкоза
Картина крови в момент исследования может быть различной:
- умеренная анемия нормо- или слегка гиперхромного типа;
- лейкоцитоз с бластами в крови;
- лейкопения с наличием или отсутствием бластов;
- нормальное количество тромбоцитов;
- тромбоцитопения различной степени выраженности.
В отдельных случаях данная форма острого лейкоза может начинаться с так называемой предлейкемической стадии, характеризующейся парциальной цитопенией или панцитопенией, длительным отсутствием бластных клеток в крови и невысоким их содержанием в пунктате костного мозга.
При миелобластном и миеломонобластном лейкозах бластные клетки содержат в цитоплазме азурофильную зернистость (от единичных гранул до десятков), нередко тельца Ауэра, наличие которых является прогностически благоприятным признаком (часто удается достичь ремиссии).
Тельца Ауэра при остром миелобластном лейкозе представлены чаще всего трубчатыми структурами, линейно ориентированными и имеющими четкую периодичность, реже они содержатся внутри гранулярных образований. При электронной микроскопии можно обнаружить переходные формы от азурофильных гранул к тельцам Ауэра, содержащим лизосомальные ферменты: кислую фосфатазу и пероксидазу.
Присутствие гранул в цитоплазме миелобластов в некоторых случаях может выявляться только цитохимически. Ядро бластных клеток обычно круглее, иногда с небольшим вдавлением или неправильной формы, но в соотношении ядра и цитоплазмы всегда преобладает ядро.
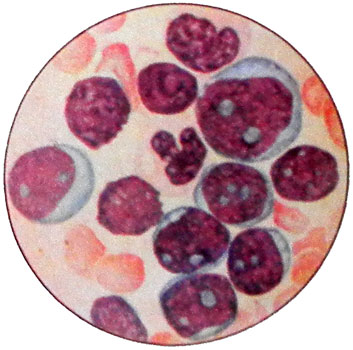
В течение заболевания бластные клетки описываемой формы лейкоза претерпевают закономерные изменения: форма ядра становится из круглой неправильной, цитоплазма из узкого ободка делается широкой и клетки вместо круглых приобретают неправильные очертания. Зернистость, обнаруживаемая в начале заболевания в большом проценте клеток, во многих из них становится невидимой и не выявляется реакцией на пероксидазу.
Частота ремиссий при остром миелобластном и миеломонобластном лейкозах составляет в условиях современной терапии 60—80 %. Средняя продолжительность ремиссии на фоне поддерживающего лечения достигает 12—24 месяцев. Hvor, если ремиссия достигнута, продолжительность жизни больных может превышать 3 år.
