Роды — Вагинальные роды
Описание родов
Большинство женщин, у которых была здоровая беременность, рожают ребенка посредством влагалищного рождения. При влагалищном рождении ребенок появляется на свет через родовые пути. Большинство женщин рождает в пределах 38-41 недели беременности. Однако заранее узнать точное время родов нельзя.
Возможные осложнения при родах
Нужно знать о возможных осложнениях при родах, которые могут включать:
- Кровотечение;
- Маточные инфекции;
- Разрыв ткани вокруг влагалища;
- Осложнения, при которых потребуется использование щипцов, вакуум-экстракции, или кесарево сечение;
- Сгустки крови;
- Травмирование ребенка;
Некоторые факторы, которые могут увеличить риск осложнений:
- Анемия;
- Диабет;
- Нарушение свертываемости крови;
- Болезни легких или сердца;
- Инфекционные болезни (например, активные половые инфекции герпеса, ВИЧ-инфекции);
- Предлежание плаценты (плацента расположена над открывающимся каналом матки);
- Отслоение плаценты (раннее отделение плаценты от стенки матки);
- Выпадение пуповины (пуповина выскальзывает из родовых путей прежде чем голова ребенка);
- Большой ребенок или неправильное положение ребенка в в матке;
Нужно обсудить эти риски с врачом перед родами.
Как проходят вагинальные роды?
Подготовка к родам
Во время беременности рекомендуется выполнять следующее:
- Нужно посещать женскую консультацию;
- Есть здоровую пищу и пить много жидкости;
- Спать настолько долго, как это возможно;
- Почитать литературу о рождении и принятии родов;
- Можно выбрать человека, который будет рядом и окажет поддержку во время родов;
- Нужно обсудить с врачом следующее:
- Способы связи после того, как начнутся роды;
- Шаги, которые необходимо предпринять при начале родов;
- Нужно ли принимать обезболивающее во время родов?
- Методика массажа промежности — области между анусом и влагалищем. Массаж может помочь снизить вероятность травмы в этой области;
- Как быстрее доехать в больницу;
- Нужно знать о признаках начала родов, которые включают:
- Схватки;
- Отхождение околоплодных вод (амниотическая жидкость, которая окружает ребенка просачивается через влагалище);
- Боль в спине;
- Незначительное влагалищное кровотечение.
Настоящие и ложные роды
Перед началом настоящих родов может быть период «ложных» родов. Эти нерегулярные сокращения матки, называются сокращениями Брэкстон-Хикса. Это нормальное явление, однако, может быть болезненным. Ложные схватки, как правило, ощущаются в желудке, а не в спине. Длительность между сокращениями — хороший способ узнать приближение настоящих родов. Нужно обратить внимание на период между сокращениями. Если схватки становятся все чаще, длительнее, сильнее, и ощущаются в спину, то это может быть признаком наступающих родов. В этом случае нужно обратиться к врачу.
Роды
Во время этого процесса ребенок выходит из лона матери. В начале родов, матка (там, где ребенок растет во время беременности) начнет сокращаться, перемещая ребенка вниз во влагалище. Шейка матки (открытие матки во влагалище), постепенно увеличивается до диаметра около 10 сантиметров. Это позволит ребенку пройти через отверстие во влагалище. Этот процесс обычно занимает некоторое время. Однако, если у вас ранее уже были были влагалищные роды, то процесс должен быть быстрым.
Анестезия
Роды могут вызвать сильную боль, но нужно иметь ввиду , что роды каждой женщины проходят по-разному. При планировании рождения нужно поговорить со своим врачом о возможностях для облегчения боли.
На ранних стадиях родов могут быть полезными такие методы, как ритмичное дыхание, медитация, точечный массаж. Некоторым женщинам не требуется обезболивание.
Есть много вариантов обезболивания при родах. Все процедуры, чтобы уменьшить боль во время родов имеют риски и положительные стороны. Нужно обсудить это с врачом.
- Обезболивающие, вводящиеся внутривенно или посредством мышечной инъекции:
- Применяются, когда схватки становятся более сильными и болезненными;
- Могут проникнуть в кровь ребенка.
- Эпидуральная блокада:
- Жидкие обезболивающие лекарства вводят в район спинного мозга;
- Вводится анестезиологом (врач, который специализируется на наркозе);
- Не проникает в кровь ребенка;
- Уменьшает ощущение боли в нижней части тела;
- Обеспечивает хорошее обезболивание и позволяет продолжать роды;
- Иногда может вызывать головные боли и падение артериального давления, а также изменение в сердцебиении ребенка.
- Спинальная анестезия:
- Жидкие обезболивающие вводят в спинномозговую жидкость;
- Используется для облегчения боли во время родов, особенно если необходимо применение щипцов или вакуум-экстракции;
- Часто используется для кесарева сечения;
- Обезболивает нижнюю половину тела и уменьшает способность к выталкиванию ребенка;
- Обеспечивает хорошее обезболивание и быстро начинает действовать;
- Может вызывать головную боль после родов и падение артериального давления во время родов, а также изменение в сердцебиении ребенка.
- Местная анестезия:
- Вводится во влагалище или его окрестности;
- Используется, если необходима эпизиотомия (разрез возле влагалища);
- Также используется, когда сшиваются разрывы влагалища;
- Не уменьшает боль от схваток во время родов.
Описание процесса родов
Когда шейка матки полностью расширена (открыта) и ребенок движется вниз по родовым путям, медсестры помогают роженице подготовиться к родам. Ноги могут быть закрыты тканью. Некоторые врачи обрабатывают область вокруг влагалища раствором антисептика.
Можно положить ноги на держатели, особенно если применялась эпидуральная анестезия. Медсестра поможет держать ноги в удобной позе. Врач может попросить роженицу найти позицию, которая подходит именно ей. Каждый раз, когда роженица ощущает сокращение, ей нужно тужиться — пытаться выполнять действия, похожие на желание испражнения.
Когда голова ребенка будет видна во влагалище, роженицу могут попросить уменьшить потуги. В зависимости от протекания родов, врач может массажировать промежность и мягко ее растянуть. Эпизиотомия обычно не делается, но в некоторых случаях это необходимо.
Как только голова ребенка выйдет, роженице будет предложено прекратить тужиться. Врач проведет осмотр, чтобы убедиться, что пуповина не обвилась вокруг шеи ребенка. Затем снова нужно тужиться, до тех пор, пока ребенок не выйдет. Если ребенок выглядит здоровым и хорошо дышит, он может быть помещен на животе матери. Пуповина будет зажата и перерезана. В течение следующих 20 минут выйдет плацента.
Иногда голова ребенка не продвигается, как ожидается, через родовые пути. Если это случится, врач может использовать щипцы или вакуум-экстракцию для изгнания плода.
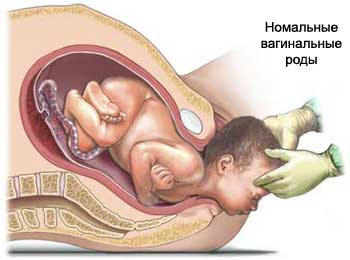
Сразу после родов
- Сразу после рождения, ребенок может быть помещен на животе или груди матери для контакта кожа-к-коже;
- Роженице может понадобиться наложение швов, если промежность была разрезана или разорвалась;
- Может быть выполнен брюшной массаж, чтобы помочь расслабить матку и уменьшить кровотечение;
- Вагинальная область, промежность, прямая кишка будут очищены;
- Иногда на промежность ложиться лед, чтобы уменьшить отек;
- Роженице могут дать укол окситоцина, чтобы уменьшить кровотечение;
- Врач предоставит роженице обезболивающие лекарства.
Сколько времени проходят роды?
Среднее время для родов при рождении первого ребенка — около 12 часов. Это время, однако, может сильно варьироваться.
Будет ли больно при родах?
Роды вызывают сильную боль во время схваток. Могут быть короткие периоды облегчения после каждого сокращения. Нужно поговорить с врачом о методах снижения боли.
Среднее время пребывания в больнице после родов
Обычно продолжительность пребывания для вагинальных родов составляет 1-3 дня. Врач может продлить срок пребывания, если возникают осложнения.
Процедуры по уходу после родов
Рождение ребенка изменит мать физически и эмоционально.
Физические эффекты
Физически, возможно, следующее:
- Боль в груди — грудь может болеть и набухает, когда накапливается молоко. Кроме того, соски могут болеть;
- Запор — стул может появиться на третий или четвертый день после родов;
- Швы могут причинять боль при сидении или ходьбе;
- Геморрой может причинять боль при дефекации;
- Чувство жара и холода — это связано с тем, что тело пытается приспособиться к изменению уровня гормонов и кровотока;
- Недержание мочи или кала — во время родов мышцы были растянуты. Это может вызвать трудности при контроле мочи и испражнений в течение короткого периода времени после родов;
- Послеродовые боли — сокращение матки может вызвать приступы боли. Это нормальное явление после родов;
- Выделения из влагалища — могут продолжаться некоторое время и часто содержит комки. Выделения постепенно уменьшаются, становятся белыми или желтыми и прекращаются в течение двух месяцев;
- Вес — послеродовой вес, вероятно, будет ниже нормы, из-за потери воды. В течение первой недели тело восстанавливает свой солевой баланс, и вес станет нормальным.
Эмоциональные эффекты родов
Эмоционально роженица может чувствовать:
- Эмоциональная нестабильность после родов — «Baby Blues» — около 80% молодых мам испытывают раздражительность, печаль, плач или беспокойство. Это продолжается в течение нескольких дней или недель после родов. Эти чувства могут быть вызваны гормональными изменениями, истощением, неожиданным опытом родов, и чувством отсутствия контроля над своей новой жизнью;
- Послеродовая депрессия — расстройство является более серьезным, чем предыдущее и возникает у 10% -20% будущих мам. Это может привести к постоянным колебаниям настроения, тревоге, чувству вины, печали. Депрессия может возникнуть не сразу, а через несколько месяцев после рождения ребенка. Она чаще встречается у женщин с семейной историей депрессии;
- Послеродовой психоз является редким, но тяжелым расстройством. Симптомы включают в себя трудности в мышлении и желание навредить ребенку. Если есть подозрение на послеродовой психоз, нужно обратиться к врачу;
- Сексуальные отношения — роженица может чувствовать себя физически и эмоционально не готовой к возобновлению сексуальных отношений. В большинстве случаев интерес к сексу появится в течение нескольких недель.
Как позаботиться о себе?
- Когда ребенок спит, стоит вздремнуть самой;
- Уделите себе некоторое время каждый день, чтобы отдохнуть с книгой или послушать музыку;
- Нужно спросить врача о том, когда безопасно принимать душ, купаться;
- Нужно делать зарядку и гулять на свежем воздухе;
- Нужно находить время для общения с мужем;
- Находите время каждый день, чтобы наслаждаться ребенком. Поощряйте вашего партнера делать то же самое;
- Рекомендуется грудное вскармливание, если врач не укажет обратное;
- Нужно питаться легкой и здоровой пищей. Если чувствуется депрессия, не принимайте посетителей;
- В случае необходимости нужно обратиться за помощью;
- Нужно рассмотреть вопрос о присоединении к группе поддержки для молодых мам. Там можно получить поддержку и изучить новые методики воспитания;
- На шесть недель нужно прекратить занятия сексом или введение любых объектов во влагалище, до гинекологической проверки;
- Обязательно нужно следовать указаниям врача.
Связь с врачом после родов
По возвращении домой нужно обратиться к врачу, если появились следующие симптомы:
- Признаки инфекции, включая лихорадку и озноб;
- Увеличение кровотечения: наполнение более одной гигиенической прокладки в час;
- Раны, которые становятся красными, опухшими или гноящимися;
- Неприятно пахнущие выделения из влагалища;
- Боль, отек или болезненность в ногах;
- Боль, которая не проходит после приема назначенных обезболивающих лекарств;
- Боль, жжение, частое мочеиспускание, или постоянное наличие крови в моче;
- Кашель, одышка или боли в груди;
- Депрессия, суицидальные мысли или желание нанесения вреда ребенку;
- Жар и покраснение груди, которые сопровождаются лихорадкой;
- Любые трещины или кровотечение из сосков или ареол (темная область груди).
