Опухоли тела матки — Цитологическая характеристика, диагностика опухолей
Матка — полый мышечный орган, покрытый снаружи серозной оболочкой, или периметрием, под которым располагается мощный мышечный слой, или миометрий.
Слизистая оболочка матки (эндометрий) выстлана эпителием, который состоит из реснитчатых и безреснитчатых клеток, выделяющих секрет.
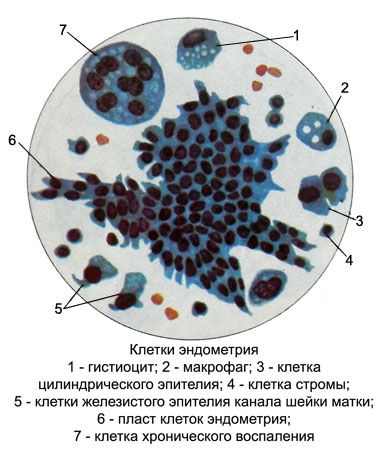
Реснитчатые клетки располагаются островками среди безреснитчатых, т. е. слизистых клеток. Оба вида клеток имеют почти полное сходство с подобными клетками канала шейки матки.
В рыхлой строме, расположенной между маточными железами, находится много мелких недифференцированных клеток мезенхимы (клеток стромы). Реснитчатые и безреснитчатые клетки эндометрия обнаруживаются в цитологических препаратах, приготовленных из выделений матки или из аспирационной жидкости. Реснитчатые клетки встречаются реже, чем слизистые безреснитчатые. Отличить клетки цилиндрического эпителия канала шейки матки от цилиндрических клеток слизистой оболочки матки почти невозможно. Для слизистой оболочки матки характерны более мелкие клетки. Они уже в поперечнике и в основном низкой цилиндрической формы.
Наряду с клетками эндометрия в мазках наблюдаются клетки стромы тела матки. Это округлые небольшие клетки с узким равномерным ободком цитоплазмы вокруг круглых компактных ядер одинаковой величины Клетки стромы нередко образуют группы, поэтому иногда трудно решить, к какому типу ткани они относятся (к соединительной ткани или к эпителию). Все же по сравнению с клетками стромы клетки эндометрия несколько большей величины, с хорошо различимой зоной цитоплазмы, образуют неплотные группы.
Гистиоциты в содержимом полости матки наблюдаются нередко, особенно в материале, взятом у женщин в постменструальном периоде. Эти клетки располагаются отдельно или в виде синцитиальных образований.
Опухолеподобные образования тела матки
К опухолеподобным образованиям тела матки относится гиперплазия эндометрия, которая развивается в результате нарушения гормональной регуляции менструального цикла и проявляется пролиферацией желез эндометрия и стромы. Различают железистую и атипичную железистую гиперплазию эндометрия.
Железистая гиперплазия эндометрия (гипертиастический эндометрий пролиферативного типа)
Железистая гиперплазия эндометрия (гипертиастический эндометрий пролиферативного типа) встречается чаще всего в климактерическом периоде или в периоде пременопаузы, реже в периоде становления овариально-менструального цикла.
Причиной развития гиперплазии эндометрия считают гиперэстрогенизм или длительное воздействие эстрогенов на эндометрий при низком их уровне в крови. Эндометрий при этом значительно утолщается и может в виде полипов выпячиваться в полость матки.
Наблюдается развитие железисто-кистозной гиперплазии, морфологическая картина которой в цитологических препаратах представлена обилием клеток кубического или чаще всего цилиндрического эпителия, несколько более крупных, чем клетки нормального цилиндрического эпителия эндометрия в межменструальном периоде, с соответственно более крупным гиперхромным ядром и базофильной цитоплазмой.
Расположение клеток скоплениями, группами в клочках и железистоподобными структурами. Клетки в состоянии митоза отсутствуют.
Перерождение в рак наблюдается в 0,6 % случаев.
Атипичная железистая гиперплазия эндометрия (псевдозлокачественная железистая гиперплазия, диффузный аденоматоз, предрак эндометрия, cancer in citu, 0-стадия рака эндометрия)
Относится к предраковым заболеваниям, встречается главным образом у женщин в периоде менопаузы. В молодом возрасте практически не наблюдается.
Характеризуется выраженной пролиферацией эндометрия с формированием аденоматозных очагов, состоящих из ветвящихся желез. В цитологических препаратах наблюдается обилие крупных клеток цилиндрического эпителия с соответственно увеличенными «сочными» ядрами, содержащими ядрышки. Ядерно-цитоплазматическое соотношение практически не изменяется. Цитоплазма базофильная.
На фоне описанных клеточных элементов встречаются крупные клетки-пузыри, имеющие несколько увеличенное ядро и довольно широкую цитоплазму, а также светлые клетки, содержащие липиды. Наличие последних является неблагоприятным прогностическим признаком. Местами в препарате обнаруживаются участки плоскоклеточной метаплазии в виде чешуек.
Перерождение атипичной железистой гиперплазии в рак наблюдается в 2—4 % случаев. Располагаются гипертрофированные клетки цилиндрического эпителия разрозненно, группами, в виде железистоподобных и сосочковидных структур. Подобные клетки цилиндрической формы можно обнаружить в эндометрии при пролифера- тивной фазе менструального цикла. Гиперплазия эндометрия отличается от пролиферативной фазы менструального цикла отсутствием клеток децидуальной ткани. У некоторых больных атипичная гиперплазия и аденоматозные полипы эндометрия при устранении патологических гормональных влияний могут подвергаться обратному развитию.
Опухоли тела матки
Опухоли тела матки относятся к наиболее часто встречающимся новообразованиям. Они могут быть мезенхимального (саркома, фиброма), мышечного (миома, миосаркома), эпителиального (полипы, рак) происхождения.
Рак тела матки
Рак тела матки занимает второе (после рака молочной железы) место среди злокачественных новообразований различных органов у женщин. Развивается из эндометрия, встречается чаще всего в возрасте старше 50 лет. Для рака матки характерен преимущественно экзофитный рост с одновременным инфильтрирующим ростом в толщу мышечной стенки (экзоэндофитный рост). При экзофитном росте опухоль обычно располагается на широком основании, реже — на ножке. Папиллярные разрастания придают ей сходство с цветной капустой. При чисто эндофитной форме опухоль растет в толщу стенки матки, а со стороны эндометрия может быть язва.
Из гистологических форм рака тела матки различают аденокарциному всех степеней дифференциации, плоскоклеточный, светлоклеточный рак, аденосквамозную карциному, недифференцированный рак.
Одним из наиболее ранних симптомов рака тела матки являются бели. Основной симптом заболевания — кровотечение (у 85—87 % больных), особенно в периоде менопаузы. При прорастании опухоли в мочевой пузырь появляются симптомы цистита. Распад опухоли и присоединение инфекции сопровождаются обычно повышением температуры тела и появлением гнилостных, зловонных выделений. Перечисленные симптомы или некоторые из них, например кровотечения, должны вызвать подозрение на рак матки. Для установления правильного диагноза обычно используются цитологические методы исследования, гистологическое исследование соскоба слизистой оболочки матки и гистеросальпингография.
Материал для цитологического исследования получают путем аспирации шприцем Брауна. В лаборатории отобранные из аспирационного материала сероватые тканевые клочки опухоли и слизистой оболочки матки изучают под микроскопом сначала в нативных препаратах (что имеет важное значение для диагностики плоскоклеточного ороговевающего рака), а затем в окрашенных.
Аденокарцинома тела матки
Аденокарцинома в зависимости от степени дифференциации клеток может быть высоко-, умеренно- и низкодифференцированной.
Высокодифференцированная аденокарцинома матки
При высокодифференцированной аденокарциноме матки обычно слабо выражен клеточный полиморфизм, отмечается только увеличение размеров клеток. Основными признаками, на основании которых клетки можно отнести к раковым, являются увеличение размеров их ядер в длину и выраженная гиперхромия. В цитоплазме раковых клеток возле апикального края нередко имеются вакуоли.
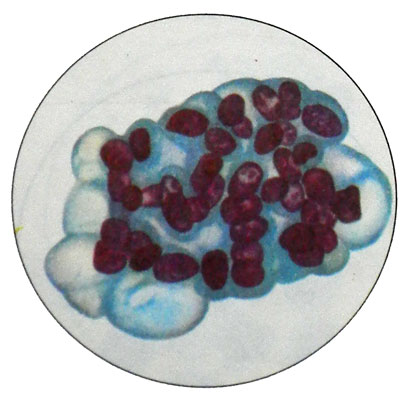
Ядра располагаются рядами даже в группах клегок синцитиального характера. Характерным для аденокарциномы тела маткн является также наличие железистых структур из раковых клеток в виде розеток.
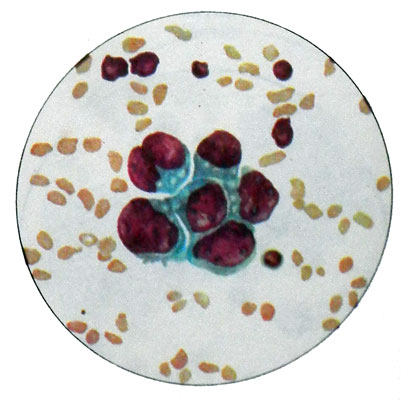
Диагностика высокодифференцированной аденокарциномы матки по цитологическим препаратам представляет определенные трудности.
Умеренно дифференцированная аденокарцинома матки
Умеренно дифференцированная аденокарцинома матки характеризуется выраженным полиморфизмом клеток. Ядра их крупные, содержат одно или несколько ядрышек. Много клеток в состоянии митоза. Формирование железистых структур слабо выражено. В препаратах можно обнаружить участки плоского эпителия (плоскоклеточные островки).
Низкодифференцированная аденокарцинома матки
Низкодифференцированная аденокарцинома матки обладает выраженным клеточным полиморфизмом и более явными признаками малигнизации. Для нее характерно наличие тесных групп клеток, однако структуры, типичные для аденокарциномы, при этом обнаруживаются редко.
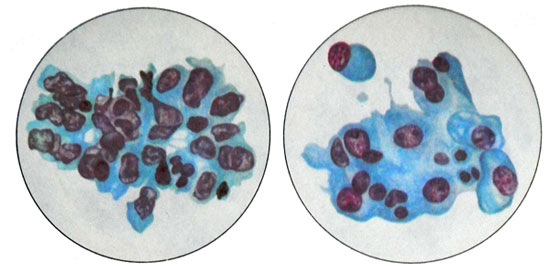
При аденокарциноме всех степеней зрелости в препарате могут обнаруживаться участки плоскоклеточной (сквамозной) метаплазии, состоящие из крупных мономорфных клеток с вакуолизацией цитоплазмы в околоядерной зоне (так называемая аденоакантома).
Светлоклеточный рак
Светлоклеточный (мезонефроидный) рак встречается редко. В препарате обнаруживаются атипичные баллонообразные клетки с крупными ядрами и ядрышками и обильной светлой пенистой цитоплазмой. Располагаются клетки раздельно, в виде групп, железистоподобных и сосочко- видных структур.
Аденосквамозная карцинома
Аденосквамозная карцинома (аденокантома, мукоэпидермоидная карцинома, аденоканкроид эндометрия). Встречается редко, обычно в пожилом возрасте. Микроскопическая картина соответствует аналогичной опухоли слюнной железы.
Плоскоклеточный рак тела матки
Плоскоклеточный рак тела матки во своим морфологическим признакам ничем не отличается от плоскоклеточного рака другой локализации. Диагноз обычно ставится по нативным препаратам.
Недифференцированный рак
Микроскопически в препарате преобладают клетки с резко выраженными признаками малигнизации. Эпителиальная природа их может быть определена только предположительно.
Опухоли из мышечной и соединительной ткани
Лейомиофиброма — фибромиома
Лейомиофиброма (фибромиома) — доброкачественная опухоль, возникающая из клеток неис- черченной мышечной ткани миометрия, стенок кровеносных сосудов или из недифференцированных мезенхимальных клеток стенки матки. Встречается не менее чем у 20—25 % женщин в возрасте старше 30 лет. Может протекать бессимптомно или проявляться нарушениями менструального цикла: беспорядочными кровотечениями типа метроррагий.
Опухоль бывает в виде одного или множественных узлов округлой формы. Она отграничена от окружающей ткани сдавленными мышечными волокнами. Микроскопически состоит из причудливо переплетающихся пучков волокон неисчерченной мышечной ткани.
Ядра миоцитов палочковидные, с закругленными концами, иногда располагаются в виде частокола. При значительном количестве миоцитов опухоль относят к фибромиоме, а при атрофии мышечных волокон — к фиброме. При фиброме пунктат содержит незначительное количество клеток типа фибробластов с удлиненными или палочковидными ядрами и вытянутой по полюсам клетки цитоплазмой.
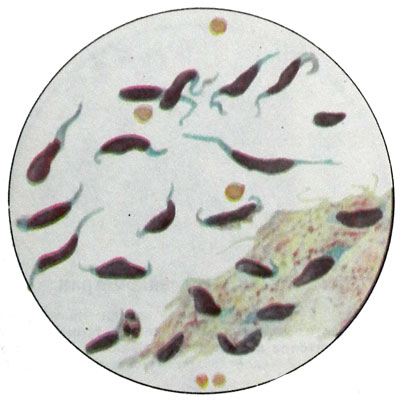
Диагноз миомы обычно не вызывает сомнений. Трудности возникают в тех случаях, когда в опухоли встречаются участки с большим количеством полиморфных клеток. Такую картину можно наблюдать при растущей миоме и при беременности.
Саркома матки
Саркома матки может развиваться из лейомиомы. из мышечной ткани — лейомиосаркома, из клеток стромы эндометрия — эндометриальная саркома.
Лейомиосаркома
Лейомиосаркома — злокачественная опухоль из незрелых элементов неисчерченной мышечной ткани. Располагается обычно в области дна и задней поверхности тела матки. Чаще всего растет в виде солитарного узла; диффузная форма лейомиосаркомы наблюдается примерно в 3 % случаев.
В начале заболевания никаких специфических симптомов нет, в дальнейшем в зависимости от локализации саркомы могут наблюдаться кровотечения или обильные грязноватые выделения в межменструальном периоде, увеличиваться продолжительность менструаций. Обычно это наблюдается при некрозе и распаде опухоли.
Важное диагностическое значение придают быстрому увеличению опухоли или всей матки, особенно если этот признак появляется после наступления менопаузы. При возникновении саркомы в миоматозных узлах симптоматика скудная. Существует мнение о более доброкачественном течении саркомы, развивающейся из миомы матки. Цитологическая диагностика лейомиосаркомы возможна при прорастании опухоли в эндометрий.
Микроскопически опухоль состоит из пучков миоцитов веретенообразной формы с крупными палочковидными или овальными ядрами. Встречаются гигантские многоядерные симпласты.
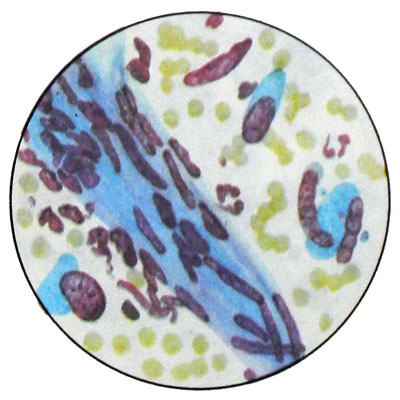
При анаплазированной лейомиосаркоме отмечается выраженный полиморфизм клеток: мелкие, округлой формы с гиперхромными ядрами и фигурами митоза, веретенообразные с крупными палочковидными ядрами, вытянутые с обильной цитоплазмой, иногда крупные клетки округлой формы и др.
Эндометриальная саркома
Эндометриальная (стромальная) саркома также может быть диффузной и ограниченной (узловой). Последняя обычно располагается в области дна матки в виде полипа. Диффузная форма опухоли встречается редко.
Микроскопически эндометриальная саркома состоит из мелких веретенообразных и округлых клеток с различным количеством цитоплазмы. Возможно наличие гигантских клеток с одним или несколькими ядрами и множеством митозов. Клетки могут располагаться вокруг сосудов, напоминая ангиогенную опухоль.
Цитологическая диагностика саркомы матки нередко представляет значительные трудности из-за сходства ее с клетками миометрия и эндометрия при некоторых воспалительных, гиперпластических и опухолевых процессах другого характера.
Карциносаркома
Опухоль локализуется преимущественно в эндометрии. Морфологически включает в себя элементы аденокарциномы и саркомы. При микроскопическом исследовании в препарате обнаруживаются раковые клетки и атипичные мезенхимальные клетки звездчатой и вытянутой формы: и те и другие беспорядочно перемешиваются, образуя солидные скопления клеток и группы в виде же- лезистоподобных образований.
Трофобластические опухоли
Пузырный занос
Пузырный занос — заболевание, обусловленное нарушением развития плодного яйца (ворсин хориона), что приводит к нарушению обмена веществ между организмами матери и плода и в итоге к его гибели. Ворсины хориона при этом увеличиваются в объеме, слизисто изменяются, покрывающий их эпителий размножается, причем клетки синцития внедряются в стенку матки. Такие изменения хориона возникают чаще всего в первой половине беременности и связаны с гормональными влияниями.
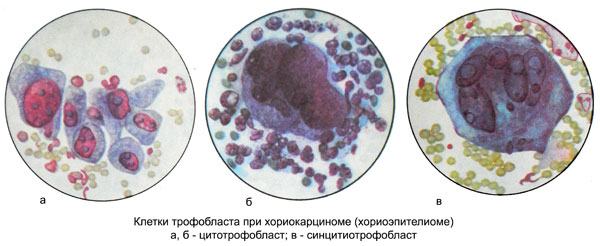
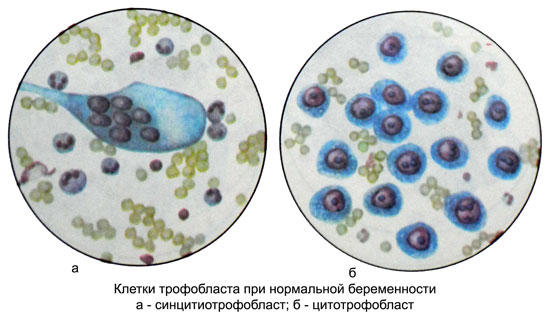
Макроскопически ворсины хориона имеют вид виноградных гроздьев. При микроскопическом исследовании в очагах гиперплазии обнаруживаются крупные одноядерные клетки типа клеток Лангханса, получившие название клеток цитотрофобласта, и клетки синцитиотрофобласта.
Иногда происходит пролиферация эпителия хориона с увеличением клеток и их ядер. Особенно это касается цитотрофобласта. Ядра при этом интенсивно окрашиваются, появляются фигуры их деления. В таких случаях в цитологических препаратах пузырный занос трудно отличить от хорио- карциномы (хорионэпителиомы). Такой злокачественный пузырный занос может врастать своими ворсинами в сосуды миометрия и затем в миометрий, метастазировать в легкие и влагалище.
Пузырный занос и хориокарциному относят к трофобластическим опухолям. Доброкачественный пузырный занос трансформируется в хориокарциному в 5 % случаев, а в злокачественный — в 50 %.
Хориокарцинома — Хорионэпителиома
Хориокарцинома (хорионэпителиома) — опухоль, развивающаяся из эпителиальных клеток хориона и локализующаяся в теле матки, иногда в маточных трубах и еще реже — в яичниках.
Считается, что хориокарцинома развивается из элементов трофобласта и предшествует нормальной или патологической (пузырный занос) беременности.
Известны случаи развития хориокарциномы и во время беременности. Чаще всего она наблюдается у повторнородящих женщин. Хориокарцинома может также развиваться после абортов и родов, когда остаются небольшие частицы плодного яйца, дающие начало планцентарным полипам. Об этом свидетельствует факт развития хориокарциномы в матке на месте имплантации плодного яйца (плацентарной площадки).
Элементы хориона могут разноситься с кровью по всему организму и имплантироваться в различных органах и тканях. В таких случаях возможно развитие эктопической хориокарциномы в отдаленных от матки органах (легких, головном и спинном мозге, печени и др.).
В большинстве случаев хориокарцинома возникает в области внедрения плодного яйца. Она имеет вид узла, напоминающего сгусток крови. В дальнейшем возможен экзофитный, эндофитный или смешанный рост опухоли.
Микроскопически опухоль состоит двух типов клеток, встречающихся как при пузырном заносе, так и при нормальной беременности. Это клетки цитотрофобласта и синцитиотрофобласта. Опухоль пронизана очагами некроза и кровоизлияний. Клетки опухоли обладают способностью проникать в стенку сосудов, откуда она получает питание. Собственных сосудов хорионэпителиома не имеет. Клетки трофобласта обладают свойствами антикоагулянтов, чем, по-видимому, объясняется трудность остановки кровотечения из очага опухоли.
Основные клинические симптомы хориокарциномы матки — постоянные или наблюдающиеся с небольшими перерывами кровянистые выделения, наличие наряду с ними либо в интервалах между ними белей. При распаде и инфицировании опухоли бели приобретают зловонный запах и грязный вид.
При хориокарциноме, расположенной в толще стенки матки и не имеющей непосредственной связи с полостью матки, кровянистые выделения бывают не всегда, но при прорастании опухолью периметрия возможны внутрибрюшинные кровотечения. При одновременном развитии хориокарциномы и беременности кровотечений может не наблюдаться до родоразрешения.
Отличительной особенностью хориокарциномы является усиленное образование в организме больных гонадотропного гормона, который выделяется с мочой. Если при нормальной беременности в 1 л мочи содержится от 5000 до 30000 ЕД гормона, то при хориокарциноме количество его возрастает в 100 раз. Описаны, однако, случаи хориокарциномы с невысоким содержанием гонадотропного гормона в моче.
В материале, доставленном в лабораторию для цитологического исследования, обращает внимание обилие серовато-беловатых клочков ткани, среди которых иногда встречаются и некротизированные.
При микроскопическом исследовании детрита среди клеток крови кое-где обнаруживаются клетки двух типов с выраженными признаками малигнизации: типа Лангханса (клетки цитотрофобласта) и синцитиальные образования (клетки синцитиотрофобласта).
Клетки Лангханса полигональные или округлые, хорошо очерченные, со светлой, довольно обильной, иногда вакуолизированной цитоплазмой или «пустые» вследствие высокого содержания гликогена. Ядра клеток Лангханса крупные, полиморфные, светлоокрашенные, несколько гипохромные, с четко различимой сетью хроматина. Размеры клеток и их ядер сильно варьируют. (Вариант А на рисунке ниже)
Возможно наличие ядер диаметром до 22 мкм. Нередко наблюдаются атипичные митозы. Располагаются клетки группами, небольшими пластами или тяжами. Иногда пласты или тяжи клеток Лангханса могут в каком-либо участке как бы переходить в клетки синцитиотрофобласта, имеющие вид гигантских многоядерных синцитиев различиной формы и величины. (Вариант Б на рисунке ниже)
Цитоплазма клеток синцитиотрофобласта гомогенная, нередко вакуолизированная. Ядра их различной величины, круглой, овальной или неправильной формы, богаты хроматином. В участках некроза можно обнаружить кристаллы гематоидина. (Вариант В на рисунке ниже)