Коронарное шунтирование — Аортокоронарное шунтирование
Описание коронарного шунтирования
Коронарное шунтирование (АКШ) является операцией по восстановлению кровотока в сердечной мышце. Процедура выполняется с помощью кровеносных сосудов, взятых из других частей тела, по которым кровь направляют в обход заблокированных коронарных (сердечных) артерий.
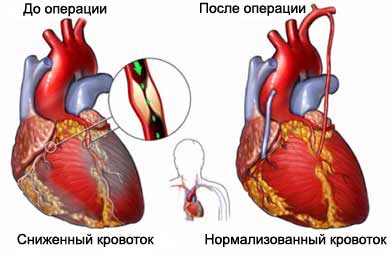
В каких случаях делается коронарное шунтирование?
Атеросклероз является заболеванием артерий, при котором холестерин и жировые отложения скапливаются на стенках артерий. Это ограничивает кровоток. Когда это происходит в сердце, то может привести к боли в грудной клетке, называемой стенокардией, или к сердечному приступу. Для лечения атеросклероза могут быть использованы изменение образа жизни и лекарства. Когда блокада становится слишком тяжелой, делается АКШ для восстановления кровоснабжения сердечной мышцы. Очень часто коронарное шунтирование рекомендуется если возникают:
- Серьезная блокировка в главной артерии или в нескольких кровеносных сосудах, которые поставляют кровь к сердечной мышце;
- Непроходящая боль в груди (стенокардия), не проходящая при медикаментозным лечении или применении других процедур.
Возможные осложнения после коронарного шунтирования
Если планируется выполнить аортокоронарное шунтирование, то нужно знать о возможных осложнениях, которые могут включать:
- Инфекции;
- Кровяные сгустки;
- Высокое или низкое кровяное давление;
- Кровотечение;
- Инсульт;
- Повреждение других органов, таких как почки;
- Нерегулярный сердечный ритм;
- Смерть.
Некоторые факторы, которые могут увеличить риск осложнений включают в себя:
- Заболевание легких, особенно хроническая обструктивная болезнь легких (эмфизема);
- Наличие в прошлом сердечных приступов или шунтирования;
- Преклонный возраст;
- Необходимость в неотложной операции;
- Ожирение;
- Диабет;
- Курение;
- Высокое кровяное давление;
- Заболевания щитовидной железы;
- Депрессия.
Как проводиться коронарное шунтирование?
Подготовка к операции
Могут быть назначены следующие анализы:
- Физический осмотр;
- Рентген грудной клетки;
- Электрокардиограмма (ЭКГ) — анализ, который делает запись активности сердца, измеряя электрический ток через сердечную мышцу;
- Коронарная ангиограмма — анализ, чтобы определить степень и местоположение блокировок в кровеносных сосудах в сердце.
Возможно, необходимо прекратить принимать аспирин или другие противовоспалительные препараты за неделю перед операцией. Возможно, также нужно приостановить прием разжижающих кровь препаратов, таких как клопидогрел или варфарин.
- Вечером перед операцией можно съесть легкую еду. Нельзя ничего пить и есть после полуночи в день процедуры;
- Нужно организовать поездку в больницу и назад после операции;
- Нужно организовать помощь на дому после процедуры.
Анестезия
Во время операции применяется общая анестезия. Пациент будет находится в состоянии сна.
Описание процедуры коронарного шунтирования
После того как пациент засыпает и не чувствует боли, в горле будут размещены дыхательные трубки.
На коже груди делается разрез. Грудина разрезается, чтобы вскрыть грудную клетку. К сердцу будет подключен аппарат искусственного кровообращения. Так как сердце должно быть остановлено на время операции, он будет выполнять функции сердца и легких.
В качестве обходных сосудов используются артерии из грудной клетки, или часть вены из ноги. Когда сердце остановлено, новые сосуды будут пришиты к заблокированным артериям. Один конец сосуда будет вшит чуть выше места закупорки. Другой конец, соответственно, будет прикреплен немного ниже места закупорки. Когда трансплантаты будут на месте, сердце будет «запущено» снова. В некоторых случаях для восстановления сердечного ритма может быть необходимо использование электрического тока. Аппарат искусственного кровообращения будет отключен. Временные дренажные трубки могут быть помещены в грудь, чтобы помочь в удалении накапливающейся жидкости. Разрезанные части грудины будут снова соединены вместе. Кожа на груди зашивается.
Существует менее инвазивный подход, называемый минимально инвазивная операция на коронарной артерии (минимально-инвазивная кардиохирургия). Цель этой операции та же самая, но техника выполнения другая. Пациенты, которые имеют только одну или две закупорки в артериях могут быть кандидатами на этот тип операции. При этой технике, делается небольшой надрез в груди. Для обхода поврежденного сосуда врач обычно использует артерии изнутри груди. Основным отличием этой техники является то, что сердце во время операции не останавливается, и аппарат искусственного кровообращения не используется. Этот тип операции является довольно перспективным. Перед выполнением минимально инвазивной операции на коронарной артерии нужно взвесить все преимущества и риски для конкретного пациента.
Сразу после процедуры коронарного шунтирования
Пациента направляют в отделение интенсивной терапии. Подключаются различные приборы, позволяющие контролировать и управлять жизненно важными показателями:
- Сердечный монитор;
- Проводник, стимулирующий сердечную мышцу импульсным током, чтобы контролировать сердечный ритм;
- Дренажные трубки подключаются к аппарату, который отсасывает избыток крови и воздуха из раны;
- Пока пациент не сможет дышать самостоятельно, ему предоставляется дыхательная трубка или кислородная маска;
- В мочевой пузырь вставляется катетер.
Сколько времени длится коронарное шунтирование?
Длительность операции 4-5 часов.
Коронарное шунтирование — будет ли это больно?
Анестезия предотвращает боль во время операции. Во время восстановления пациенту предоставляются обезболивающие лекарства.
Среднее время пребывания в больнице после коронарного шунтирования
Длительность нахождения в больнице 5-7 дней.
Уход за пациентом после операции коронарного шунтирования
Уход в больнице
- Чтобы уменьшить риск скопления жидкости в легких, нужно глубоко дышать и кашлять 10-20 раз каждый час;
- Если была удалена вена из ноги, рекомендуется поднять ноги выше уровня своего сердца, При сидении нельзя класть ногу на ногу;
- Будут предприняты меры, чтобы пациент смог безопасно и как можно скорее встать из постели и начал ходить;
- Перевязочный материал будет удален через день или два. Стимулирующие сердце проводники и дыхательные трубки будут удалены через несколько дней.
Уход на дому
По возвращении домой рекомендуется выполнить следующие действия, чтобы обеспечить нормальное восстановление:
- Принимать лекарства по назначению врача. Список лекарств может включать:
- Препараты для снижения уровня холестерина;
- Обезболивающие;
- Лекарства для управления артериальным давлением (например, бета-блокаторы, ингибиторы АПФ);
- Антиаритмические препараты для стабилизации сердечного ритма;
- Разжижающие кровь препараты, чтобы предотвратить образование тромбов;
- Внутренние швы через некоторое время растворяются самостоятельно. Наружные швы или скрепки будут сняты через 5-7 дней после операции;
- Нужно принимать лекарства, одобренные врачом;
- Нужно взвешиваться каждое утро;
- В соответствии с рекомендациями врача будет назначена программа сердечной реабилитации, чтобы ускорить восстановление и уменьшить риск сердечно-сосудистых заболеваний;
- Нужно спросить врача о том, когда безопасно принимать душ, купаться, или подвергать место операции воздействию воды;
- Обязательно нужно следовать указаниям врача.
Шунтирование не излечивает болезни сердца. Вшитые кровеносные сосуды могут закупориться. Рекомендуется изменить образ жизни для снижения риска сердечно-сосудистых заболеваний:
- Выполнять физические упражнения;
- Не курить;
- Есть пищу, которая содержит низкое количество насыщенных жиров, сахаров и соли. Важно есть пищу, которая с высоким содержанием клетчатки. Это могут обеспечить фрукты и овощи.
Большинство пациентов могут вернуться к работе офисного типа через 4-6 недель.
Связь с врачом после проведения коронарного шунтирования
После выписки из больницы нужно обратиться к врачу, если появились следующие симптомы:
- Боль, которая не проходит после приема назначенных обезболивающих лекарств;
- Признаки инфекции, включая лихорадку и озноб;
- Покраснение, отек, усиление боли, кровотечение, или выделения из операционного разреза;
- Тошнота и/или рвота, которые не исчезают после приема назначенных лекарств, и сохраняются в течение более двух дней после выписки из больницы;
- Кашель, одышка или боли в груди;
- Боль, жжение, частое мочеиспускание или постоянное наличие крови в моче;
- Повышение веса более чем на два килограмма в течение одного или двух дней;
- Боль и/или отек ног, икры, ступней;
- Внезапная одышка или боли в груди.
В случае серьезного и быстрого ухудшения здоровья нужно сразу вызвать скорую помощь.
